Επιληπτική κρίση
| Επιληπτική κρίση | |
|---|---|
 Γενικευμένη κορυφή 3 Hz και εκφορτίσεις σε ηλεκτροεγκεφαλογράφημα | |
| Ειδικότητα | Νευρολογία |
| Συμπτώματα | Ποικίλα |
| Διάρκεια | Συνήθως < 2 λεπτά[1] |
| Είδη | Προκλητές, απρόκλητες[2] |
| Αίτια | Προκαλούμενες: υπογλυκαιμία, στερητικό σύνδρομο οινοπνεύματος, υπονατριαιμία, πυρετός, εγκεφαλίτιδα, διάσειση[3][2] Απρόκλητες: Άγνωστες, εγκεφαλική κάκωση, εγκεφαλικός όγκος, προηγούμενο εγκεφαλικό επεισόδιο[1][3][2][4] |
| Διαγνωστική μέθοδος | Με βάση τα συμπτώματα, εξετάσεις αίματος, ακτινοδιαγνωστική, ηλεκτροεγκεφαλογράφημα[4] |
| Διαφορική διάγνωση | Λιποθυμία, μη επιληπτικό ψυχογενές συμβάν, τρόμος, ημικρανία, παροδικό ισχαιμικό επεισόδιο[3][1] |
| Θεραπεία | Λιγότερο από 5 λεπτά: Τοποθέτηση του ατόμου στα πλευρά του, αφαίρεση κοντινών επικίνδυνων αντικειμένων[5] Περισσότερο από 5 λεπτά: Θεραπεία σύμφωνα με την επιληπτική κατάσταση[5] |
| Νοσηρότητα | ~10% των ατόμων (κάποτε)[1][6] |
| Ταξινόμηση | |
Επιληπτική κρίση (seizure ή epileptic seizure), είναι μια περίοδος συμπτωμάτων λόγω της ανώμαλα υπερβολικής ή σύγχρονης νευρονικής δραστηριότητας στον εγκέφαλο.[2] Τα εξωτερικά αποτελέσματα ποικίλλουν από ανεξέλεγκτες κινήσεις που αφορούν μεγάλο τμήμα του σώματος με απώλεια συναίσθησης (τονική-κλονική επιληπτική κρίση), ή κινήσεις τρόμου που αφορούν μόνο μικρό τμήμα του σώματος με ποικίλα επίπεδα συνείδησης (εστιακών επιληπτικών κρίσεων), μέχρι ανεπαίσθητη στιγμιαία απώλεια συνείδησης (αφαιρετική κρίση).[3] Τις περισσότερες φορές αυτά τα επεισόδια διαρκούν λιγότερο από 2 λεπτά και παίρνει κάποιο χρόνο για επιστροφή στο κανονικό.[1][5] Μπορεί επίσης να εμφανιστεί απώλεια ελέγχου ουροδόχου κύστης.[3]
Οι επιληπτικές κρίσεις μπορεί να είναι προκλητές και απρόκλητες.[2] Οι προκλητές κρίσεις οφείλονται σε στιγμιαίο συμβάν όπως χαμηλό σάκχαρο αίματος, στέρηση από οινόπνευμα, χαμηλό νάτριο αίματος, πυρετός, εγκεφαλίτιδα, ή εγκεφαλική διάσειση.[3][2] Απρόκλητες επιληπτικές κρίσεις εμφανίζονται χωρίς γνωστή ή επιδιορθώσιμη αιτία που συνεχείς κρίσεις είναι πιθανές.[1][3][2][4] Οι απρόκλητες κρίσεις μπορεί να προκαλούνται από άγχος ή στέρηση ύπνου (sleep deprivation).[3] Ασθένειες του εγκεφάλου, όπου έχει υπάρξει τουλάχιστον μια κρίση και μακροπρόθεσμος κίνδυνος παραπέρα κρίσεων, είναι γνωστές ομαδικά ως επιληψία.[2] Καταστάσεις που μοιάζουν με επιληπτικές κρίσεις, αλλά δεν περιλαμβάνουν την λιποθυμία, μη επιληπτικά ψυγογενή συμβάντα και τρέμουλο.[3]
Μια επιληπτική κρίση που διαρκεί για περισσότερο από μια σύντομη περίοδο χρόνου είναι ιατρικά επείγουσα.[7] Οποιαδήποτε επιληπτική κρίση κρατά περισσότερο από 5 λεπτά πρέπει να αντιμετωπίζεται ως επιληπτική κατάσταση (status epilepticus).[5] Μια πρώτη επιληπτική κρίση δεν απαιτεί μακροπρόθεσμη θεραπεία με αντισπασμωδικά φάρμακα (anti-seizure medications) εκτός και αν βρεθεί ειδικό πρόβλημα στο ηλεκτροεγκεφαλογράφημα (EEG) ή στην εγκεφαλική απεικόνιση.[4] Συνήθως, είναι ασφαλές να ολοκληρωθεί η εξέταση που ακολουθεί μία μόνο κρίση ως εξωτερικού ασθενούς.[3] Σε πολλούς, που φαίνεται να είναι η πρώτη επιληπτική κρίση, έχουν συμβεί προγενέστερα άλλες μικρότερες κρίσεις.[8]
Μέχρι το 10% των ατόμων έχουν τουλάχιστον μια επιληπτική κρίση.[1][6] Οι προκλητές επιληπτικές κρίσεις εμφανίζονται σε περίπου 3,5 ανά 10.000 άτομα τον χρόνο, ενώ οι απρόκλητες κρίσεις εμφανίζονται σε περίπου 4,2 ανά 10.000 άτομα τον χρόνο.[1] Μετά από μια κρίση, η πιθανότητα εμφάνισης δεύτερης είναι περίπου 50%.[9] Η επιληψία επηρεάζει περίπου το 1% του πληθυσμού τη δεδομένη χρονική στιγμή,[6] με περίπου το 4% του πληθυσμού να επηρεάζεται κάποια στιγμή.[4] Σχεδόν το 80% των ατόμων με επιληψία ζουν σε αναπτυσσόμενες χώρες.[6] Σε πολλά μέρη, απαιτείται η διακοπή της οδήγησης μέχρι να μην έχουν κρίση για μια δεδομένη χρονική περίοδο.[1]
Ενδείξεις και συμπτώματα
[Επεξεργασία | επεξεργασία κώδικα]Οι ενδείξεις και τα συμπτώματα των επιληπτικών κρίσεων μπορεί να εξαρτώνται από τον τύπο.[10] Ο πιο συνηθισμένος τύπος επιληπτικής κρίσης είναι ο σπασμωδικός (60%).[11] Στα δύο τρίτα από αυτούς ξεκινούν ως εστιακές κρίσεις και γενικεύονται, ενώ στο ένα τρίτο ξεκινά ως γενικευμένες κρίσεις.[11] Το υπόλοιπο 40% των κρίσεων είναι μη σπασμωδικοί μη σπασμωδικοί, που παράδειγμα τους είναι η αφαιρετική κρίση (absence seizure).[12]
Εστιακές κρίσεις
[Επεξεργασία | επεξεργασία κώδικα]Πριν τις εστιακές κρίσεις προηγούνται συχνά ορισμένα βιώματα , γνωστά ως αύρα (aura).[10] Αυτές μπορεί να περιλαμβάνουν αισθητήρια, οπτικά, ψυχικά, αυτόνομα, οσφρητικά ή κινητικά φαινόμενα.[13]
Σε εστιακή κρίση ένα άτομο μπορεί να εμφανίζεται συγκεχυμένο και δεν μπορεί να απαντήσει σε ερωτήσεις ή κατευθύνσεις. Η εστιακή επιληπτική κρίση μπορεί να γενικευτεί.[13]
Η αντανακλαστική δραστηριότητα μπορεί να ξεκινήσει σε συγκεκριμένη ομάδα μυών και να διαδοθεί στις γειτονικές ομάδες μυών.[14] Ασυνήθιστες δραστηριότητες που δεν δημιουργούνται ενσυνείδητα μπορεί να εμφανιστούν.[14] Αυτές είναι γνωστές ως αυτοματισμοί (automatisms) και περιλαμβάνουν απλές ενέργειες όπως χτύπημα των χειλιών ή πιο σύνθετες ενέργειες όπως ενέργειες άρσης κάποιου πράγματος.[14]
Γενικευμένες κρίσεις
[Επεξεργασία | επεξεργασία κώδικα]Υπάρχουν έξι κύριοι τύποι γενικευμένων επιληπτικών κρίσεων: τονική-κλονική, τονική, κλονική, μυοκλονική αφαιρετική και ατονικές.[15] Όλες εμπεριέχουν απώλεια συνείδησης και συμβαίνουν συνήθως χωρίς προειδοποίηση.[16]
- Οι τονικές-κλονικές εμφανίζονται με σύσπαση των άκρων, ακολουθούμενες από την επέκτασή τους, μαζί με την κύρτωση της πλάτης για 10–30 δευτερόλεπτα.[16] Μπορεί να ακουστεί κραυγή λόγω της σύσπασης των θωρακικών μυών.[16] Τότε, τα άκρα αρχίζουν να κουνιούνται ταυτόχρονα.[16] Αφού έχει σταματήσει το τρέμουλο, μπορεί να πάρει 10–30 λεπτά στο άτομο να επιστρέψει στο κανονικό.[16]
- Οι τονικές κρίσεις παράγουν σταθερές συσπάσεις των μυών.[16] Το άτομο μπορεί να μελανιάσει , εάν χειροτερεύσει η αναπνοή.[16]
- Οι κλονικές κρίσεις περιλαμβάνουν ταυτόχρονο τρέμουλο των άκρων.[16]
- Οι μυοκλονικές κρίσεις περιλαμβάνουν σπασμούς των μυών είτε σε λίγες περιοχές, είτε γενικευμένες μέσω του σώματος.[16]
- Οι αφαιρετικές κρίσεις μπορεί να είναι ανεπαίσθητες, με μόνο μια ελαφριά στροφή της κεφαλής ή ανοιγοκλείσιμο ματιών.[13] Το άτομο συχνά δεν σκοντάφτει και μπορεί να γυρίσει κανονικά, αμέσως μετά το τέλος της κρίσης, αν και μπορεί να υπάρχει περίοδος αποπροσανατολισμού μετά την κρίση.[13]
- Οι ατονικές κρίσεις περιλαμβάνουν την απώλεια της μυικής ενέργειας για περισσότερο από ένα δευτερόλεπτο.[14] Αυτό συμβαίνει συνήθως και στις δυο πλευρές του σώματος.[14]
Διάρκεια
[Επεξεργασία | επεξεργασία κώδικα]Μια επιληπτική κρίση μπορεί να διαρκέσει από λίγα δευτερόλεπτα μέχρι περισσότερο από πέντε λεπτά και σε αυτό το σημείο είναι γνωστή ως επιληπτική κατάσταση.[17] Οι περισσότερες τονικές-κλονικές επιληπτικές κρίσεις διαρκούν λιγότερο από δύο ή τρία λεπτά.[17] Οι αφαιρετικές κρίσεις διαρκούν συνήθως περίπου 10 δευτερόλεπτα.[12]
Μετά την κρίση
[Επεξεργασία | επεξεργασία κώδικα]Μετά το ενεργό τμήμα της κρίσης, υπάρχει συνήθως μια περίοδος σύγχυσης που λέγεται μετακρισιακή (postictal) περίοδος πριν την επιστροφή κανονικού επιπέδου συνείδησης.[10] Αυτό συνήθως κρατά 3 μέχρι 15 λεπτά,[18] αλλά μπορεί να κρατήσει και ώρες.[19] Άλλα συνηθισμένα συμπτώματα περιλαμβάνουν: κόπωση, πονοκέφαλο, δυσκολία ομιλίας και ανώμαλη συμπεριφορά.[19] Ψύχωση μετά από επιληπτική κρίση είναι σχετικά συνηθισμένη και εμφανίζεται μεταξύ 6 και 10% των ατόμων.[20] Συχνά, τα άτομα δεν θυμούνται τι συνέβη κατά τη διάρκεια αυτού του χρόνου.[19]
Αιτίες
[Επεξεργασία | επεξεργασία κώδικα]Οι επιληπτικές κρίσεις έχουν κάποιες αιτίες. Από αυτούς που έχουν κρίση, το 25% περίπου έχει επιληψία.[21] Με τις κρίσεις συνδέονται κάποιες συνθήκες, αλλά δεν είναι επιληψία που συμπεριλαμβάνουν: τις περισσότερες εμπύρετες κρίσεις (febrile seizures) και αυτές που εμφανίζονται γύρω από μια οξεία μόλυνση, προσβολή, ή τοξικότητα.[22] Αυτές οι κρίσεις είναι γνωστές ως "οξείες συμπτωματικές" ή "προκλητές" κρίσεις και είναι μέρος των διαταραχών που σχετίζονται με την κρίση.[22] Σε πολλές περιπτώσεις, η αιτία είναι άγνωστη.
Διαφορετικές αιτίες κρίσεων είναι συνηθισμένες σε συγκεκριμένες ηλικιακές ομάδες.
- Οι επιληπτικές κρίσεις νεογνών προκαλούνται κυρίως από υποξική ισχαιμική εγκεφαλοπάθεια (hypoxic ischemic encephalopathy), μολύνσεις του κεντρικού νευρικού συστήματος (ΚΝΣ ή CNS), τραύματα, ανωμαλίες ΚΝΣ εκ γενετής και μεταβολικές διαταραχές.
- Η πιο συνηθισμένη αιτία κρίσεων στα παιδιά είναι εμπύρετες κρίσεις, που συμβαίνουν στο 2–5% των παιδιών μεταξύ των ηλικιών έξι μηνών και πέντε ετών.[23]
- Κατά την παιδική ηλικία εμφανίζονται, γενικά, καλά καθορισμένα σύνδρομα επιληψίας.
- Στην εφηβεία και στη νεαρή ενήλικη ζωή, δυνητικά εναύσματα αποτελούν η μη συμμόρφωση με τη φαρμακευτική αγωγή και η στέρηση ύπνου.
- Η εγκυμοσύνη, ο τοκετός, η γέννηση και η περίοδος μετά τη γέννηση μπορεί να είναι επικίνδυνες, ιδιαίτερα εάν υπάρχουν συγκεκριμένες επιπλοκές όπως προεκλαμψία (pre-eclampsia).
- Κατά την ενηλικίωση, οι πιθανές αιτίες σχετίζονται με το οινόπνευμα, προσβολές, τραύματα, μολύνσεις του ΚΝΣ και εγκεφαλικούς όγκους.[24]
- Σε μεγαλύτερους ενήλικες, οι καρδιοαγγειακές ασθένειες είναι μια συνηθισμένη αιτία. Άλλες αιτίες είναι όγκοι ΚΝΣ, τραύματα της κεφαλής και άλλες στη γηραιότερη ομάδα ηλικιών, όπως η άνοια.[25]
Μεταβολικές
[Επεξεργασία | επεξεργασία κώδικα]Η αφυδάτωση μπορεί να προκαλέσει επιληπτικές κρίσεις, εάν είναι αρκετά σοβαρή.[26] Διαταραχές που συμπεριλαμβάνουν: κάποια επίπεδα χαμηλού σακχάρου στο αίμα, υπονατριαιμίας, υπεροσμωτικής μη κετωτικής υπεργλυκαιμίας (hyperosmolar nonketotic hyperglycemia), υψηλού νατρίου στο αίμα, χαμηλού ασβεστίου στο αίμα και ουραιμίας (υψηλή ουρία στο αίμα) μπορεί να προκαλέσουν κρίσεις.[16] Καθώς και η ηπατική εγκεφαλοπάθεια και η γενετική διαταραχή πορφυρία.[16]
Δομικές
[Επεξεργασία | επεξεργασία κώδικα]- Το σηραγγώδες αγγείωμα (cavernoma ή cavernous malformation) είναι μια ιάσιμη ιατρική κατάσταση που μπορεί να προκαλέσει επιληπτικές κρίσεις, κεφαλαλγίες και εγκεφαλικές αιμορραγίες.
- Αρτηριοφλεβώδης δυσπλασία (arteriovenous malformation ή AVM) είναι μια ιάσιμη ιατρική κατάσταση που μπορεί να προκαλέσει επιληπτικές κρίσεις και εγκεφαλικές αιμορραγίες.
- Βλάβες στον εγκέφαλο που καταλαμβάνουν χώρο (αποστήματα, όγκοι). Σε άτομα με εγκεφαλικούς όγκους, η συχνότητα της επιληψίας εξαρτάται από τη θέση του όγκου στην εγκεφαλικό φλοιό.[27]
Φαρμακευτικές
[Επεξεργασία | επεξεργασία κώδικα]Φάρμακα και υπερδόσεις φαρμάκων μπορούν να καταλήξουν σε επιληπτικές κρίσεις, [16] καθώς και στέρηση φαρμάκων.[16] Τα συνηθισμένα φάρμακα που εμπλέκονται περιλαμβάνουν: αντικαταθλιπτικά, αντιψυχωτικά (antipsychotics), κοκαΐνη, ινσουλίνη, και το τοπικό αναισθητικό λιδοκαΐνη.[16] Δυσκολίες με στερητικές κρίσεις εμφανίζονται συνήθως μετά από παρατεταμένη χρήση οινοπνεύματος ή ηρεμιστικά, μια κατάσταση γνωστή ως τρομώδες παραλήρημα.[16]
Μολύνσεις
[Επεξεργασία | επεξεργασία κώδικα]- Μόλυνση με the ταινία χοίρων (Taenia solium ή pork tapeworm), που μπορεί να προκαλέσει νευροκυστικέρκωση, είναι η αίτια μέχρι το ήμισυ των περιπτώσεων επιληψίας σε περιοχές του κόσμου όπου είναι συνηθισμένο το παράσιτο.[28]
- Παρασιτικές μολύνσεις όπως εγκεφαλική ελονοσία. Στη Νιγηρία, αυτή είναι μια από τις πιο συνηθισμένες αιτίες επιληπτικών κρίσεων μεταξύ παιδιών κάτω των 5 ετών.[29]
- Λοίμωξη, όπως εγκεφαλίτιδα ή μηνιγγίτιδα[30]
Άγχος
[Επεξεργασία | επεξεργασία κώδικα]Το άγχος μπορεί να επάγει επιληπτικές κρίσεις σε άτομα με επιληψία και είναι ένας παράγοντας κινδύνου για την ανάπτυξη ελονοσίας. Η σοβαρότητα, η διάρκεια και ο χρόνος που εμφανίζεται το άγχος κατά την ανάπτυξη συνεισφέρουν στη συχνότητα και την ευπάθεια στην ανάπτυξη επιληψίας. Είναι ένα από τα πιο συχνά αυτοαναφερόμενα εναύσματα σε ασθενείς με επιληψία.[31][32]
Η έκθεση σε άγχος καταλήγει σε απελευθέρωση ορμονών που παρεμβαίνει με τις επιπτώσεις τους στον εγκέφαλο. Αυτές οι ορμόνες δρουν και σε διεγερτικές και σε ανασταλτικές νευρικές συνάψεις με αποτέλεσμα την υπερευερεθιστικότητα των νευρώνων στον εγκέφαλο. Ο ιππόκαμπος είναι γνωστό ότι είναι η περιοχή που είναι πολύ ευαίσθητη στο άγχος και είναι επιρρεπής σε επιληπτικές κρίσεις. Εκεί οι μεσολαβητές του άγχους αλληλεπιδρούν με τους υποδοχείς του στόχου για να παράξουν τα αποτελέσματά τους.[33]
Άλλες
[Επεξεργασία | επεξεργασία κώδικα]Οι επιληπτικές κρίσεις μπορούν να συμβούν ως αποτέλεσμα της αρτηριακής υπέρτασης, γνωστής ως υπερτασική εγκεφαλοπάθεια, ή στην εγκυμοσύνη ως εκλαμψία (eclampsia).[16] Η υπερθερμία μπορεί να είναι επίσης μια αιτία.[16] Συνήθως αυτό απαιτεί θερμοκρασία μεγαλύτερη από 42 °C (107,6 °F).[16]
- Η τραυματική εγκεφαλική βλάβη (traumatic brain injury) μπορεί να προκαλέσει μη επιληπτικές μετατραυματικές κρίσεις ή μετατραυματική επιληψία.
- Περίπου το 3,5 μέχρι 5,5% των ανθρώπων με κοιλιοκάκη έχουν επίσης επιληπτικές κρίσεις.[34]
- Επιληπτικές κρίσεις σε άτομο με παράκαμψη μπορεί να δείχνουν ανεπάρκεια.
- Αιμορραγικό εγκεφαλικό επεισόδιο μπορεί να εμφανιστεί ενίοτε με επιληπτικές κρίσεις, τα εμβολικά επεισόδια δεν εμφανίζουν γενικά κρίσεις (αν και η επιληψία είναι μια συνηθισμένη μεταγενέστερη επιπλοκή)· η θρόμβωση των εγκεφαλικών φλεβωδών κόλπων (cerebral venous sinus thrombosis), ένας σπάνιος τύπος εγκεφαλικού επεισοδίου, είναι πιο πιθανό να συνοδεύεται από επιληπτικές κρίσεις παρά οι άλλοι τύποι εγκεφαλικού επεισοδίου.
- Η πολλαπλή σκλήρυνση μπορεί να προκαλέσει επιληπτικές κρίσεις.
Η ηλεκτροσπασμοθεραπεία (ECT) στοχεύει επίτηδες να επάγει επιληπτική κρίση για τη θεραπεία μεγάλης κατάθλιψης.
Μηχανισμός
[Επεξεργασία | επεξεργασία κώδικα]Κανονικά η εγκεφαλική ηλεκτρική δραστηριότητα δεν είναι σύγχρονη.[13] Στις επιληπτικές κρίσεις, λόγω των προβλημάτων στον εγκέφαλο,[35] μια ομάδα νευρώνων ξεκινά να λειτουργεί με ανώμαλο, υπερβολικό[11] και συγχρονισμένο τρόπο.[13] Αυτό έχει ως αποτέλεσμα ένα κύμα εκπόλωσης, γνωστό ως παροξυσμική εκπολωτική μετατόπιση (paroxysmal depolarizing shift).[36]
Κανονικά αφού ενεργοποιηθεί ένας διεγερτικός νευρώνας (excitatory neuron) αντιστέκεται στην εκφόρτιση για κάποια χρονική περίοδο.[13] Αυτό οφείλεται μερικώς στους ανασταλτικούς νευρώνες, στις ηλεκτρικές μεταβολές στον διεγερτικό νευρώνα και στα αρνητικά αποτελέσματα της αδενοσίνης.[13] Στην επιληψία η αντίσταση των διεγερτικών νευρώνων στην εκφόρτιση κατά τη διάρκεια αυτής της περιόδου μειώνεται.[13] Αυτό μπορεί να συμβεί λόγω των αλλαγών στους ιοντικούς διαύλους ή εάν οι ανασταλτικοί νευρώνες δεν λειτουργούν σωστά.[13] 41 γονίδια ιοντικών διαύλων και πάνω από 1.600 μεταλλάξεις ιοντικών διαύλων εμπλέκονται στην ανάπτυξη των επιληπτικών κρίσεων.[37] Αυτές οι μεταλλάξεις των ιοντικών διαύλων τείνουν να δώσουν μια εκπολωμένη κατάσταση ηρεμίας στους νευρώνες με αποτέλεσμα παθολογική υπερευερεθιστότητα.[38] Αυτή η ανθεκτική εκπόλωση σε μεμονωμένους νευρώνες οφείλεται σε μια εισροή Ca2+ από το εξωτερικό του κυττάρου και οδηγεί σε εκτεταμένο άνοιγμα των διαύλων Na+ και επαναλαμβανόμενα δυναμικά ενέργειας.[39] Η παρακάτω υπερπόλωση (hyperpolarization) διευκολύνεται από τους υποδοχείς γ-αμινοβουτυρικού οξέος (GABA) ή τους διαύλους καλίου (K+), ανάλογα με τον τύπο του κυττάρου.[39] Εξίσου σημαντικό στην επιληπτική νευρώνια υπερευερεθιστότητα, είναι η μείωση στην ενεργότητα των ανασταλτικών GABAεργικών νευρώνων, ένα φαινόμενο γνωστό ως άρση αναστολής (disinhibition). Η άρση της αναστολής μπορεί να είναι αποτέλεσμα των απώλειας ανασταλτικών νευρώνων, απορρύθμισης του αξονικής ανάπτυξης από τους ανασταλτικούς νευρώνες σε περιοχές νευρωνικής βλάβης, ή ακανόνιστης GABAεργικής σηματοδότησης στους ανασταλτικούς νευρώνες.[40] Η νευρωνική υπερευερεθιστότητα καταλήγει σε μια συγκεκριμένη περιοχή από την οποία μπορεί να αναπτυχθούν επιληπτικές κρίσεις, γνωστή ως "εστία κρίσης".[13] Ως συνέπεια εγκεφαλικού τραύματος, ένας άλλος μηχανισμός επιληψίας μπορεί να είναι η αυξητική ρύθμιση των διεγερτικών κυκλωμάτων ή μειωμένη ρύθμιση τους.[13][41] Αυτές οι δευτερογενείς επιληψίες εμφανίζονται μέσω διεργασιών γνωστών ως επιληπτογένεση (epileptogenesis).[13][41] Αποτυχία του αιματοεγκεφαλικού φραγμού μπορεί επίσης να αποτελέσει αιτιώδη μηχανισμό.[42] Ενώ η διαταραχή μόνο του αιματοεγκεφαλικού φραγμού φαίνεται να προκαλεί επιληπτογένεση, έχει συσχετιστεί με αυξημένη δραστηριότητα επιληπτικών κρίσεων.[43] Επιπλέον, εμπλέκεται σε χρόνιες επιληπτικές καταστάσεις μέσω πειραμάτων που επάγουν φραγμό διαπερατότητας με χημικές ενώσεις.[43] Η διαταραχή μπορεί να οδηγήσει σε διαρροή υγρού εκτός των αιμοφόρων αγγείων στην περιοχή μεταξύ κυττάρων και να οδηγήσει σε επιληπτικές κρίσεις.[44] Προκαταρκτικά ευρήματα σε πρωτεΐνες του αίματος στον εγκέφαλο μετά από επιληπτική κρίση υποστηρίζουν αυτήν τη θεωρία.[43]
Οι εστιακές επιληπτικές κρίσεις ξεκινούν σε ένα εγκεφαλικό ημισφαίριο, ενώ οι γενικευμένες εστιακές κρίσεις ξεκινούν και στα δύο ημισφαίρια.[15] Μερικοί τύποι επιληπτικών κρίσεων μπορεί να αλλάξουν τη δομή του εγκεφάλου, ενώ άλλες φαίνεται να έχουν μικρή επίπτωση.[45] Η γλοίωση (Gliosis), η νευρωνική απώλεια και η ατροφία ειδικών περιοχών του εγκεφάλου συνδέονται με την επιληψία, αλλά είναι ασαφές εάν η επιληψία προκαλεί αυτές τις αλλαγές, ή εάν αυτές οι αλλαγές έχουν ως αποτέλεσμα επιληψία.[45]
Η δραστηριότητα των επιληπτικών κρίσεων μπορεί να διαδοθεί μέσω των ενδογενών ηλεκτρικών πεδίων του εγκεφάλου.[46] Οι προτεινόμενοι μηχανισμοί που μπορεί να προκαλέσουν τη διάδοση και ένταξη των νευρώνων περιλαμβάνουν αύξηση των K+ από την εξωτερική πλευρά του κυττάρου και αύξηση των Ca2+ στα προσυναπτικά άκρα.[39] Αυτοί οι μηχανισμοί μετριάζουν την υπερπόλωση και εκπολώνουν τους γειτονικούς νευρώνες και αυξάνουν την απελευθέρωση νευροδιαβιβαστών.[39]
Διάγνωση
[Επεξεργασία | επεξεργασία κώδικα]
Οι επιληπτικές κρίσεις μπορούν να διαιρεθούν σε προκλητές και απρόκλητες.[2] Οι προκλητές επιληπτικές κρίσεις είναι επίσης γνωστές ως "οξείες συμπτωματικές επιληπτικές κρίσεις" (acute symptomatic seizures) ή "αντιδραστικές επιληπτικές κρίσεις" (reactive seizures).[2] Οι απρόκλητες επιληπτικές κρίσεις είναι γνωστές και ως "αντανακλαστικές κρίσεις" (reflex seizures).[2] Ανάλογα με την υποτιθέμενη αιτία μπορεί να είναι χρήσιμες εξετάσεις αίματος και οσφυονωτιαία παρακέντρηση (lumbar puncture).[4] Η υπογλυκαιμία μπορεί να προκαλέσει επιληπτικές κρίσεις και πρέπει να αποκλειστεί. Συνιστάται ηλεκτροεγκεφαλογράφημα και εγκεφαλική απεικόνιση με αξονική τομογραφία ή μαγνητική τομογραφία στην εξέταση επιληπτικών κρίσεων που δεν σχετίζονται με πυρετό.[4][47]
Ταξινόμηση
[Επεξεργασία | επεξεργασία κώδικα]Οι τύποι επιληπτικών κρίσεων οργανώνονται ανάλογα με τον εάν η πηγή της κρίσης είναι τοπική (εστιακές κρίσεις) ή διάχυτη (γενικευμένες κρίσεις) μέσα στον εγκέφαλο.[15] Οι γενικευμένες επιληπτικές κρίσεις διαιρούνται σύμφωνα με την επίπτωση στο σώμα και περιλαμβάνουν τονικοκλονικές (μεγάλη επιληψία (grand mal)), αφαιρετικές (μικρή επιληψία (petit mal)), μυοκλονικές, κλονικές, τονικές και ατονικές.[15][48] Κάποιες κρίσεις όπως οι επιληπτικοί σπασμοί είναι άγνωστου τύπου.[15]
Οι επιληπτικές εστιακές κρίσεις (που παλιότερα ονομαζόντουσαν μερικές[11]) διαιρούνται σε απλές μερικές ή σύνθετες μερικές.[15] Η τρέχουσα πρακτική δεν το συνιστά πλέον αυτό και προτιμά να περιγράφει τι συμβαίνει κατά τη διάρκεια επιληπτικής κρίσης.[15]
Σωματική εξέταση
[Επεξεργασία | επεξεργασία κώδικα]
Τα περισσότερα άτομα μετά από μια κρίση είναι σε μετακρισιακή κατάσταση (postictal state) (νυσταλέα ή συγκεχυμένα). Μπορεί να εμφανίζουν σημάδια άλλων τραυματισμών. Σημάδι δαγκώματος στην πλευρά της γλώσσας βοηθά στην επιβεβαίωση μιας κρίσης όταν συμβαίνει, αλλά μόνο το ένα τρίτο των ατόμων που είχαν κρίση έχει ένα τέτοιο δάγκωμα.[49] Όταν εμφανίζεται σε άτομα που υπάρχει υποψία ότι είχαν κρίση, αυτό το σωματικό σημάδι αυξάνει την πιθανότητα ότι αιτία ήταν επιληπτική κρίση.[50]
Εξετάσεις
[Επεξεργασία | επεξεργασία κώδικα]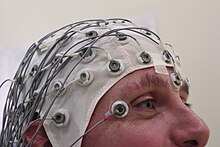
To ηλεκτροεγκεφαλογράφημα συνιστάται μόνο στα άτομα που πιθανόν να είχαν επιληπτική κρίση και μπορεί να βοηθήσει στον καθορισμό του τύπου της κρίσης ή του εμφανιζόμενου συνδρόμου. Στα παιδιά συνήθως χρειάζεται μόνο μετά από δεύτερη κρίση. Δεν μπορεί να χρησιμοποιηθεί για να αποκλείσει τη διάγνωση και μπορεί να είναι εσφαλμένα θετική σε αυτούς που δεν έχουν την ασθένεια. Σε συγκεκριμένες περιπτώσεις μπορεί να προτιμάται το ηλεκτροεγκεφαλογράφημα κατά τον ύπνο, ή με στέρηση ύπνου.[51]
Διαγνωστική απεικόνιση με αξονική τομογραφία και μαγνητική τομογραφία συνιστάται μετά την πρώτη μη εμπύρετη κρίση για την ανίχνευση των δομικών προβλημάτων μέσα στον εγκέφαλο.[51] Η μαγνητική τομογραφία (MRI) είναι γενικά καλύτερη απεικονιστική εξέταση εκτός από την περίπτωση που υπάρχει υπόνοια ενδοκρανιακής αιμορραγίας.[4] Η απεικόνιση μπορεί να γίνει αργότερα για αυτούς που επιστρέφουν στους κανονικούς εαυτούς τους ενώ είναι στα επείγοντα.[4] Εάν ένα άτομο έχει προηγούμενη διάγνωση επιληψίας με προηγούμενη απεικόνιση , δεν απαιτείται συνήθως επανάληψη της απεικόνισης στις επόμενες κρίσεις.[51]
Στους ενήλικες, η εξέταση των ηλεκτρολυτών, η γλυκόζη του αίματος και τα επίπεδα του ασβεστίου είναι σημαντικό να αποκλειστούν ως αιτίες, όπως συμβαίνει και στο ηλεκτροκαρδιογράφημα.[51] Η οσφυική παρακέντρηση μπορεί να είναι χρήσιμη στη διάγνωση μόλυνσης του κεντρικού νευρικού συστήματος, αλλά δεν χρειάζεται συστηματικά.[4] Δεν απαιτούνται σε ενήλικες ή παιδιά επαναλαμβανόμενα αντιεπιληπτικά επίπεδα στο αίμα.[51] Για τα παιδιά μπορεί να απαιτούνται πρόσθετες εξετάσεις.[51]
Υψηλό επίπεδο προλακτίνης στο αίμα στα πρώτα 20 λεπτά μετά μια κρίση μπορεί να είναι χρήσιμα στην επιβεβαίωση επιληπτικής κρίσης, επειδή είναι αντίθετο από την ψυχογενή μη επιληπτική κρίση (psychogenic non-epileptic seizure).[52][53] Το επίπεδο της προλακτίνης του ορού είναι λιγότερο χρήσιμα για εντοπισμό μερικών κρίσεων.[54][53] Η προλακτίνη του ορού δεν ξεχωρίζει τις επιληπτικές κρίσεις από τη λιποθυμία.[55] Δεν συνιστάται ως τμήμα ρουτίνας της επιληπτικής διάγνωσης.[51]
Διαφορική διάγνωση
[Επεξεργασία | επεξεργασία κώδικα]Η διαφοροποίηση μιας επιληπτικής κρίσης από άλλες καταστάσεις όπως λιποθυμία μπορεί να είναι δύσκολη.[10] Άλλες πιθανές καταστάσεις που μπορεί να μιμούνται μια επιληπτική κρίση περιλαμβάνουν: ανώμαλη θέση σώματος, ψυχογενείς επιληπτικές κρίσεις, τέτανο, δυστονία (dystonia), κεφαλγίες ημικρανίας και δηλητηρίαση με στρυχνίνη.[10] Επιπλέον, 5% των ατόμων με θετική δοκιμασία ανάκλισης (tilt table test) μπορεί να έχουν δραστηριότητα παρόμοια με επιληπτική κρίση που οφείλεται σε εγκεφαλική υποξία (cerebral hypoxia).[56] Μπορεί να εμφανιστούν σπασμοί που οφείλονται σε ψυχολογικά άτια και αυτό είναι γνωστό ως ψυχογενής μη επιληπτική κρίση (psychogenic non-epileptic seizure). Οι μη επιληπτικές κρίσεις μπορεί επίσης να εμφανιστούν λόγω άλλων αιτίων.
Πρόληψη
[Επεξεργασία | επεξεργασία κώδικα]Κάποια μέτρα έχουν δοκιμαστεί για να αποτραπούν οι επιληπτικές κρίσεις. Μετά από τραυματική εγκεφαλική βλάβη (traumatic brain injury) τα αντισπασμωδικά μειώνουν τον κίνδυνο των αρχικών επιληπτικών κρίσεων, αλλά όχι των ώριμων κρίσεων.[57]
Στα άτομα με ιστορικό εμπύρετων κρίσεων, δεν βρέθηκε να είναι αποτελεσματικά ως προς την πρόληψη φάρμακα (όπως αντιπυρετικά και αντισπασμωδικά). Κάποια, στην πραγματικότητα, μπορεί να προκαλέσουν ζημιά.[58]
Δεν υπάρχει σαφής απόδειξη ότι τα αντιεπιληπτικά φάρμακα είναι αποτελεσματικά ή αναποτελεσματικά στην αποτροπή κρίσεων μετά από κρανιοτομία (craniotomy),[59] ύστερα από υποσκληρίδιο αιμάτωμα,[60] μετά από εγκεφαλικό επεισόδιο,[61][62] ή μετά από υπαραχνοειδή αιμορραγία,[63] και για άτομα με προηγούμενη επιληπτική κρίση και για άτομα χωρίς.
Διαχείριση
[Επεξεργασία | επεξεργασία κώδικα]Δυνητικά οξέα ή επικίνδυνα αντικείμενα πρέπει να απομακρυνθούν από την περιοχή γύρω από το άτομο που αντιμετωπίζει μια κρίση, για να μην πληγωθεί το άτομο. Μετά την κρίση εάν το άτομο δεν έχει πλήρως τις αισθήσεις του και σε εγρήγορση, πρέπει να τοποθετηθεί σε θέση ανάνηψης (recovery position). Επιληπτική κρίση μεγαλύτερη από πέντε λεπτά, ή δύο ή περισσότερες κρίσεις που συμβαίνουν μέσα σε πέντε λεπτά είναι ιατρικώς επείγουσα, γνωστή ως επιληπτική κατάσταση.[17][64] Αντίθετα με τη συνηθισμένη παρανόηση οι παρευρισκόμενοι δεν θα πρέπει να προσπαθήσουν να βάλουν αντικείμενα στο στόμα του ατόμου που υφίσταται την κρίση, επειδή κάνοντάς το μπορεί να προκληθεί τραυματισμός στα δόντια και στα ούλα.[65]
Οι θεραπείες ατόμου με ενεργή επιληπτική κρίση ακολουθούν μια διαδοχή από αρχική απόκριση, μέσω θεραπειών πρώτης, δεύτερης και τρίτης γραμμής.[66] Η αρχική απόκριση περιλαμβάνει τη διασφάλιση ότι το άτομο προστατεύεται από δυνητικές ζημιές (όπως γειτονικά αντικείμενα) και διαχείριση της αναπνευστικής οδού, αναπνοής και κυκλοφορίας.[66] Η διαχείριση της αναπνευστικής οδού πρέπει να περιλαμβάνει την τοποθέτηση του ατόμου στα πλευρά του σε θέση ανάνηψης, για την αποτροπή πνιγμού.[66] Εάν δεν μπορούν να αναπνεύσουν, επειδή κάτι φράσσει την αναπνευστική οδό τους, μπορεί να απαιτούνται θεραπείες για τη διάνοιξη της αναπνευστικής οδού τους.[66]
Φάρμακα
[Επεξεργασία | επεξεργασία κώδικα]Το φάρμακο πρώτης γραμμής για άτομο που υφίσταται κρίση είναι η βενζοδιαζεπίνη, με τους περισσότερους οδηγούς να συνιστούν λοραζεπάμη.[47][67] Εναλλακτικά αποτελούν η διαζεπάμη και η μιδαζολάμη. Η εν λόγω διαδικασία μπορεί να επαναληφθεί εάν δεν υπάρχει αποτέλεσμα μετά από 10 λεπτά.[47] Εάν δεν υπάρχει αποτέλεσμα μετά από δύο δόσεις, μπορεί να χρησιμοποιηθούν βαρβιτουρικά ή προποφόλη.[47] Οι βενζοδιαπεζίνες που δίνονται με μη ενδοφλέβια οδό φαίνεται να είναι καλύτερες από την ενδοφλέβια οδό, επειδή η ενδοφλέβια οδός παίρνει περισσότερο χρόνο για να υπάρχει αποτέλεσμα.[68]
Η θεραπεία δεύτερης γραμμής για ενήλικες είναι φαινυτοΐνη ή φωσφαινυτοΐνη και φαινοβαρβιτάλη για παιδιά.[69] Τα φάρμακα τρίτης γραμμής περιλαμβάνουν την φαινυτοΐνη για παιδιά και φαινοβαρβιτάλη για ενήλικες.[69]
Δεν συνιστώνται συνήθως συνεχώς αντιεπιληπτικά φάρμακα αμέσως μετά την πρώτη κρίση εκτός από αυτούς με δομική βλάβη στον εγκέφαλο.[47] Συνιστώνται συνήθως αφού έχει συμβεί μια δεύτερη επιληπτική κρίση.[47] Περίπου 70% των ατόμων μπορούν να αποκτήσουν πλήρη έλεγχο με συνεχή χρήση φαρμάκων.[35] Συνήθως, προτιμάται ένας τύπος αντισπασμωδικού. Μετά την πρώτη κρίση, αν και η άμεση θεραπεία με αντιεπιληπτικό φάρμακο μικραίνει την πιθανότητα επανεμφάνισης της κρίσης μέχρι πέντε έτη, δεν αλλάζει τον κίνδυνο θανάτου και υπάρχουν δυνητικές παρενέργειες.[70]
Σε επιληπτικές κρίσεις που σχετίζονται με τοξίνες, πρέπει να χρησιμοποιηθούν μέχρι δύο δόσεις βενζοδιαζεπίνες.[71] Εάν αυτό δεν είναι αποτελεσματικό συνιστάται πυριδοξίνη.[71] Η φαινυτοΐνη δεν πρέπει γενικά να χρησιμοποιείται.[71]
Υπάρχει έλλειψη αποδείξεων για προληπτικά αντιεπιληπτικά φάρμακα στη διαχείριση κρίσεων που σχετίζονται με θρόμβωση των εγκεφαλικών φλεβωδών κόλπων.[62]
Άλλα
[Επεξεργασία | επεξεργασία κώδικα]Μπορεί να χρησιμοποιηθούν κράνη για προστασία του κεφαλιού κατά τη διάρκεια κρίσης. Μερικοί ισχυρίζονται ότι σκυλιά ανταπόκρισης επιληπτικών κρίσεων (seizure response dogs), μιας μορφής σκυλιών εξυπηρέτησης (service dog), μπορεί να προβλέψουν κρίσεις.[72] Τα στοιχεία για αυτό, όμως, είναι πολύ φτωχά.[72] Προς το παρόν, δεν υπάρχουν αρκετά στοιχεία για να υποστηρίξουν τη χρήση κάνναβης για τη διαχείριση επιληπτικών κρίσεων, αν και αυτό είναι μια συνεχιζόμενη περιοχή έρευνας.[73][74] Υπάρχουν προσωρινά στοιχεία ότι η κετογονική δίαιτα (ketogenic diet) μπορεί να βοηθήσει αυτούς που έχουν επιληψία και είναι λογική για τα άτομα που δεν βελτιώνονται μετά από τις συνηθισμένες θεραπείες.[75]
Πρόγνωση
[Επεξεργασία | επεξεργασία κώδικα]Μετά την πρώτη επιληπτική κρίση, ο κίνδυνος περισσότερων επιληπτικών κρίσεων τα επόμενα δύο χρόνια είναι 40%–50%.[4] Καλύτεροι παράγοντες πρόβλεψης περισσοτέρων κρίσεων είναι προβληματικοί είτε από το ηλεκτροεγκεφαλογράφημα, είτε από την απεικόνιση του εγκεφάλου.[4] Στους ενήλικες, ένα άτομο μετά την πρώτη κρίση και στη συνέχεια με 6 μήνες χωρίς επιληπτική κρίση, έχει πιθανότητα μικρότερη από 20% για μια κρίση τον επόμενο έτος ανεξάρτητα από τη θεραπεία.[76] Μέχρι το 7% των επιληπτικών κρίσεων που εμφανίζονται στα επείγοντα είναι σε επιληπτική κατάσταση.[47] Στα άτομα με επιληπτική κατάσταση, η θνησιμότητα είναι μεταξύ 10% και 40%.[10] Τα άτομα που έχουν επιληπτική κρίση που είναι προκλητή (provoked) (συμβαίνει κοντά στον χρόνο οξέος εγκεφαλικού συμβάντος ή τοξικής έκθεσης) έχουν χαμηλό κίνδυνο επανεμφάνισης, αλλά έχουν υψηλότερο κίνδυνο θανάτου συγκριτικά με τα άτομα με επιληψία.[77]
Επιδημιολογία
[Επεξεργασία | επεξεργασία κώδικα]Περίπου το 8-10% των ατόμων θα εμφανίσουν επιληπτική κρίση κατά τη διάρκεια της ζωής τους.[78] Στους ενήλικους, ο κίνδυνος επανεμφάνισης κρίσης μέσα σε πέντε έτη μετά από νέα εμφάνιση κρίσης είναι 35%· ο κίνδυνος αυξάνεται σε 75% για άτομα που είχαν δεύτερη επιληπτική κρίση.[78] Στα παιδιά, ο κίνδυνος επανεμφάνισης κρίσης μέσα σε πέντε έτη μετά από μοναδική απρόκλητη (unprovoked) κρίση είναι περίπου 50%· ο κίνδυνος αυξάνεται σε περίπου 80% μετά από δύο απρόκλητες κρίσεις.[79] Στις ΗΠΑ, εκτιμάται ότι το 2011, οι επιληπτικές κρίσεις κατέληξαν σε 1,6 εκατομμύρια επισκέψεις στα επείγοντα· περίπου 400.000 από αυτές τις επισκέψεις οφείλονται σε νεοεμφανιζόμενες περιπτώσεις επιληπτικών κρίσεων[78] Η ακριβής συχνότητα των επιληπτικών κρίσεων σε χώρες με χαμηλά και μεσαία εισοδήματα είναι άγνωστη, όμως ξεπερνά μάλλον τη συχνότητα χωρών με μεγαλύτερα εισοδήματα.[80] Αυτό μπορεί να οφείλεται σε αυξημένους κινδύνους από κυκλοφοριακά ατυχήματα, τραυματισμούς κατά τη γέννηση, ελονοσία και άλλες παρασιτικές μολύνσεις.[80]
Ιστορικό
[Επεξεργασία | επεξεργασία κώδικα]Οι επιληπτικές κρίσεις πρωτοπεριγράφηκαν σε ακκαδικό κείμενο 2000 π.Χ.[81] Πρώιμες αναφορές της επιληψίας έβλεπαν συχνά τις κρίσεις και τους σπασμούς ως έργο των “κακών πνευμάτων”.[82] Η αίσθηση της επιληψίας, όμως, άρχισε να αλλάζει την εποχή της αρχαιοελληνικής ιατρικής. Ο ίδιος ο όρος “επιληψία” είναι ελληνική λέξη, που παράγεται από το ρήμα “επιλαμβάνω”, που σημαίνει “κυριεύομαι ή ταλαιπωρώ”.[81] Αν και οι αρχαίοι Έλληνες αναφέρονταν στην επιληψία ως την “ιερή ασθένεια”, αυτή η αίσθηση ως “πνευματικής” ασθένειας αμφισβητήθηκε από τον Ιπποκράτη στην εργασία του “Περί της ιερής ασθένειας (On The Sacred Disease)”, όπου πρότεινε ότι πηγή της επιληψίας ήταν φυσικά αίτια και όχι υπερφυσικά.[82]
Η πρώιμη χειρουργική θεραπεία ήταν πρωτόγονη στην αρχαιοελληνική, ρωμαϊκή και αιγυπτιακή ιατρική.[83] Τον 19ο αιώνα εμφανίστηκε η άνοδος της στοχευμένης χειρουργικής για τη θεραπεία των επιληπτικών κρίσεων, ξεκινώντας το 1886 με τοπικές εκτομές που εκτελέστηκαν από τον Victor Horsley, έναν νευροχειρουργό στο Λονδίνο.[82] Μια άλλη πρόοδος ήταν η ανάπτυξη της διαδικασίας του Μόντρεαλ από τον Καναδό νευροχειρούργο Wilder Penfield, που χρησιμοποίησε ηλεκτρική διέγερση σε ασθενείς που είχαν τις αισθήσεις τους για να ταυτοποιήσει ακριβέστερα και να εκτμήσει τις επιληπτικές περιοχές του εγκεφάλου.[82]
Κοινωνία και πολιτισμός
[Επεξεργασία | επεξεργασία κώδικα]Οικονομία
[Επεξεργασία | επεξεργασία κώδικα]Οι επιληπτικές κρίσεις καταλήγουν σε άμεσα οικονομικά κόστη περίπου ενός δισεκατομμυρίου δολαρίων στις ΗΠΑ.[4] Στην Ευρώπη, οι οικονομικές επιπτώσεις ήταν περίπου 15,5 δισεκατομμύρια ευρώ το 2004.[11] Στην Ινδία, η επιληψία εκτιμάται ότι έχει οικονομικό κόστος US$1,7 δισεκατομμύρια ή 0,5% του GDP.[35] Αποτελούν περίπου το 1% των επισκέψεων στα επείγοντα (2% των επειγόντων για τα παιδιά) στις ΗΠΑ.[24]
Οδήγηση
[Επεξεργασία | επεξεργασία κώδικα]Σε πολλές περιοχές στον κόσμο, απαιτείται πάροδος τουλάχιστον έξι μηνών από την τελευταία επιληπτική κρίση πριν να μπορέσουν τα άτομα να ξαναοδηγήσουν.[4]
Έρευνα
[Επεξεργασία | επεξεργασία κώδικα]Η επιστημονική εργασία στην πρόβλεψη των επιληπτικών κρίσεων ξεκίνησε τη δεκαετία του 1970. Έχουν προταθεί πολλές τεχνικές και μέθοδοι, αλλά λείπουν αποδείξεις όσον αφορά τη χρησιμότητά τους .[84]
Δύο ελπιδοφόρες περιοχές περιλαμβάνουν τη γονιδιακή θεραπεία,[85] καθώς και την ανίχνευση και πρόβλεψη των επιληπτικών κρίσεων.[86]
Η γονιδιακή θεραπεία της επιληψίας έγκειται στην εφαρμογή φορέων που δίνουν τμήματα γενετικού υλικού σε περιοχές του εγκεφάλου που εμπλέκονται στην εμφάνιση επιληπτικών κρίσεων.[85]
Η πρόβλεψη επιληπτικών κρίσεων είναι ειδική περίπτωση της ανίχνευσης τους στην οποία τα ανεπτυγμένα συστήματα μπορούν να προειδοποιήσουν πριν την κλινική έναρξη των επιληπτικών κρίσεων.[84][86]
Παραπομπές
[Επεξεργασία | επεξεργασία κώδικα]- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 1,6 1,7 1,8 Ferri, Fred F. (2018). Ferri's Clinical Advisor 2019 E-Book: 5 Books in 1 (στα Αγγλικά). Elsevier Health Sciences. σελ. 959. ISBN 9780323550765.
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 Fisher, RS; Acevedo, C; Arzimanoglou, A; Bogacz, A; Cross, JH; Elger, CE; Engel J, Jr; Forsgren, L και άλλοι. (April 2014). «ILAE official report: a practical clinical definition of epilepsy.». Epilepsia 55 (4): 475–82. doi:. PMID 24730690.
- ↑ 3,00 3,01 3,02 3,03 3,04 3,05 3,06 3,07 3,08 3,09 Misulis, Karl E.· Murray, E. Lee (2017). Essentials of Hospital Neurology (στα Αγγλικά). Oxford University Press. σελ. Chapter 19. ISBN 9780190259433.
- ↑ 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 4,10 4,11 4,12 4,13 Wilden, JA; Cohen-Gadol, AA (Aug 15, 2012). «Evaluation of first nonfebrile seizures.». American Family Physician 86 (4): 334–40. PMID 22963022.
- ↑ 5,0 5,1 5,2 5,3 «The Epilepsies and Seizures: Hope Through Research». National Institute of Neurological Disorders and Stroke. Ανακτήθηκε στις 16 Οκτωβρίου 2018.
- ↑ 6,0 6,1 6,2 6,3 «Epilepsy». World Health Organization. 8 Φεβρουαρίου 2018. Ανακτήθηκε στις 16 Οκτωβρίου 2018.
- ↑ «What Is A Seizure Emergency». epilepsy.com. Αρχειοθετήθηκε από το πρωτότυπο στις 9 Μαΐου 2018. Ανακτήθηκε στις 8 Μαΐου 2018.
- ↑ Angus-Leppan H (2014). «First seizures in adults». BMJ 348: g2470. doi:. PMID 24736280.
- ↑ Berg, AT (2008). «Risk of recurrence after a first unprovoked seizure». Epilepsia 49 Suppl 1: 13–8. doi:. PMID 18184149.
- ↑ 10,0 10,1 10,2 10,3 10,4 10,5 Shearer, Peter. «Seizures and Status Epilepticus: Diagnosis and Management in the Emergency Department». Emergency Medicine Practice. Αρχειοθετήθηκε από το πρωτότυπο στις 30 Δεκεμβρίου 2010.
- ↑ 11,0 11,1 11,2 11,3 11,4 National Institute for Health and Clinical Excellence (Ιανουαρίου 2012). «Chapter 1: Introduction» (PDF). The Epilepsies: The diagnosis and management of the epilepsies in adults and children in primary and secondary care. National Clinical Guideline Centre. σελίδες 21–28. Αρχειοθετήθηκε (PDF) από το πρωτότυπο στις 16 Δεκεμβρίου 2013.
- ↑ 12,0 12,1 Hughes, JR (August 2009). «Absence seizures: a review of recent reports with new concepts.». Epilepsy & Behavior 15 (4): 404–12. doi:. PMID 19632158.
- ↑ 13,00 13,01 13,02 13,03 13,04 13,05 13,06 13,07 13,08 13,09 13,10 13,11 13,12 Hammer, edited by Stephen J. McPhee, Gary D. (2010). «7». Pathophysiology of disease : an introduction to clinical medicine (6th έκδοση). New York: McGraw-Hill Medical. ISBN 978-0-07-162167-0.
- ↑ 14,0 14,1 14,2 14,3 14,4 Bradley, Walter G. (2012). «67». Bradley's neurology in clinical practice (6th έκδοση). Philadelphia, PA: Elsevier/Saunders. ISBN 978-1-4377-0434-1.
- ↑ 15,0 15,1 15,2 15,3 15,4 15,5 15,6 National Institute for Health and Clinical Excellence (Ιανουαρίου 2012). «Chapter 9: Classification of seizures and epilepsy syndromes» (PDF). The Epilepsies: The diagnosis and management of the epilepsies in adults and children in primary and secondary care. National Clinical Guideline Centre. σελίδες 119–129. Αρχειοθετήθηκε (PDF) από το πρωτότυπο στις 16 Δεκεμβρίου 2013.
- ↑ 16,00 16,01 16,02 16,03 16,04 16,05 16,06 16,07 16,08 16,09 16,10 16,11 16,12 16,13 16,14 16,15 16,16 16,17 Simon, David A. Greenberg, Michael J. Aminoff, Roger P. (2012). «12». Clinical neurology (8th έκδοση). New York: McGraw-Hill Medical. ISBN 978-0-07-175905-2.
- ↑ 17,0 17,1 17,2 Trinka, E; Höfler, J; Zerbs, A (September 2012). «Causes of status epilepticus.». Epilepsia 53 Suppl 4: 127–38. doi:. PMID 22946730.
- ↑ Holmes, Thomas R. (2008). Handbook of epilepsy (4th έκδοση). Philadelphia: Lippincott Williams & Wilkins. σελ. 34. ISBN 978-0-7817-7397-3. Αρχειοθετήθηκε από το πρωτότυπο στις 7 Μαΐου 2016.
- ↑ 19,0 19,1 19,2 Panayiotopoulos, CP (2010). A clinical guide to epileptic syndromes and their treatment based on the ILAE classifications and practice parameter guidelines (Rev. 2nd έκδοση). [London]: Springer. σελ. 445. ISBN 978-1-84628-644-5. Αρχειοθετήθηκε από το πρωτότυπο στις 28 Απριλίου 2016.
- ↑ James W. Wheless, επιμ. (2009). Advanced therapy in epilepsy. Shelton, Conn.: People's Medical Pub. House. σελ. 443. ISBN 978-1-60795-004-2. Αρχειοθετήθηκε από το πρωτότυπο στις 6 Μαΐου 2016.
- ↑ Stasiukyniene, V.; Pilvinis, V.; Reingardiene, D.; Janauskaite, L. (2009). «[Epileptic seizures in critically ill patients]». Medicina (Kaunas) 45 (6): 501–7. doi:. PMID 19605972.
- ↑ 22,0 22,1 «Standards for epidemiologic studies and surveillance of epilepsy.». Epilepsia 52 Suppl 7: 2–26. September 2011. doi:. PMID 21899536.
- ↑ Graves, RC; Oehler, K; Tingle, LE (Jan 15, 2012). «Febrile seizures: risks, evaluation, and prognosis.». American Family Physician 85 (2): 149–53. PMID 22335215. https://archive.org/details/sim_american-family-physician_2012-01-15_85_2/page/149.
- ↑ 24,0 24,1 «Emergency department seizure epidemiology». Emerg. Med. Clin. North Am. 29 (1): 15–27. 2011. doi:. PMID 21109099. https://archive.org/details/sim_emergency-medicine-clinics-of-north-america_2011-02_29_1/page/15.
- ↑ Harrison's Principles of Medicine. 15th edition
- ↑ «diet and nutrition». 8 Μαΐου 2013. Αρχειοθετήθηκε από το πρωτότυπο στις 29 Ιουνίου 2015.
- ↑ Hildebrand, J (July 2004). «Management of epileptic seizures». Curr Opin Oncol 16 (4): 314–7. doi:. PMID 15187884.
- ↑ Bhalla, D.; Godet, B.; Druet-Cabanac, M.; Preux, PM. (Jun 2011). «Etiologies of epilepsy: a comprehensive review.». Expert Rev Neurother 11 (6): 861–76. doi:. PMID 21651333.
- ↑ «Management of Convulsion in Children, a Health concern in Nigeria». Public Health Nigeria. Οκτωβρίου 2018. Αρχειοθετήθηκε από το πρωτότυπο στις 18 Οκτωβρίου 2018. Ανακτήθηκε στις 18 Οκτωβρίου 2018.
- ↑ Carlson, Neil (22 Ιανουαρίου 2012). Physiology of Behavior. Neurological Disorders. 11th edition. Pearson. σελ. 550. ISBN 978-0-205-23939-9.
- ↑ Nakken, Karl O.; Solaas, Marit H.; Kjeldsen, Marianne J.; Friis, Mogens L.; Pellock, John M.; Corey, Linda A. (2005). «Which seizure-precipitating factors do patients with epilepsy most frequently report?» (στα αγγλικά). Epilepsy & Behavior 6 (1): 85–89. doi:. PMID 15652738.
- ↑ Haut, Sheryl R.; Hall, Charles B.; Masur, Jonathan; Lipton, Richard B. (2007-11-13). «Seizure occurrence: precipitants and prediction». Neurology 69 (20): 1905–1910. doi:. ISSN 1526-632X. PMID 17998482.
- ↑ Gunn, B.G.; Baram, T.Z. (2017). «Stress and Seizures: Space, Time and Hippocampal Circuits» (στα αγγλικά). Trends in Neurosciences 40 (11): 667–679. doi:. PMID 28916130.
- ↑ Bushara, KO (April 2005). «Neurologic presentation of celiac disease.». Gastroenterology 128 (4 Suppl 1): S92–7. doi:. PMID 15825133.
- ↑ 35,0 35,1 35,2 «Epilepsy». Fact Sheets. World Health Organization. Οκτωβρίου 2012. Αρχειοθετήθηκε από το πρωτότυπο στις 11 Μαρτίου 2016. Ανακτήθηκε στις 24 Ιανουαρίου 2013.
- ↑ Somjen, George G. (2004). Ions in the Brain Normal Function, Seizures, and Stroke. New York: Oxford University Press. σελ. 167. ISBN 978-0-19-803459-9. Αρχειοθετήθηκε από το πρωτότυπο στις 6 Μαΐου 2016.
- ↑ Wei, Feng; Yan, Li-Min; Su, Tao; He, Na; Lin, Zhi-Jian; Wang, Jie; Shi, Yi-Wu; Yi, Yong-Hong και άλλοι. (August 2017). «Ion Channel Genes and Epilepsy: Functional Alteration, Pathogenic Potential, and Mechanism of Epilepsy». Neuroscience Bulletin 33 (4): 455–477. doi:. ISSN 1995-8218. PMID 28488083.
- ↑ Ropper, A (2014). Adams and Victor's Principles of Neurology (10th ed., p. Chapter 16. Epilepsy and Other Seizure Disorders). New York: McGraw-Hill.
- ↑ 39,0 39,1 39,2 39,3 Lowenstein DH. Seizures and Epilepsy. In: Jameson J, Fauci AS, Kasper DL, Hauser SL, Longo DL, Loscalzo J. eds. (2018) Harrison's Principles of Internal Medicine, 20e New York, NY: McGraw-Hill.
- ↑ Liu, Yu-Qiang; Yu, Fang; Liu, Wan-Hong; He, Xiao-Hua; Peng, Bi-Wen (December 2014). «Dysfunction of hippocampal interneurons in epilepsy». Neuroscience Bulletin 30 (6): 985–998. doi:. ISSN 1995-8218. PMID 25370443.
- ↑ 41,0 41,1 Goldberg, EM; Coulter, DA (May 2013). «Mechanisms of epileptogenesis: a convergence on neural circuit dysfunction.». Nature Reviews. Neuroscience 14 (5): 337–49. doi:. PMID 23595016.
- ↑ Oby, E; Janigro, D (Nov 2006). «The blood-brain barrier and epilepsy.». Epilepsia 47 (11): 1761–74. doi:. PMID 17116015.
- ↑ 43,0 43,1 43,2 van Vliet, E.A.; Aronica, E.; Gorter, J.A. (2015). «Blood–brain barrier dysfunction, seizures and epilepsy». Seminars in Cell & Developmental Biology 38: 26–34. doi:. ISSN 1084-9521. PMID 25444846.
- ↑ Marchi, Nicola; Banjara, Manoj; Janigro, Damir (2016). «Blood–brain barrier, bulk flow, and interstitial clearance in epilepsy». Journal of Neuroscience Methods 260: 118–124. doi:. ISSN 0165-0270. PMID 26093166.
- ↑ 45,0 45,1 Jerome Engel, Jr.· Timothy A. Pedley, επιμ. (2008). Epilepsy : a comprehensive textbook (2nd έκδοση). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. σελ. 483. ISBN 978-0-7817-5777-5.
- ↑ Qiu, Chen; Shivacharan, Rajat S; Zhang, Mingming; Durand, Dominique M (2015). «Can Neural Activity Propagate by Endogenous Electrical Field?». The Journal of Neuroscience 35 (48): 15800–11. doi:. PMID 26631463. «electric fields can be solely responsible for spike propagation at ... This phenomenon could be important to explain the slow propagation of epileptic activity and other normal propagations at similar speeds.».
- ↑ 47,0 47,1 47,2 47,3 47,4 47,5 47,6 «Current Guidelines For Management Of Seizures In The Emergency Department» (PDF). Αρχειοθετήθηκε από το πρωτότυπο στις 30 Δεκεμβρίου 2010.
- ↑ Simon D. Shorvon (2004). The treatment of epilepsy (2nd έκδοση). Malden, Mass.: Blackwell Pub. ISBN 978-0-632-06046-7. Αρχειοθετήθηκε από το πρωτότυπο στις 6 Μαΐου 2016.
- ↑ Peeters, SY; Hoek, AE; Mollink, SM; Huff, JS (April 2014). «Syncope: risk stratification and clinical decision making.». Emergency Medicine Practice 16 (4): 1–22; quiz 22–3. PMID 25105200.
- ↑ Brigo, Francesco; Nardone, Raffaele; Bongiovanni, Luigi Giuseppe (1 October 2012). «Value of tongue biting in the differential diagnosis between epileptic seizures and syncope» (στα αγγλικά). Seizure 21 (8): 568–572. doi:. ISSN 1059-1311. PMID 22770819.
- ↑ 51,0 51,1 51,2 51,3 51,4 51,5 51,6 National Institute for Health and Clinical Excellence (Ιανουαρίου 2012). «4» (PDF). The Epilepsies: The diagnosis and management of the epilepsies in adults and children in primary and secondary care. National Clinical Guideline Centre. σελίδες 57–83.
- ↑ Luef, G (October 2010). «Hormonal alterations following seizures.». Epilepsy & Behavior 19 (2): 131–3. doi:. PMID 20696621.
- ↑ 53,0 53,1 «Value of serum prolactin in the management of syncope». Emergency Medicine Journal 21 (2): 3e–3. 2004. doi:. PMID 14988379.
- ↑ «Serum prolactin levels for differentiation of nonepileptic versus true seizures: limited utility». Epilepsy & Behavior 5 (4): 517–21. 2004. doi:. PMID 15256189.
- ↑ «Use of serum prolactin in diagnosing epileptic seizures: report of the Therapeutics and Technology Assessment Subcommittee of the American Academy of Neurology». Neurology 65 (5): 668–75. 2005. doi:. PMID 16157897.
- ↑ «Clinical spectrum and prevalence of neurologic events provoked by tilt table testing». Arch. Intern. Med. 163 (16): 1945–8. 2003. doi:. PMID 12963568. Αρχειοθετήθηκε από το πρωτότυπο στις 2020-05-23. https://web.archive.org/web/20200523000542/https://touroscholar.touro.edu/author_agreement.pdf. Ανακτήθηκε στις 2019-11-11.
- ↑ Weston, J; Greenhalgh, J; Marson, AG (4 March 2015). «Antiepileptic drugs as prophylaxis for post-craniotomy seizures.». The Cochrane Database of Systematic Reviews (3): CD007286. doi:. PMID 25738821.
- ↑ Offringa, Martin; Newton, Richard; Cozijnsen, Martinus A.; Nevitt, Sarah J. (2017). «Prophylactic drug management for febrile seizures in children». The Cochrane Database of Systematic Reviews 2: CD003031. doi:. ISSN 1469-493X. PMID 28225210. http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1516-31802013000400285.
- ↑ Weston, Jennifer; Greenhalgh, Janette; Marson, Anthony G. (2015-03-04). «Antiepileptic drugs as prophylaxis for post-craniotomy seizures». The Cochrane Database of Systematic Reviews (3): CD007286. doi:. ISSN 1469-493X. PMID 25738821.
- ↑ Ratilal, BO; Pappamikail, L; Costa, J; Sampaio, C (Jun 6, 2013). «Anticonvulsants for preventing seizures in patients with chronic subdural haematoma.». The Cochrane Database of Systematic Reviews 6 (6): CD004893. doi:. PMID 23744552.
- ↑ Sykes, L; Wood, E; Kwan, J (24 January 2014). «Antiepileptic drugs for the primary and secondary prevention of seizures after stroke.». The Cochrane Database of Systematic Reviews (1): CD005398. doi:. PMID 24464793.
- ↑ 62,0 62,1 Price, Michelle; Günther, Albrecht; Kwan, Joseph S. K. (2016-04-21). «Antiepileptic drugs for the primary and secondary prevention of seizures after intracranial venous thrombosis». The Cochrane Database of Systematic Reviews 4: CD005501. doi:. ISSN 1469-493X. PMID 27098266.
- ↑ Marigold, R; Günther, A; Tiwari, D; Kwan, J (Jun 5, 2013). «Antiepileptic drugs for the primary and secondary prevention of seizures after subarachnoid haemorrhage.». The Cochrane Database of Systematic Reviews 6 (6): CD008710. doi:. PMID 23740537.
- ↑ Al-Mufti, F; Claassen, J (October 2014). «Neurocritical care: status epilepticus review.». Critical Care Clinics 30 (4): 751–64. doi:. PMID 25257739. https://archive.org/details/sim_critical-care-clinics_2014-10_30_4/page/751.
- ↑ O’connor, Anahad (22 April 2008). «The Claim: During a Seizure, You Can Swallow Your Tongue». The New York Times. Αρχειοθετήθηκε από το πρωτότυπο στις 6 March 2017. https://web.archive.org/web/20170306200323/http://www.nytimes.com/2008/04/22/health/22real.html.
- ↑ 66,0 66,1 66,2 66,3 Betjemann, John (2015-11-23). «Current Trends in Treatment of Status Epilepticus and Refractory Status Epilepticus» (στα αγγλικά). Seminars in Neurology 35 (6): 621–628. doi:. ISSN 0271-8235. PMID 26595862.
- ↑ De Waele, Liesbeth; Boon, Paul; Ceulemans, Berten; Dan, Bernard; Jansen, Anna; Legros, Benjamin; Leroy, Patricia; Delmelle, Francoise και άλλοι. (2013-09-10). «First line management of prolonged convulsive seizures in children and adults: good practice points» (στα αγγλικά). Acta Neurologica Belgica 113 (4): 375–380. doi:. ISSN 0300-9009. PMID 24019121. https://biblio.ugent.be/publication/4182539/file/4197793.
- ↑ Alshehri, A; Abulaban, A; Bokhari, R; Kojan, S; Alsalamah, M; Ferwana, M; Murad, MH (25 March 2017). «Intravenous versus Non-Intravenous Benzodiazepines for the Abortion of Seizures: A Systematic Review and Meta-analysis of Randomized Controlled Trials.». Academic Emergency Medicine 24 (7): 875–883. doi:. PMID 28342192.
- ↑ 69,0 69,1 Marx, J. A., Hockberger, R. S., Walls, R. M., Adams, J., & Rosen, P. (Eds.). (2013). Rosen's emergency medicine: concepts and clinical practice (8th ed). Philadelphia: Mosby/Elsevier.
- ↑ Leone, MA; Giussani, G; Nolan, SJ; Marson, AG; Beghi, E (6 May 2016). «Immediate antiepileptic drug treatment, versus placebo, deferred, or no treatment for first unprovoked seizure.». The Cochrane Database of Systematic Reviews 5 (5): CD007144. doi:. PMID 27150433.
- ↑ 71,0 71,1 71,2 Sharma, AN; Hoffman, RJ (February 2011). «Toxin-related seizures.». Emergency Medicine Clinics of North America 29 (1): 125–39. doi:. PMID 21109109. https://archive.org/details/sim_emergency-medicine-clinics-of-north-america_2011-02_29_1/page/125.
- ↑ 72,0 72,1 Doherty, MJ; Haltiner, AM (Jan 23, 2007). «Wag the dog: skepticism on seizure alert canines.». Neurology 68 (4): 309. doi:. PMID 17242343. https://archive.org/details/sim_neurology_2007-01-23_68_4/page/309.
- ↑ Gloss, D; Vickrey, B (5 March 2014). «Cannabinoids for epilepsy». The Cochrane Database of Systematic Reviews 3 (3): CD009270. doi:. PMID 24595491.
- ↑ Belendiuk, KA; Baldini, LL; Bonn-Miller, MO (21 April 2015). «Narrative review of the safety and efficacy of marijuana for the treatment of commonly state-approved medical and psychiatric disorders.». Addiction Science & Clinical Practice 10 (1): 10. doi:. PMID 25896576.
- ↑ Martin, K; Jackson, CF; Levy, RG; Cooper, PN (9 February 2016). «Ketogenic diet and other dietary treatments for epilepsy.». The Cochrane Database of Systematic Reviews 2: CD001903. doi:. PMID 26859528.
- ↑ Bonnett, LJ; Tudur-Smith, C; Williamson, PR; Marson, AG (2010-12-07). «Risk of recurrence after a first seizure and implications for driving: further analysis of the Multicentre study of early Epilepsy and Single Seizures». BMJ (Clinical Research Ed.) 341: c6477. doi:. PMID 21147743.
- ↑ Neligan, A· Hauser, WA· Sander, JW (2012). The epidemiology of the epilepsies. Handbook of Clinical Neurology. 107. σελίδες 113–33. doi:10.1016/B978-0-444-52898-8.00006-9. ISBN 9780444528988. PMID 22938966.; Sander JW, Shorvon SD (1996). «Epidemiology of the epilepsies». J Neurol Neurosurg Psychiatry 61 (5): 433–43. doi:. PMID 8965090. PMC 1074036. https://archive.org/details/sim_journal-of-neurology-neurosurgery-and-psychiatry_1996-11_61_5/page/433.
- ↑ 78,0 78,1 78,2 Gavvala, JR; Schuele, SU (27 December 2016). «New-Onset Seizure in Adults and Adolescents: A Review.». JAMA 316 (24): 2657–2668. doi:. PMID 28027373.
- ↑ Camfield, P; Camfield, C (June 2015). «Incidence, prevalence and aetiology of seizures and epilepsy in children.». Epileptic Disorders 17 (2): 117–23. doi:. PMID 25895502.

- ↑ 80,0 80,1 Ba-Diop, A; Marin, B; Druet-Cabanac, M; Ngoungou, EB; Newton, CR; Preux, PM (October 2014). «Epidemiology, causes, and treatment of epilepsy in sub-Saharan Africa.». The Lancet. Neurology 13 (10): 1029–44. doi:. PMID 25231525.
- ↑ 81,0 81,1 Magiorkinis, Emmanouil; Sidiropoulou, Kalliopi; Diamantis, Aristidis (January 2010). «Hallmarks in the history of epilepsy: Epilepsy in antiquity». Epilepsy & Behavior 17 (1): 103–108. doi:. ISSN 1525-5050. PMID 19963440.
- ↑ 82,0 82,1 82,2 82,3 Ali, Rohaid; Connolly, Ian D.; Feroze, Abdullah H.; Awad, Ahmed J.; Choudhri, Omar A.; Grant, Gerald A. (June 2016). «Epilepsy: A Disruptive Force in History». World Neurosurgery 90: 685–690. doi:. ISSN 1878-8750. PMID 26709155.
- ↑ Meador, Kimford J.; Loring, David W.; Flanigin, Herman F. (January 1989). «History of epilepsy surgery». Journal of Epilepsy 2 (1): 21–25. doi:. ISSN 0896-6974.
- ↑ 84,0 84,1 «Prediction of epileptic seizures». Lancet Neurol 1 (1): 22–30. May 2002. doi:. PMID 12849542.
- ↑ 85,0 85,1 Walker, Matthew C.; Schorge, Stephanie; Kullmann, Dimitri M.; Wykes, Robert C.; Heeroma, Joost H.; Mantoan, Laura (2013). «Gene therapy in status epilepticus» (στα αγγλικά). Epilepsia 54: 43–45. doi:. ISSN 0013-9580. PMID 24001071.
- ↑ 86,0 86,1 Mormann, F.; Andrzejak, R. G.; Elger, C. E.; Lehnertz, K. (2007-02-01). «Seizure prediction: the long and winding road» (στα αγγλικά). Brain 130 (2): 314–333. doi:. ISSN 0006-8950. PMID 17008335.
Εξωτερικοί σύνδεσμοι
[Επεξεργασία | επεξεργασία κώδικα]| Επιληπτική κρίση | |
|---|---|
| Ειδικότητα | νευρολογία και επιληψιολογία |
| Ταξινόμηση | |
| ICD-10 | G40 |
| ICD-9 | 345.9, 780.3 |
| DiseasesDB | 19011 |
| MedlinePlus | 003200 |
| eMedicine | neuro/415 |
| MeSH | D012640 |
