Αρτηριακή υπέρταση
| Υπέρταση | |
|---|---|
 Αυτόματο πιεσόμετρο μπράτσου που δείχνει την αρτηριακή υπέρταση (δείχνει συστολική αρτηριακή πίεση 158 mmHg, διαστολική αρτηριακή πίεση 99 mmHg και καρδιακό ρυθμό 80 παλμών το λεπτό). | |
| Ειδικότητα | οικογενειακή ιατρική και hypertensiology |
| Ταξινόμηση | |
| ICD-10 | I10,I11,I12, I13,I15 |
| ICD-9 | 401 |
| OMIM | 145500 |
| DiseasesDB | 6330 |
| MedlinePlus | 000468 |
| eMedicine | med/1106 ped/1097 emerg/267 |
| MeSH | D006973 |
Η υπέρταση (HTN) ή υψηλή αρτηριακή πίεση, μερικές φορές αρτηριακή υπέρταση, είναι μία χρόνια πάθηση κατά την οποία η αρτηριακή πίεση στις αρτηρίες είναι αυξημένη. Αυτή η αύξηση της πίεσης κάνει την καρδιά να εργάζεται πιο εντατικά από το φυσιολογικό για να κυκλοφορεί το αίμα μέσω των αιμοφόρων αγγείων. Η αρτηριακή πίεση περιλαμβάνει δύο μετρήσεις, τη συστολική και τη διαστολική, που εξαρτώνται από το εάν ο καρδιακός μυς συστέλλεται (συστολή) ή χαλαρώνει μεταξύ των παλμών (διαστολή). Η φυσιολογική αρτηριακή πίεση σε κατάσταση ηρεμίας κυμαίνεται από 100 έως 140 mmHg συστολική (ανώτατη μέτρηση) και από 60 έως 90 mmHg διαστολική (κατώτατη μέτρηση). Υπάρχει υψηλή αρτηριακή πίεση εάν είναι μονίμως σε επίπεδα 140/90 mmHg ή παραπάνω.
Η υπέρταση ταξινομείται είτε ως πρωτογενής (ουσιαστική) υπέρταση είτε ως δευτεροπαθής υπέρταση. Περίπου το 90–95% των περιπτώσεων κατηγοριοποιούνται ως "πρωτογενής υπέρταση", που σημαίνει υψηλή αρτηριακή πίεση χωρίς προφανές υποκείμενο ιατρικό αίτιο.[1] Άλλες καταστάσεις που επηρεάζουν τα νεφρά, τις αρτηρίες, την καρδιά ή το ενδοκρινικό σύστημα προκαλούν το υπόλοιπο 5–10% των περιπτώσεων (δευτεροπαθής υπέρταση).
Η υπέρταση είναι ένας σημαντικός παράγοντας κινδύνου για το εγκεφαλικό, το έμφραγμα του μυοκαρδίου (καρδιακή προσβολή), την καρδιακή ανεπάρκεια, τα ανευρύσματα των αρτηριών (π.χ., ανεύρυσμα αορτής), την περιφερική αρτηριακή νόσο και είναι η αιτία της χρόνιας νεφρικής νόσου. Ακόμα και η μέτρια αύξηση της αρτηριακής πίεσης σχετίζεται με το μειωμένο προσδόκιμο ζωής. Οι αλλαγές στον τρόπο διατροφής και ζωής μπορούν να βελτιώσουν τον έλεγχο της αρτηριακής πίεσης και να μειώσουν τον κίνδυνο των επιπλοκών που σχετίζονται με την υγεία. Ωστόσο, συχνά είναι απαραίτητη η λήψη φαρμακευτικής αγωγής σε άτομα για τα οποία οι αλλαγές στον τρόπο ζωής είναι αναποτελεσματικές ή ανεπαρκείς.
Κατάταξη[Επεξεργασία | επεξεργασία κώδικα]
| Κατάταξη (JNC7)[2] | Συστολική πίεση | Διαστολική πίεση | ||
|---|---|---|---|---|
| mmHg | kPa | mmHg | kPa | |
| Φυσιολογική | 90–119 | 12–15.9 | 60–79 | 8.0–10.5 |
| Προϋπέρταση | 120–139 | 16.0–18.5 | 80–89 | 10.7–11.9 |
| Υπέρταση σταδίου 1 | 140–159 | 18.7–21.2 | 90–99 | 12.0–13.2 |
| Υπέρταση σταδίου 2 | ≥160 | ≥21.3 | ≥100 | ≥13.3 |
| Μεμονωμένη συστολική υπέρταση | ≥140 | ≥18.7 | <90 | <12.0 |
Ενήλικες[Επεξεργασία | επεξεργασία κώδικα]
Στα άτομα 18 ετών και άνω, η υπέρταση ορίζεται ως η σταθερά υψηλότερη από την αποδεκτή φυσιολογική αξία (που σήμερα είναι 139 mmHg η συστολική, 89 mmHg η διαστολική: βλέπε πίνακα — Κατάταξη (JNC7)) μέτρηση της συστολικής και/ή διαστολικής αρτηριακής πίεσης. Εάν οι μετρήσεις προέρχονται από 24ωρη παρακολούθηση σε κίνηση ή στο σπίτι, χρησιμοποιούνται χαμηλότερα όρια (135 mmHg για τη συστολική ή 85 mmHg για τη διαστολική).[3] Οι πρόσφατες διεθνείς κατευθυντήριες οδηγίες για την υπέρταση έχουν επίσης δημιουργήσει κατηγορίες χαμηλότερα από το φάσμα της υπέρτασης για να υποδείξουν τους αλλεπάλληλους κινδύνους όταν υπάρχουν υψηλές αρτηριακές πιέσεις στο φυσιολογικό φάσμα. Το JNC7 (2003)[2] χρησιμοποιεί τον όρο προϋπέρταση για την μέτρηση της αρτηριακής πίεσης στο φάσμα 120–139 mmHg συστολική και/ή 80–89 mmHg διαστολική, ενώ οι Κατευθυντήριες Οδηγίες ESH-ESC (2007)[4] και BHS IV (2004)[5] χρησιμοποιούν τις βέλτιστες, φυσιολογικές και υψηλές φυσιολογικές κατηγορίες για την υποδιαίρεση των πιέσεων που είναι χαμηλότερες από 140 mmHg η συστολική και 90 mmHg η διαστολική. Η υπέρταση υποκατηγοριοποιείται επίσης ως εξής: το JNC7 κάνει διαχωρισμό υπέρτασης σταδίου Ι, υπέρτασης σταδίου ΙΙ και μεμονωμένης συστολικής υπέρτασης. Η μεμονωμένη συστολική υπέρταση σχετίζεται με την αυξημένη συστολική πίεση σε συνδυασμό με φυσιολογική διαστολική πίεση και είναι συνηθισμένη στα ηλικιωμένα άτομα.[2] Οι Κατευθυντήριες Οδηγίες ESH-ESC (2007)[4] και BHS IV (2004),[5] ορίζουν ένα τρίτο στάδιο (στάδιο ΙΙΙ) υπέρτασης για τα άτομα των οποίων η συστολική αρτηριακή πίεση υπερβαίνει το 179 mmHg ή η διαστολική πίεση είναι πάνω από 109 mmHg.
Η υπέρταση κατατάσσεται ως "ανθεκτική" εάν τα φάρμακα δεν μειώνουν την αρτηριακή πίεση στα φυσιολογικά επίπεδα.[2]
Νεογνά και βρέφη[Επεξεργασία | επεξεργασία κώδικα]
Η υπέρταση στα νεογνά είναι σπάνια και συμβαίνει στο περίπου 0,2 έως 3% των νεογνών. Η αρτηριακή πίεση δεν μετριέται τακτικά στα υγιή νεογέννητα.[6] Η υπέρταση είναι περισσότερο κοινή στα νεογέννητα υψηλού κινδύνου. Πρέπει να ληφθεί υπόψη μία ποικιλία παραγόντων, όπως η ηλικία της κύησης, η ηλικία μετά τη σύλληψη και το βάρος κατά τη γέννηση όταν λαμβάνεται η απόφαση εάν μία τιμή αρτηριακής πίεσης είναι φυσιολογική σε ένα νεογνό.[6]
Παιδιά και έφηβοι[Επεξεργασία | επεξεργασία κώδικα]
Η υπέρταση εμφανίζεται αρκετά συχνά σε παιδιά και εφήβους (2–9% ανάλογα με την ηλικία, το φύλο και την εθνικότητα)[7] και σχετίζεται με μακροπρόθεσμους κινδύνους κακής υγείας.[8] Σήμερα συστήνεται να ελέγχεται η αρτηριακή πίεση των παιδιών άνω των τριών ετών όποτε υφίστανται ιατρική φροντίδα ή εξετάσεις. Η υψηλή τιμή της αρτηριακής πίεσης πρέπει να επιβεβαιώνεται σε επαναλαμβανόμενες επισκέψεις πριν χαρακτηριστεί ένα παιδί υπερτασικό.[8] Η αρτηριακή πίεση αυξάνεται κατά την παιδική ηλικία όσο περνούν τα χρόνια και έτσι η υπέρταση ορίζεται ως μέση συστολική ή διαστολική πίεση σε τρεις ή περισσότερης περιπτώσεις ίση με ή ανώτερη από το 95ο εκατοστημόριο που είναι κατάλληλο για το φύλο, την ηλικία και το ύψος του παιδιού. Η προϋπέρταση στα παιδιά ορίζεται ως μέση συστολική ή διαστολική αρτηριακή πίεση που είναι υψηλότερη από ή ίση με το 90ο εκατοστημόριο, αλλά χαμηλότερη από το 95ο εκατοστημόριο.[8]
Στους εφήβους, προτείνεται να γίνει διάγνωση και κατάταξη της υπέρτασης και της προϋπέρτασης χρησιμοποιώντας τα κριτήρια που ισχύουν για τους ενήλικες.[8]
Σημάδια και συμπτώματα[Επεξεργασία | επεξεργασία κώδικα]
Η υπέρταση σπάνια εμφανίζει συμπτώματα και η αναγνώρισή της συνήθως γίνεται μέσω προσυμπτωματικού ελέγχου ή όταν το άτομο αναζητά φροντίδα για κάποιο άσχετο πρόβλημα υγείας. Μερικά άτομα με υψηλή αρτηριακή πίεση αναφέρουν πονοκεφάλους (ειδικά στο πίσω μέρος του κεφαλιού και κατά τις πρωινές ώρες), καθώς και ζαλάδα, ίλιγγο, εμβοές (βόμβο ή σφύριγμα στα αυτιά), διαταραχές στην όραση ή λιποθυμικά επεισόδια.[9]
Κατά την σωματική εξέταση μπορεί κανείς να υποπτευθεί υπέρταση όταν εντοπίζεται υπερτασική αμφιβληστροειδοπάθεια κατά την εξέταση του οπτικού βυθού στο πίσω μέρος του ματιού με την χρήση οφθαλμοσκόπησης.[10] Κλασικά, η σοβαρότητα των μεταβολών της υπερτασικής αμφιβληστροειδοπάθειας βαθμολογείται με Ι-ΙV, παρόλο που οι ηπιότεροι τύποι μπορεί να παρουσιάσουν δυσκολίες στον μεταξύ τους διαχωρισμό.[10] Τα ευρήματα της οφθαλμοσκόπησης μπορούν επίσης να υποδείξουν πόσο καιρό έχει υπάρξει ένα άτομο υπερτασικό.[9]
Δευτεροπαθής υπέρταση[Επεξεργασία | επεξεργασία κώδικα]
Μερικά επιπλέον σημάδια και συμπτώματα μπορούν να υποδείξουν δευτεροπαθή υπέρταση, η οποία είναι υπέρταση που οφείλεται σε αναγνωρίσιμο αίτιο όπως οι ασθένειες των νεφρών ή οι ενδοκρινολογικές ασθένειες. Για παράδειγμα, η παχυσαρκία στο θώρακα και την κοιλιά, η δυσανεξία στη γλυκόζη, το πανσεληνοειδές πρόσωπο, η εναπόθεση λίπους στο οπίσθιο τμήμα του λαιμού και οι ερυθροϊώδεις ραβδώσεις υποδεικνύουν σύνδρομο του Κούσινγκ.[11] Οι ασθένειες του θυρεοειδούς και η ακρομεγαλία μπορούν επίσης να προκαλέσουν υπέρταση και έχουν χαρακτηριστικά συμπτώματα και σημάδια.[11] Ένας κοιλιακός ήχος μπορεί να υποδεικνύει στένωση νεφρικής αρτηρίας (στένωση των αρτηριών που τροφοδοτούν τα νεφρά). Η αυξημένη αρτηριακή πίεση στα πόδια ή οι καθυστερημένοι ή απόντες παλμοί της μηριαίας αρτηρίας μπορεί να υποδεικνύουν στένωση του ισθμού της αορτής (στένωση της αορτής σχεδόν αμέσως μετά την καρδιά). Η υπέρταση που ποικίλει σε μεγάλο βαθμό με πονοκεφάλους, αίσθημα παλμών, ωχρότητα και εφίδρωση θα πρέπει να προκαλεί υποψίες φαιοχρωμοκυττώματος.[11]
Κρίσεις υπέρτασης[Επεξεργασία | επεξεργασία κώδικα]
Η σημαντικά αυξημένη αρτηριακή πίεση (που είναι ίση ή μεγαλύτερη από τη συστολική 180 ή τη διαστολική 110 και μερικές φορές ονομάζεται κακοήθης ή επιταχυνόμενη υπέρταση) αναφέρεται ως "κρίση υπέρτασης". Οι αρτηριακές πιέσεις που υπερβαίνουν αυτά τα επίπεδα υποδεικνύουν υψηλό κίνδυνο επιπλοκών. Τα άτομα με αρτηριακές πιέσεις αυτού του φάσματος μπορεί να μην έχουν συμπτώματα, αλλά είναι πιθανότερο να αναφέρουν πονοκεφάλους (22% των περιπτώσεων) [12] και ζαλάδες απ’ ό,τι ο γενικός πληθυσμός.[9] Τα άλλα συμπτώματα της κρίσης υπέρτασης μπορεί να περιλαμβάνουν οπτική επιδείνωση ή δύσπνοια λόγω καρδιακής ανεπάρκειας ή ένα γενικό αίσθημα αδιαθεσίας λόγω νεφρικής ανεπάρκειας.[11] Τα περισσότερα άτομα που παθαίνουν κρίσεις υπέρτασης είναι γνωστό ότι έχουν αυξημένη αρτηριακή πίεση, αλλά πρόσθετα αίτια μπορεί να έχουν οδηγήσει σε απότομη άνοδο.[13]
Μία "υπερτασική έκτακτη ανάγκη", που παλαιότερα ονομαζόταν "κακοήθης υπέρταση", λαμβάνει χώρα όταν υπάρχουν ενδείξεις άμεσης βλάβης σε ένα ή περισσότερα όργανα ως αποτέλεσμα της σημαντικά αυξημένης αρτηριακής πίεσης. Αυτή η βλάβη μπορεί να περιλαμβάνει την υπερτασική εγκεφαλοπάθεια, που προκαλείται από διόγκωση και δυσλειτουργία του εγκεφάλου και χαρακτηρίζεται από πονοκεφάλους και μεταβολή του επιπέδου συνείδησης (σύγχυση ή υπνηλία). Το οίδημα της οπτικής θηλής του αμφιβληστροειδούς και οι αιμορραγίες και τα εξιδρώματα του βυθού είναι ακόμη ένα σημάδι βλάβης σε όργανο-στόχο. Ο πόνος στο στήθος μπορεί να είναι ένδειξη βλάβης στον καρδιακό μυ (που μπορεί να εξελιχθεί σε έμφραγμα του μυοκαρδίου) ή μερικές φορές ρήξης στο εσωτερικό τοίχωμα της αορτής. Η δύσπνοια, ο βήχας και η απόχρεμψη πτυέλων με αίμα είναι χαρακτηριστικά σημάδια πνευμονικού οιδήματος. Αυτή η κατάσταση είναι ένα οίδημα του πνευμονικού ιστού που οφείλεται σε ανεπάρκεια της αριστερής κοιλίας, δηλαδή σε αδυναμία της αριστερής κοιλίας της καρδιάς να αντλήσει επαρκή ποσότητα αίματος από τους πνεύμονες στο αρτηριακό σύστημα.[13] Μπορεί επίσης να εμφανιστεί ταχεία επιδείνωση της νεφρικής λειτουργίας (οξεία νεφρική βλάβη) και μικροαγγειοπαθητική αιμολυτική αναιμία (καταστροφή των κυττάρων του αίματος).[13] Σε αυτές τις περιπτώσεις, απαιτείται γρήγορη μείωση της αρτηριακής πίεσης για να σταματήσουν οι εξελισσόμενες βλάβες στα όργανα.[13] Αντίθετα, δεν υπάρχουν αποδείξεις ότι η αρτηριακή πίεση χρειάζεται να μειωθεί γρήγορα στις υπερτασικές έκτακτες ανάγκες όπου δεν υπάρχει ένδειξη βλάβης σε όργανο-στόχο. Η υπερβολικά επιθετική μείωση της αρτηριακής πίεσης δεν είναι ακίνδυνη.[11] Η χρήση φαρμάκων από το στόμα για τη μείωση της αρτηριακής πίεσης σταδιακά μέσα σε 24 έως 48 ώρες υποστηρίζεται στις υπερτασικές έκτακτες ανάγκες.[13]
Εγκυμοσύνη[Επεξεργασία | επεξεργασία κώδικα]
Η υπέρταση εμφανίζεται στο 8-10% περίπου των κυήσεων.[11] Οι περισσότερες γυναίκες με υπέρταση κατά την εγκυμοσύνη έχουν παρουσιάσει πρωτογενή αρτηριακή υπέρταση. Η υψηλή αρτηριακή πίεση κατά την εγκυμοσύνη μπορεί να είναι το πρώτο σημάδι προεκλαμψίας, μιας σοβαρής κατάστασης που εκδηλώνεται κατά το δεύτερο ήμισυ της εγκυμοσύνης, και στις λίγες εβδομάδες μετά τον τοκετό.[11] Η προεκλαμψία διαγιγνώσκεται από την αυξημένη αρτηριακή πίεση και την παρουσία πρωτεΐνης στα ούρα.[11] Η προεκλαμψία παρουσιάζεται στο 5% περίπου των κυήσεων και ευθύνεται για το 16% σχεδόν του συνόλου των μητρικών θανάτων παγκοσμίως.[11] Η προ-εκλαμψία διπλασιάζει επίσης τον κίνδυνο θανάτου του μωρού.[11] Συνήθως δεν υπάρχουν συμπτώματα στην προεκλαμψία και εντοπίζεται από έλεγχο ρουτίνας. Όταν εκδηλωθούν τα συμπτώματά της, τα πιο κοινά είναι κεφαλαλγία, οπτικές διαταραχές (συχνά "φώτα που αναβοσβήνουν"), εμετός, πόνος στο επιγάστριο και οίδημα (φουσκώματα). Η προεκλαμψία μπορεί περιστασιακά να εξελιχθεί στην απειλητική για τη ζωή εκλαμψία. Η εκλαμψία είναι μια υπερτασική έκτακτη ανάγκη και έχει ορισμένες σοβαρές επιπλοκές. Οι επιπλοκές αυτές περιλαμβάνουν απώλεια όρασης, πρήξιμο του εγκεφάλου, κρίσεις ή σπασμούς, νεφρική βλάβη, πνευμονικό οίδημα, και διάχυτη ενδαγγειακή πήξη (μια θρομβωτική διαταραχή).[11][14]
Βρέφη και παιδιά[Επεξεργασία | επεξεργασία κώδικα]
Αναπτυξιακές διαταραχές, κρίσεις, ευερεθιστότητα, έλλειψη ενέργειας, και αναπνευστικές δυσκολίες[15] μπορεί να συνδέονται με υπέρταση σε νεογνά και νεαρά βρέφη. Σε μεγαλύτερα βρέφη και παιδιά, η υπέρταση μπορεί να προκαλέσει πονοκέφαλο, ανεξήγητη ευερεθιστότητα, κόπωση, αναπτυξιακές διαταραχές, θολή όραση, ρινορραγία και παράλυση προσώπου.[6][15]
Ο ασθενής με Πνευμονική Υπέρταση μπορεί να:
-κάνει μεταμόσχευση πνεύμονα ή και διπλή πνεύμονα-καρδιάς, ώστε να ξεφύγει κάποια χρόνια από το θάνατο, εάν υπάρχει μεταμοσχευτικό πρόγραμμα στη χώρα που ζει ή εάν καλύπτεται η μετάβασή του σε άλλη χώρα του εξωτερικού.
-ζήσει καλύτερα τα, συνήθως, λιγοστά χρόνια που έχει μετά από μια τέτοια διάγνωση με ποιότητα ζωής, εάν συντελέσει όλος ο κρατικός και ανθρώπινος μηχανισμός για να αναγνωριστεί η νόσος του.
-γίνει αντιληπτός από την ελληνική κοινωνία εάν σταματήσει να είναι αόρατος.[1]
Επιπλοκές[Επεξεργασία | επεξεργασία κώδικα]
Τα συμπτώματα περιλαμβάνουν:
- δυσκολία στην αναπνοή (δύσπνοια), αρχικά κατά την άσκηση και τελικά και σε κατάσταση ηρεμίας
- κόπωση
- ζάλη ή λιποθυμία (συγκοπή)
- πίεση στο στήθος ή πόνος(άλγος)
- επίμονος ξηρός βήχας και βραχνάδα στη φωνή
- πρήξιμο (οίδημα) στους αστραγάλους, στα πόδια και τελικά στην κοιλιά (ασκίτης)
- γαλαζωπό χρώμα στα χείλη και στο δέρμα (κυάνωση)
- ταχυπαλμία ή αίσθημα παλμών της καρδιάς
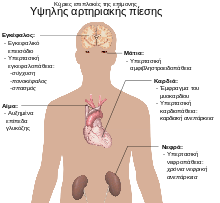
Η αρτηριακή υπέρταση είναι ο σημαντικότερα προβλέψιμος παράγοντας κινδύνου πρόωρου θανάτου σε όλο τον κόσμο.[16] Αυξάνει τον κίνδυνο για ισχαιμική καρδιοπάθεια[17] εγκεφαλικά επεισόδια,[11] περιφερική αγγειακή νόσο,[18] και άλλα καρδιαγγειακά νοσήματα, μεταξύ των οποίων συμπεριλαμβάνονται: καρδιακή ανεπάρκεια, αορτικό ανεύρυσμα, διάχυτη αθηροσκλήρωση και πνευμονική εμβολή.[11] Η αρτηριακή υπέρταση είναι επίσης ένας παράγοντας κινδύνου για γνωστικές διαταραχές, άνοια και χρόνια νεφρική νόσο.[11] Άλλες επιπλοκές περιλαμβάνουν:
Αίτια[Επεξεργασία | επεξεργασία κώδικα]
Πρωτογενής υπέρταση[Επεξεργασία | επεξεργασία κώδικα]
Η πρωτογενής (ιδιοπαθής) αρτηριακή υπέρταση είναι η πιο συχνή μορφή υπέρτασης και αντιπροσωπεύει το 90-95% όλων των περιπτώσεων υπέρτασης.[1] Σε όλες σχεδόν τις σύγχρονες κοινωνίες, η πίεση του αίματος αυξάνεται με τη γήρανση και υπάρχει σημαντικός κίνδυνος να γίνει κανείς υπερτασικός σε μεγαλύτερη ηλικία.[20] Η υπέρταση είναι αποτέλεσμα μιας πολύπλοκης αλληλεπίδρασης γονιδίων και περιβαλλοντικών παραγόντων. Έχουν εντοπιστεί πολλά κοινά γονίδια με μικρές επιπτώσεις στην αρτηριακή πίεση,[21] καθώς και ορισμένα σπάνια γονίδια με σοβαρές επιπτώσεις στην αρτηριακή πίεση[22] όμως, η γενετική βάση της υπέρτασης δεν έχει γίνει δεόντως κατανοητή. Διάφοροι περιβαλλοντικοί παράγοντες επηρεάζουν την αρτηριακή πίεση. Παράγοντες που συνδέονται άμεσα με τον τρόπο ζωής και μπορούν να οδηγήσουν σε μείωση της αρτηριακής πίεσης περιλαμβάνουν τη μειωμένη πρόσληψη αλατιού,[23] την αυξημένη κατανάλωση φρούτων και προϊόντων με χαμηλή περιεκτικότητα σε λίπος (δίαιτα DASH - Διαιτητικές Προσεγγίσεις για να Ανακόψετε την Υπέρταση). Άσκηση,[24] απώλεια βάρους[25] και μειωμένη πρόσληψη αλκοόλης βοηθούν επίσης στη μείωση της αρτηριακής πίεσης.[26] Ο πιθανός ρόλος άλλων παραγόντων όπως άγχος,[24] κατανάλωση καφεΐνης,[27] και ανεπάρκεια βιταμίνης D[28] είναι λιγότερο σαφής. Η αντίσταση στην ινσουλίνη, η οποία είναι κοινή στην παχυσαρκία και είναι ένα στοιχείο του σύνδρομο Χ, πιστεύεται επίσης ότι συμβάλλει στην αρτηριακή υπέρταση.[29] Πρόσφατες μελέτες ενοχοποιούν παράγοντες της πρώιμης παιδικής ηλικίας (για παράδειγμα, το χαμηλό βάρος γέννησης, το κάπνισμα της μητέρας και την έλλειψη θηλασμού) ως παράγοντες κινδύνου για την ιδιοπαθή αρτηριακή υπέρταση στους ενήλικες.[30] Ωστόσο, οι μηχανισμοί που συνδέουν την έκθεση σε αυτούς τους παράγοντες με την εκδήλωση υπέρτασης στους ενήλικες παραμένουν αδιευκρίνιστοι.[30]
Δευτερογενής υπέρταση[Επεξεργασία | επεξεργασία κώδικα]
Η δευτερογενής αρτηριακή υπέρταση αποδίδεται σε ένα αναγνωρίσιμο αίτιο: η πιο κοινή δευτερεύουσα αιτία αρτηριακής υπέρτασης είναι η νεφρική νόσος.[11] Η υπέρταση μπορεί επίσης να προκληθεί από ενδοκρινικές διαταραχές όπως σύνδρομο Cushing, υπερθυρεοειδισμός, υποθυρεοειδισμός, μεγαλακρία, σύνδρομο Cronn ή υπεραλδοστερονισμός, υπερπαραθυρεοειδισμός και φαιοχρωμοκύττωμα.[11][31] Ανάμεσα στις αιτίες της δευτερογενούς αρτηριακής υπέρτασης συγκαταλέγονται: παχυσαρκία, υπνική άπνοια, εγκυμοσύνη, στένωση του ισθμού της αορτής, υπερβολική κατανάλωση γλυκόριζας και ορισμένα φάρμακα που χορηγούνται με ιατρική συνταγή, τα φυτικά φαρμακευτικά προϊόντα και τα παράνομα ναρκωτικά.[11][32]
Παθοφυσιολογία[Επεξεργασία | επεξεργασία κώδικα]

Στα περισσότερα άτομα με διαγνωσμένη πρωτογενή (ιδιοπαθή) αρτηριακή υπέρταση, η αυξημένη αντίσταση στη ροή του αίματος (συνολική περιφερική αντίσταση) ευθύνεται για την υψηλή πίεση ενώ η καρδιακή παροχή παραμένει φυσιολογική.[33] Υπάρχουν αποδεικτικά στοιχεία ότι κάποια νεότερα άτομα με προϋπέρταση ή "οριακή υπέρταση" έχουν υψηλή καρδιακή παροχή, αυξημένη καρδιακή συχνότητα και φυσιολογική περιφερική αντίσταση. Η κατάσταση αυτή ονομάζεται υπερκινητική οριακή υπέρταση.[34] Αυτά τα άτομα αναπτύσσουν τυπικά χαρακτηριστικά διαγνωσμένης πρωτογενούς υπέρτασης στην μετέπειτα ζωή τους, καθώς η καρδιακή παροχή πέφτει και η περιφερική αντίσταση αυξάνεται με την ηλικία.[34] Το αν αυτό το μοτίβο είναι χαρακτηριστικό όλων των ανθρώπων οι οποίοι τελικά θα αναπτύξουν αρτηριακή υπέρταση, είναι υπό αμφισβήτηση.[35] Η αυξημένη περιφερική αντίσταση σε διαγνωσμένη υπέρταση αποδίδεται κυρίως στην οργανική στένωση των μικρών αρτηριών και αρτηριδίων.[36] Η μείωση του αριθμού ή της πυκνότητας των τριχοειδών αγγείων μπορεί επίσης να συμβάλει στην περιφερική αντίσταση.[37] Η αρτηριακή υπέρταση συσχετίζεται επίσης με μειωμένη ελαστικότητα των περιφερικών φλεβών[38] που μπορεί να αυξήσουν την επιστροφή του αίματος στην καρδιά, να αυξήσουν την καρδιακή προφόρτιση και τελικά να προκαλέσουν διαστολική δυσλειτουργία. Το εάν η αυξημένη ενεργός στένωση των αιμοφόρων αγγείων διαδραματίζει κάποιο ρόλο στη διαγνωσμένη πρωτογενή υπέρταση, είναι ασαφές.[39]
Η πίεση παλμού (διαφορά μεταξύ συστολικής και διαστολικής αρτηριακής πίεσης) είναι συχνά αυξημένη σε ηλικιωμένα άτομα με αρτηριακή υπέρταση. Αυτή η κατάσταση μπορεί να συνεπάγεται ότι η συστολική πίεση είναι αφύσικα υψηλή, ενώ η διαστολική πίεση μπορεί να είναι φυσιολογική ή χαμηλή. Αυτή η κατάσταση ονομάζεται μεμονωμένη συστολική υπέρταση.[40] Η υψηλή πίεση παλμού σε ηλικιωμένα άτομα με υπέρταση ή μεμονωμένη συστολική υπέρταση εξηγείται από την αύξηση της αρτηριακής ακαμψίας που συνήθως επέρχεται με τη γήρανση και μπορεί να επιδεινωθεί λόγω της υψηλής αρτηριακής πίεσης.[41]
Πολλοί μηχανισμοί έχουν θεωρηθεί ως υπαίτιοι για την αύξηση της αντίστασης του αρτηριακού συστήματος σε καταστάσεις αρτηριακής υπέρτασης. Τα περισσότερα στοιχεία ενοχοποιούν μία ή δύο από τις παρακάτω αιτίες:
- Διαταραχές στη διαχείριση αλατιού και νερού από τα νεφρά, ιδιαίτερα σε ανωμαλίες του ενδονεφρικού συστήματος ρενίνης-αγγειοτενσίνης[42]
- Ανωμαλίες του συμπαθητικού νευρικού συστήματος[43]
Αυτοί οι μηχανισμοί δεν αλληλοαναιρούνται και είναι πιθανό ότι συμβάλλουν ως ένα βαθμό στις περισσότερες περιπτώσεις πρωτογενούς υπέρτασης. Υπάρχουν επίσης εισηγήσεις που λένε ότι η ενδοθηλιακή δυσλειτουργία (βλάβες στα τοιχώματα των αιμοφόρων αγγείων) και η αγγειακή φλεγμονή είναι δυνατόν να συμβάλουν επίσης σε αυξημένη περιφερική αντίσταση και αγγειακή βλάβη στην υπέρταση.[44][45]
Διάγνωση[Επεξεργασία | επεξεργασία κώδικα]
| Σύστημα | Έλεγχοι |
|---|---|
| Νεφρικό | ουρολογικές, πρωτεϊνουρία, ορός BUN (άζωτο ουρίας αίματος και/ή κρεατινίνη |
| Ενδοκρινικό | νάτριο, κάλιο, ασβέστιο ορού, θυρεοειδής(θυρεοτρόπος ορμόνη - TSH). |
| Μεταβολικό | γλυκόζη Νηστείας, ολική χοληστερόλη, HDL και LDL χοληστερόλη, τριγλυκερίδια |
| Λοιπά | Αιμοτοκρίτης, ηλεκτροκαρδιογράφημα και ακτινογραφία θώρακος |
| Πηγές: Harrison's principles of internal medicine[46] others[47][48][49][50][51] | |
Η υπέρταση διαγιγνώσκεται όταν ο ασθενής έχει επίμονα υψηλή πίεση αίματος. Παραδοσιακά,[3] η διάγνωση απαιτεί τρεις ξεχωριστές μετρήσεις σφυγμομανόμετρου σε διαστήματα ενός μηνός.[52] Η αρχική εκτίμηση των υπερτασικών ασθενών περιλαμβάνει ένα πλήρες ιστορικό και σωματική εξέταση. Με τη διαθεσιμότητα της 24ωρης περιπατητικής καταγραφής της αρτηριακής πίεσης και με συσκευές μέτρησης αρτηριακής πίεσης για οικιακή χρήση, η σημασία αποφυγής μιας λανθασμένης διάγνωσης των ασθενών που εμφανίζουν υπέρταση λόγω στρες όταν βρίσκονται σε ιατρικό περιβάλλον (η λεγόμενη "υπέρταση στη θέα της λευκής μπλούζας", "white coat hypertension") έχει οδηγήσει σε μια αλλαγή στα πρωτόκολλα. Στο Ηνωμένο Βασίλειο, η τρέχουσα βέλτιστη πρακτική είναι να παρακολουθούμε μία μόνο αυξημένη κλινική ανάγνωση με περιπατητική καταγραφή επτά ημερών. Παρακολούθηση μπορεί επίσης να γίνει, αλλά λιγότερο ιδανικά, κατ' οίκον σε διάρκεια επτά ημερών.[3]
Εφόσον καθοριστεί η διάγνωση της υπέρτασης, οι γιατροί προσπαθούν να εντοπίσουν την υποκείμενη αιτία με βάση παράγοντες κινδύνου και άλλα συμπτώματα, εάν υπάρχουν. Η Δευτερογενής αρτηριακή υπέρταση είναι πιο κοινή σε παιδιά προεφηβικής ηλικίας και στις περισσότερες περιπτώσεις οφείλεται σε νεφρική νόσο. Η πρωτογενής ή ιδιοπαθής υπέρταση είναι πιο κοινή σε εφήβους και έχει πολλαπλούς παράγοντες κινδύνου, όπως η παχυσαρκία και το οικογενειακό ιστορικό αρτηριακής υπέρτασης.[53] Μπορούν επίσης να εκτελεστούν εργαστηριακές δοκιμές για να εξακριβωθούν τα πιθανά αίτια της δευτερογενούς υπέρτασης και για να διαπιστωθεί κατά πόσον η αρτηριακή υπέρταση δύναται να προκαλέσει βλάβες στην καρδιά, τα μάτια και τα νεφρά. Πρόσθετοι έλεγχοι για διαβήτη και υψηλά επίπεδα χοληστερίνης διενεργούνται επειδή αυτές οι ασθένειες αποτελούν παράγοντες κινδύνου για ανάπτυξη καρδιοπάθειας και μπορεί να απαιτούν θεραπευτική αγωγή.[1]
Η κρεατινίνη ορού μετράται για να αξιολογηθεί η παρουσία νεφρικής νόσου, που μπορεί να αποτελεί είτε την αιτία, είτε το αποτέλεσμα της αρτηριακής υπέρτασης. Η κρεατινίνη ορού μεμονωμένα μπορεί να οδηγήσει σε υπερεκτίμηση του ρυθμού σπειραματικής διήθησης (eGFR). Πρόσφατες κατευθυντήριες οδηγίες υποστηρίζουν τη χρήση προγνωστικών εξισώσεων όπως τη φόρμουλα Τροποποίησης της Δίαιτας στη Νεφρική Νόσο (MDRD) για τον υπολογισμό του ρυθμού σπειραματικής διήθησης.[2] Το eGFR μπορεί επίσης να παρέξει μια βασική μέτρηση της νεφρικής λειτουργίας, η οποία δύναται να χρησιμοποιηθεί για την καταγραφή παρενεργειών στη νεφρική λειτουργία μετά από χρήση ορισμένων αντιυπερτασικών φαρμάκων. Ο έλεγχος δειγμάτων ούρων για πρωτεΐνη χρησιμοποιείται επίσης ως δευτερεύων δείκτης νεφρικής νόσου. Η εξέταση του ηλεκτροκαρδιογραφήματος (EKG/ΗΚΓ) γίνεται για την εύρεση στοιχείων που να αποδεικνύουν ότι η καρδιά βρίσκετι υπό πίεση λόγω υψηλής αρτηριακής πίεσης. Μπορεί επίσης να καταδείξει πάχυνση του καρδιακού μυ (υπερτροφία αριστερής κοιλίας) ή να καταδείξει ότι η καρδιά έχει υποστεί μια ελάσσονα διαταραχή, όπως μια σιωπηλή καρδιακή προσβολή. Η ακτινογραφία θώρακα ή ηχοκαρδιογράφημα μπορεί επίσης να γίνει για να ανιχνευθούν σημάδια καρδιακής διεύρυνσης ή βλάβης στην καρδιά.[11]
Πρόληψη[Επεξεργασία | επεξεργασία κώδικα]
Είναι σημαντικός ο αριθμός των ανθρώπων οι οποίοι είναι υπερτασικοί αλλά δεν το γνωρίζουν.[54] Προκειμένου να μειωθούν οι συνέπειες της υψηλής αρτηριακής πίεσης και να ελαχιστοποιηθεί η ανάγκη για θεραπεία με αντιυπερτασικά φάρμακα, απαιτούνται μέτρα που απευθύνονται στο σύνολο του πληθυσμού. Πριν από την έναρξη της φαρμακευτικής αγωγής για τη μείωση της αρτηριακής πίεσης, συνιστώνται αλλαγές στον τρόπο ζωής. Το 2004 οι οδηγίες της Βρετανικής Εταιρεία Υπέρτασης[54] πρότειναν αλλαγές στον τρόπο ζωής για την πρωτογενή πρόληψη της υπέρτασης, οι οποίες συνάδουν με τις κατευθυντήριες οδηγίες που περιγράφονται το 2002 από το Κρατικό Εκπαιδευτικό Πρόγραμμα των ΗΠΑ για την Υπέρταση,[55] και είναι οι ακόλουθες:
- Διατήρηση κανονικού βάρους σώματος (π.χ., δείκτης μάζας σώματος 20– 25 kg/m2).
- Μείωση της διατροφικής πρόσληψης νατρίου σε <100 mmol/ημέρα (<6 g χλωριούχου νατρίου ή <2,4 g νατρίου την ημέρα).
- Υιοθέτηση σε τακτά χρονικά διαστήματα αεροβικής σωματικής δραστηριότητας, όπως έντονο περπάτημα (≥30 λεπτά την ημέρα, τις περισσότερες ημέρες της εβδομάδας).
- Περιορισμό στην κατανάλωση αλκοόλ σε όχι περισσότερο από 3 μονάδες/ημέρα για τους άνδρες και σε όχι περισσότερο από 2 μονάδες/ημέρα για τις γυναίκες.
- Κατανάλωση μιας διατροφής πλούσιας σε φρούτα και λαχανικά (π.χ., τουλάχιστον πέντε μερίδες την ημέρα).
Η αποτελεσματική αλλαγή του τρόπου ζωής μπορεί να μειώσει την αρτηριακή πίεση, όσο και ένα μεμονωμένο αντιυπερτασικό φάρμακο. Ακόμα καλύτερα αποτελέσματα μπορεί να επιτευχθούν με τον συνδυασμό δύο ή περισσότερων αλλαγών στον τρόπο ζωής.[54]
Προϊόντα που περιέχουν νάτριο και προστίθενται στα τρόφιμα ενώ ο καταναλωτής ίσως δεν το γνωρίζει είναι το αλάτι (χλωριούχο νάτριο), το γλουταμινικό μονονάτριο, το μπέικιν πάουντερ, η σόδα μαγειρική (διττανθρακικό νάτριο), η άλμη (αλάτι επιτραπέζιο και νερό), το φωσφορικό δινάτριο άλας (E339), το αλγινικό νάτριο (E401), το βενζοϊκό νάτριο (Ε211), το υδροξείδιο του νατρίου (E524 - καυστικό νάτριο), το προπιονικό νάτριο (E281) και το θειώδες νάτριο (E221).[56]
Διαχείριση[Επεξεργασία | επεξεργασία κώδικα]
Μεταβολές στον τρόπο ζωής[Επεξεργασία | επεξεργασία κώδικα]
Το πρώτο είδος θεραπείας της υπέρτασης είναι ταυτόσημο με τις προτεινόμενες προληπτικές αλλαγές του τρόπου ζωής[57] και περιλαμβάνει διατροφικές αλλαγές,[58] σωματική άσκηση και απώλεια βάρους. Έχει αποδειχθεί ότι όλες αυτές οι αλλαγές μειώνουν σημαντικά την αρτηριακή πίεση στα υπερτασικά άτομα.[59] Ακόμα και αν η αρτηριακή υπέρταση είναι αρκετά υψηλή ώστε να δικαιολογεί άμεση χρήση φαρμάκων, εξακολουθούν να συνιστώνται αλλαγές στον τρόπο ζωής. Διάφορα προγράμματα τα οποία έχουν ως στόχο να μειώσουν την ψυχολογική πίεση, όπως η βιοανατροφοδότηση, η χαλάρωση ή ο διαλογισμός, διαφημίζονται για τη μείωση της αρτηριακής υπέρτασης. Ωστόσο, οι επιστημονικές έρευνες σε γενικές γραμμές δεν υποστηρίζουν την αποτελεσματικότητά τους, επειδή οι μελέτες είναι συνήθως χαμηλής ποιότητας.[60][61][62]
Διατροφικές αλλαγές όπως ένα φτωχό σε νάτριο διαιτολόγιο είναι ευεργετικές. Ένα μακροχρόνιο (περισσότερο των 4 εβδομάδων) φτωχό σε νάτριο διαιτολόγιο είναι αποτελεσματικό για την μείωση της αρτηριακής πίεσης, τόσο σε άτομα με υπέρταση, όσο και σε άτομα με φυσιολογική αρτηριακή πίεση στην Καυκάσια φυλή/σε Καυκάσιους.[63] Επίσης, η δίαιτα DASH, μια διατροφή πλούσια σε ξηρούς καρπούς, δημητριακά ολικής άλεσης, ψάρια, πουλερικά, φρούτα και λαχανικά, που προωθείται από το Εθνικό Ινστιτούτο Καρδιάς, Πνευμόνων και Αίματος των ΗΠΑ, μειώνει την αρτηριακή πίεση. Ένα από τα κυριότερα χαρακτηριστικά του προγράμματος είναι ο περιορισμός της πρόσληψης νατρίου, αν και η δίαιτα είναι επίσης πλούσια σε κάλιο, μαγνήσιο, ασβέστιο και πρωτεΐνες.[64]
Φαρμακευτική αγωγή[Επεξεργασία | επεξεργασία κώδικα]
Σήμερα υπάρχουν πολλές κατηγορίες φαρμάκων για τη θεραπεία της υπέρτασης που αναφέρονται συνολικά ως αντιυπερτασικά φάρμακα. Ο παράγοντας καρδιαγγειακού κινδύνου (συμπεριλαμβανομένου του κινδύνου εμφράγματος του μυοκαρδίου και εγκεφαλικών επεισοδίων) και το επίπεδο της αρτηριακής πίεσης του ασθενούς λαμβάνονται υπόψη κατά τη χορήγηση φαρμάκων.[65] Εάν χορηγηθεί θεραπευτική αγωγή, η 7η Κοινή Εθνική Επιτροπή για την Υπέρταση (JNC-7) του Εθνικού Ινστιτούτου Καρδιάς, Πνευμόνων και Αίματος των ΗΠΑ NHLBI [2] συνιστά παρακολούθηση από τον ιατρό για να διαπιστώνεται η ανταπόκριση προς την αγωγή και να αξιολογούνται τυχόν ανεπιθύμητες ενέργειες των φαρμάκων. Η μείωση της αρτηριακής πίεσης κατά 5 mmHg μπορεί να οδηγήσει στη μείωση του κινδύνου εμφάνισης εγκεφαλικού επεισοδίου κατά 34% και του κινδύνου ισχαιμικής καρδιοπάθειας κατά 21%. Η μείωση της αρτηριακής πίεσης μπορεί επίσης να μειώσει την πιθανότητα εμφάνισης άνοιας, καρδιοπάθειας και περιστατικών θνησιμότητας από καρδιαγγειακό νόσημα.[66] Ο σκοπός της θεραπείας θα πρέπει να είναι η μείωση της αρτηριακής πίεσης σε λιγότερο από 140/90 mmHg για τους περισσότερους ασθενείς και χαμηλότερα για όσους πάσχουν από διαβήτη ή νεφροπάθειες. Ορισμένοι επαγγελματίες στον τομέα της υγείας συνιστούν τη διατήρηση των επιπέδων χαμηλότερα από 120/80 mmHg.[65][67] Εάν ο στόχος μείωσης της αρτηριακής πίεσης δεν επιτευχθεί, απαιτείται περαιτέρω θεραπεία.[68]
Οι κατευθυντήριες οδηγίες σχετικά με την επιλογή των φαρμάκων και τον καλύτερο δυνατό καθορισμό της θεραπείας για διάφορες υποομάδες έχουν αλλάξει με την πάροδο του χρόνου και διαφέρουν από χώρα σε χώρα. Οι ειδικοί διαφωνούν σχετικά με τη βέλτιστη θεραπευτική αγωγή.[69] Οι κατευθυντήριες οδηγίες της οργάνωσης Cochrane collaboration, του Παγκόσμιου Οργανισμού Υγείας και των Ηνωμένων Πολιτειών υποστηρίζουν τη χορήγηση διουρητικού θειαζίδιου σε μικρές δόσεις ως την προτιμώμενη αρχική θεραπεία.[69][70] Οι κατευθυντήριες οδηγίες του Ηνωμένου Βασιλείου δίνουν έμφαση στη χορήγηση αναστολέων διαύλων ασβεστίου (CCB) για ασθενείς άνω των 55 ετών ή προέλευσης από την Αφρική ή την Καραϊβική. Σύμφωνα με τις εν λόγω κατευθυντήριες γραμμές, για νεότερους ανθρώπους συνιστάται η χορήγηση αναστολέων του μετατρεπτικού ενζύμου της αγγειοτασίνης (ACEI) ως η προτιμώμενη αρχική θεραπεία.[71] Στην Ιαπωνία κρίνεται εύλογη η χορήγηση σε αρχικό στάδιο οποιασδήποτε από τις ακόλουθες έξι κατηγορίες φαρμάκων: CCB, ACEI/ARB, διουρητικό θειαζίδιο, β-αναστολείς και α-αναστολείς. Στον Καναδά συνίστανται όλες οι παραπάνω θεραπευτικές αγωγές ως πιθανές αρχικές επιλογές εκτός των α-αναστολέων.[69]
Συνδυασμοί φαρμάκων[Επεξεργασία | επεξεργασία κώδικα]
Πολλοί ασθενείς απαιτούν πλέον του ενός φαρμάκου για τον έλεγχο της υπέρτασής τους. Οι κατευθυντήριες οδηγίες JNC7[2] και ESH-ESC[4] συνιστούν την έναρξη της θεραπείας με τη χορήγηση δύο φαρμάκων εάν η αρτηριακή πίεση υπερβαίνει κατά πλέον των 20 mmHg την επιθυμητή συστολική πίεση ή κατά πλέον των 10 mmHg την επιθυμητή διαστολική πίεση. Οι προτιμώμενοι συνδυασμοί είναι αναστολείς συστήματος ρενίνης-αγγειοτασίνης με αναστολείς διαύλων ασβεστίου, ή αναστολείς συστήματος ρενίνης-αγγειοτασίνης και διουρητικά.[72] Μεταξύ των αποδεκτών συνδυασμών είναι οι ακόλουθοι:
- Αναστολείς διαύλων ασβεστίου και διουρητικά
- Β-αναστολείς και διουρητικά
- Αναστολείς διαύλων ασβεστίου τύπου διυδροπυριδίνης και β-αναστολείς
- Αναστολείς διαύλων ασβεστίου τύπου διυδροπυριδίνης με βεραπαμίλη ή διλτιαζέμη
Μη-αποδεκτοί συνδυασμοί είναι οι ακόλουθοι:
- Αναστολείς ασβεστίου μη-διυδροπυριδίνης (όπως βεραπαμίλη ή διλτιαζέμη) και β-αναστολείς
- Διπλός αποκλεισµός του συστήµατος ρενίνης – αγγειοτασίνης (π.χ. αναστολέας του μετατρεπτικού ενζύμου της αγγειοτασίνης + αναστολέας των υποδοχέων αγγειοτασίνης)
- Αναστολείς συστήματος ρενίνης-αγγειοτασίνης και β-αναστολείς
- Β-αναστολείς και αντιαδρενεργικά φάρμακα.[72]
Να αποφεύγονται οι συνδυασμοί αναστολέων ACE ή ανταγωνιστών υποδοχέων της αγγειοτασίνης ΙΙ, διουρητικών και Μη Στεροειδών Αντιφλεγμονωδών Φαρμάκων -NSAID (συμπεριλαμβανομένων των εκλεκτικών αναστολέων των ενζύμων COX-2 και των μη-συνταγογραφούμενων φαρμάκων όπως η ιβουπροφένη) όποτε δυνατόν λόγω υψηλού κινδύνου εμφάνισης οξείας νεφρικής ανεπάρκειας. Ο συνδυασμός αυτός είναι γνωστός στην καθομιλουμένη ως «triple whammy» από την ιατρική βιβλιογραφία της Αυστραλίας.[57] Υπάρχουν διαθέσιμα δισκία που περιέχουν σταθερούς συνδυασμούς δύο κατηγοριών φαρμάκων. Παρέχουν ευκολία στη χρήση, αλλά συνίστανται για όσους γνωρίζουν τα διαφορετικά συστατικά.[73]
Ηλικιωμένοι[Επεξεργασία | επεξεργασία κώδικα]
Η αντιμετώπιση της μέτριας έως βαρείας υπέρτασης μειώνει τα ποσοστά θνησιμότητας και τις καρδιαγγειακές παρενέργειες σε άτομα 60 ετών και άνω.[74] Σε άτομα άνω των 80 ετών η θεραπεία δεν φαίνεται να μειώνει σημαντικά τα συνολικά ποσοστά θανάτου, μειώνει ωστόσο τον κίνδυνο καρδιοπαθειών.[74] Η συνιστώμενη επιθυμητή αρτηριακή πίεση είναι κάτω των 140/90 mm Hg με τα διουρητικά θειαζίδιανα αποτελούν την προτιμώμενη θεραπευτική αγωγή στην Αμερική .[75] Στις αναθεωρημένες κατευθυντήριες γραμμές του Ηνωμένου Βασιλείου, οι αναστολείς διαύλων ασβεστίου είναι η προτιμώμενη θεραπεία με επιδιωκόμενο κλινικό επίπεδο κάτω των 150/90 mmHg, ή κάτω των 145/85 mmHg σε μετρήσεις 24ωρης καταγραφής ή στο σπίτι.[71]
Ανθεκτική υπέρταση[Επεξεργασία | επεξεργασία κώδικα]
Η ανθεκτική υπέρταση ορίζεται ως η αρτηριακή πίεση που υπερβαίνει τον επιθυμητό στόχο της θεραπείας παρά την ταυτόχρονη χρήση τριών αντιυπερτασικών σκευασμάτων που ανήκουν σε διαφορετικές κατηγορίες αντιυπερτασικών φαρμάκων. Το Ηνωμένο Βασίλειο[76] και οι Ηνωμένες Πολιτείες[77] έχουν εκδώσει κατευθυντήριες οδηγίες για την αντιμετώπιση της ανθεκτικής υπέρτασης.
Επιδημιολογία[Επεξεργασία | επεξεργασία κώδικα]
Το 2000 σχεδόν ένα δις. άνθρωποι ή 26% του ενήλικα πληθυσμού παγκοσμίως έπασχαν από υπέρταση.[78] Η εμφάνισή της ήταν συχνή τόσο στις ανεπτυγμένες (333 εκατ.) και στις αναπτυσσόμενες (639 εκατ.) χώρες.[78] Τα ποσοστά ωστόσο διαφέρουν σημαντικά ανά περιοχή, κυμαίνονται σε χαμηλά επίπεδα στην αγροτική Ινδία (3,4% -άντρες και 6,8% -γυναίκες) και εκτινάσσονται σε υψηλά επίπεδα στην Πολωνία (68,9% -άντρες και 72,5% -γυναίκες) .[79]
Το 1995 υπολογίστηκε ότι στις Ηνωμένες Πολιτείες 43 εκατ. άνθρωποι πάσχουν από υπέρταση ή λάμβαναν θεραπευτική αγωγή για την υπέρταση. Ο αριθμός αυτός αντιπροσωπεύει περίπου το 24% του ενήλικου πληθυσμού των ΗΠΑ.[80] Ο αριθμός των ατόμων που πάσχουν από υπέρταση στις ΗΠΑ αυξάνεται συνεχώς, και έτσι το 2004 τα ποσοστά της υπέρτασης στις ΗΠΑ άγγιξαν το 29% του πληθυσμού.[81][82] Από το 2006 η υπέρταση επηρεάζει 76 εκατ. Αμερικανούς ενήλικες (34% του πληθυσμού) και με 44% οι Αφρο-Αμερικανοί ενήλικες παρουσιάζουν από τα υψηλότερα ποσοστά υπέρτασης παγκοσμίως.[83] Η εμφάνιση της υπέρτασης είναι πλέον συχνή σε γηγενείς Αμερικανούς και λιγότερο συχνή σε λευκούς και Αμερικανούς Μεξικανικής καταγωγής. Τα ποσοστά αυξάνονται σε μεγαλύτερες ηλικίες και στις νοτιοανατολικές πολιτείες των ΗΠΑ. Η υπέρταση εμφανίζεται συχνότερα στους άντρες σε σύγκριση με τις γυναίκες (η εμμηνόπαυση ωστόσο μειώνει τη διαφορά αυτή) και σε άτομα χαμηλότερης κοινωνικοοικονομικής κατάστασης.[1]
Παιδιά[Επεξεργασία | επεξεργασία κώδικα]
Το ποσοστό εμφάνισης υψηλής αρτηριακής πίεσης στα παιδιά αυξάνεται.[84] Η παιδική υπέρταση, ιδιαίτερα σε προεφηβική ηλικία, υποδεικνύει υπάρχουσα διαταραχή. Εκτός από την παχυσαρκία, οι νεφροπάθειες είναι η πιο συχνή (60-70%) αιτία της υπέρτασης στα παιδιά. Οι έφηβοι πάσχουν συνήθως από πρωτοπαθή ή ιδιοπαθή υπέρταση που ανέρχεται στο 85–95% των περιπτώσεων.[85]
Ιστορία[Επεξεργασία | επεξεργασία κώδικα]
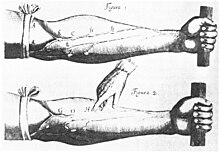
Ο άνθρωπος άρχισε να αποκτά σύγχρονη αντίληψη του καρδιαγγειακού συστήματος μέσω της δουλειάς του ιατρού Γουίλιαμ Χάρβεϊ (1578–1657). Ο Χάρβεϊ περιέγραψε την κυκλοφορία του αίματος στο βιβλίο του «De motu ordis» («Κίνηση της καρδιάς και του αίματος»). Ο Άγγλος κληρικός Στήβεν Χέιλς πραγματοποίησε την πρώτη δημοσιευμένη μέτρηση της αρτηριακής πίεσης το 1733.[86][87] Περιγραφές της υπέρτασης ως ασθένειας έγιναν, μεταξύ άλλων, από τους Τόμας Γιανγκ το 1808 και Ρίτσαρντ Μπράιτ το 1836.[86] Η πρώτη αναφορά αυξημένης αρτηριακής πίεσης χωρίς στοιχεία νεφροπάθειας έγινε από τον Φρέντερικ Ακμπάρ Μαχόμεντ (1849–1884).[88] Ωστόσο, η υπέρταση ξεκίνησε να υπάρχει ως κλινική οντότητα το 1896 με την ανακάλυψη του σφυγμομανομέτρου με περιβραχιόνιο από τον Σιπιόνε Ρίβα-Ρότσι.[89] Η ανακάλυψη αυτή επέτρεπε τη μέτρηση της αρτηριακής πίεσης στο ιατρείο. Το 1905 ο Νικολάι Κορότκοφ βελτίωσε την τεχνική μέσω της περιγραφής των ήχων Κορότκοφ που παράγονται κατά την ακρόαση της αρτηρίας με στηθοσκόπιο όσο το περιβραχιόνιο του σφυγμομανομέτρου είναι κενό αέρα.[87]
Ιστορικά η θεραπεία της επονομαζόμενης «ασθένειας υψηλών παλμών» (hard pulse disease), όπως λεγόταν η υπέρταση, συνίστατο στη μείωση της ποσότητας του αίματος μέσω της πρακτικής της αφαίμαξης ή της χρήσης βδελλών.[86] Ο Κίτρινος Αυτοκράτορας της Κίνας, ο Κορνήλιος Κέλσος, ο Γαληνός και ο Ιπποκράτης ήταν υπέρμαχοι της αφαίμαξης.[86] Στον 19ο και 20ο αιώνα, πριν να καταστεί δυνατή η φαρμακευτική θεραπεία της υπέρτασης, χρησιμοποιούνταν τρεις μέθοδοι θεραπευτικής αγωγής, όλες με αναρίθμητες παρενέργειες. Μεταξύ των μεθόδων αυτών ήταν η αυστηρή απαγόρευση πρόσληψης νατρίου (όπως π.χ. η δίαιτα ρυζιού[86]), η συμπαθεκτομή (χειρουργική αποκοπή τμημάτων του συμπαθητικού νευρικού συστήματος), και η θεραπεία με πυρετογόνα (έγχυση ουσιών που προκαλούσαν πυρετό, μειώνοντας έμμεσα την αρτηριακή πίεση).[86][90] Η πρώτη χημική ουσία που χρησιμοποιήθηκε ως φάρμακο για την υπέρταση ήταν το 1900 το θειοκυανικό νάτριο, το οποίο όμως είχε πολλές παρενέργειες και η χρήση του δεν έγινε ευρέως δεκτή .[86] Περαιτέρω σκευάσματα αναπτύχθηκαν μετά τον Δεύτερο Παγκόσμιο Πόλεμο. Την πιο ευρεία χρήση και σχετική αποτελεσματικότητα είχαν το χλώριο του τετραμεθυλαμμωνίου και το παράγωγό του το εξαμεθώνιο, η υδραλαζίνη, και η ρεσερπίνη (που προέρχεται από το φαρμακευτικό φυτό Rauwolfia serpentina). Ένα πολύ σημαντικό βήμα έγινε με τη διάθεση των πρώτων σκευασμάτων από το στόμα που ήταν ανεκτά από τον οργανισμό. Το πρώτο ήταν η χλωροθειαζίδη, το πρώτο θειαζιδικό διουρητικό, που αναπτύχθηκε από το αντιβιοτικό σουλφοναμίδη και ξεκίνησε να διατίθεται το 1958.[86][91] Οδηγούσε στην αύξηση της απέκκρισης άλατος και εμπόδιζε τη συγκέντρωση υγρού. Σε μια τυχαιοποιημένη ελεγχόμενη δοκιμή με τη χρηματοδότηση του Υπουργείου για Θέματα Βετεράνων των ΗΠΑ πραγματοποιήθηκε σύγκριση του υδροχλωρoθειαζίδιου με ρεσερπίνη και υδραλαζίνη έναντι εικονικού φαρμάκου. Η έρευνα διακόπηκε νωρίς καθώς οι ασθενείς που βρίσκονταν σε ομάδα υψηλής αρτηριακής πίεσης και δεν λάμβαναν θεραπεία ανέπτυξαν περισσότερες επιπλοκές σε σύγκριση με τους ασθενείς που υποβάλλονταν σε θεραπεία και θεωρήθηκε ηθικά παράτυπο να μην τους παρασχεθεί θεραπεία. Η έρευνα συνεχίστηκε σε άτομα με χαμηλότερη αρτηριακή πίεση και απέδειξε ότι η θεραπεία, ακόμα και για άτομα με ελαφρά υπέρταση, μειώνει τον κίνδυνο καρδιαγγειακού θανάτου κατά το ήμισυ.[92] Το 1975, δόθηκε στην ομάδα που ανέπτυξε τη χλωροθειαζίδη το Ειδικό Βραβείο Δημόσιας Υγείας Lasker.[90] Τα αποτελέσματα αυτών των ερευνών οδήγησαν σε εκστρατείες στον τομέα της δημόσιας υγείας για την ενίσχυση της ευαισθητοποίησης του κοινού σχετικά με την υπέρταση και προώθησαν τη μέτρηση και θεραπεία της υψηλής αρτηριακής πίεσης. Τα μέτρα αυτά φαίνεται ότι έχουν συμβάλει τουλάχιστον εν μέρει στη μείωση κατά 50% που παρατηρήθηκε στα εγκεφαλικά επεισόδια και τις ισχαιμικές καρδιοπάθειες μεταξύ του 1972 και του 1994.[90]
Κοινωνία και πολιτισμός[Επεξεργασία | επεξεργασία κώδικα]
Ευαισθητοποίηση[Επεξεργασία | επεξεργασία κώδικα]

Ο Παγκόσμιος Οργανισμός Υγείας χαρακτήρισε την υπέρταση, ή την υψηλή αρτηριακή πίεση, ως τη βασική αιτία του ποσοστού καρδιαγγειακής θνησιμότητας. Η Παγκόσμια Ένωση κατά της Υπέρτασης (WHL), μια κεντρική οργάνωση που αποτελείται από 85 εθνικούς συνδέσμους και ενώσεις κατά της υπέρτασης, αναγνώρισε ότι σε παγκόσμιο επίπεδο πάνω από το 50% των υπερτασικών δεν γνωρίζουν ότι πάσχουν από υπέρταση.[93] Για την αντιμετώπιση του προβλήματος, η WHL ξεκίνησε μια παγκόσμια εκστρατεία ευαισθητοποίησης για την υπέρταση το 2005 και ανακήρυξε τη 17η Μαΐου κάθε έτους ως Παγκόσμια Ημέρα Υπέρτασης (WHD). Τα τελευταία τρία χρόνια, περισσότερες εθνικές ενώσεις συμμετέχουν στην Ημέρα Υπέρτασης και προσπαθούν με καινοτόμες δραστηριότητες να περάσουν το μήνυμα στο κοινό. Το 2007, διαπιστώθηκε συμμετοχή-ρεκόρ από 47 κράτη μέλη της WHL. Την εβδομάδα της Ημέρας Υπέρτασης, όλες αυτές οι χώρες συνέπραξαν με τις τοπικές κυβερνήσεις, τις επαγγελματικές ενώσεις, τις μη-κυβερνητικές οργανώσεις και τις ιδιωτικές βιομηχανίες για την προώθηση της ευαισθητοποίησης στο θέμα της υπέρτασης μέσω διάφορων κινητοποιήσεων στα μέσα μαζικής ενημέρωσης και δημόσιων εκστρατειών ενημέρωσης. Με χρήση των μέσων μαζικής ενημέρωσης όπως το διαδίκτυο και η τηλεόραση, το μήνυμα έφθασε σε περισσότερους από 250 εκατ. ανθρώπους. Όσο η δυναμική ενισχύεται κάθε χρόνο, η WHL πιστεύει ότι μπορεί να φθάσει σχεδόν όλους τους 1,5 δις. ανθρώπους που υπολογίζεται ότι πάσχουν από υψηλή αρτηριακή πίεση.[94]
Οικονομικά[Επεξεργασία | επεξεργασία κώδικα]
Η υψηλή αρτηριακή πίεση αποτελεί το πιο συχνό χρόνιο ιατρικό πρόβλημα που οδηγεί σε επισκέψεις στην πρωτοβάθμια φροντίδα υγείας στις Ηνωμένες Πολιτείες. Η Αμερικανική Ένωση Καρδιολογίας υπολόγισε τα άμεσα και έμμεσα έξοδα της υψηλής αρτηριακής πίεσης στα $76,6 δις το 2010.[83] Στις ΗΠΑ, το 80% των πασχόντων από υπέρταση γνωρίζουν την κατάστασή τους και το 71% λαμβάνει θεραπευτική αγωγή κατά της υπέρτασης. Ωστόσο, μόνο το 48% των ανθρώπων που γνωρίζουν ότι πάσχουν από υπέρταση αντιμετωπίζουν επαρκώς τη νόσο τους.[83] Τυχόν πλημμελής διάγνωση, θεραπεία ή έλεγχος της υψηλής αρτηριακής πίεσης μπορεί να θέσει σε κίνδυνο τη διαχείριση της υπέρτασης.[95] Οι Πάροχοι Υπηρεσιών Υγείας αντιμετωπίζουν πολλά εμπόδια για να θέσουν υπό έλεγχο την αρτηριακή πίεση, όπως αρνητική ανταπόκριση στη λήψη διαφόρων φαρμάκων για την επίτευξη της επιθυμητής αρτηριακής πίεσης. Οι ασθενείς αντιμετωπίζουν επίσης προκλήσεις τήρησης του προγράμματος λήψης φαρμάκων και αλλαγής στον τρόπο ζωή τους. Η επίτευξη της επιθυμητής αρτηριακής πίεσης είναι ωστόσο δυνατή. Η μείωση της αρτηριακής πίεσης οδηγεί στη σημαντική μείωση των εξόδων που σχετίζονται με την δευτεροβάθμια και τριτοβάθμια φροντίδα υγείας.[96][97]
Παραπομπές[Επεξεργασία | επεξεργασία κώδικα]
- ↑ 1,0 1,1 1,2 1,3 Carretero OA, Oparil S (January 2000). «Essential hypertension. Part I: Definition and etiology». Circulation 101 (3): 329–35. doi:. PMID 10645931. http://circ.ahajournals.org/content/101/3/329.long.
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 2,6 Chobanian AV, Bakris GL, Black HR, et al. (December 2003). «Seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure». Hypertension 42 (6): 1206–52. doi:. PMID 14656957. Αρχειοθετήθηκε από το πρωτότυπο στις 2012-05-20. https://web.archive.org/web/20120520105829/http://hyper.ahajournals.org/content/42/6/1206.long. Ανακτήθηκε στις 2012-08-31.
- ↑ 3,0 3,1 3,2 National Clinical Guidance Centre (Αυγούστου 2011). «7 Diagnosis of Hypertension, 7.5 Link from evidence to recommendations». Hypertension (NICE CG 127) (PDF). National Institute for Health and Clinical Excellence. σελ. 102. Αρχειοθετήθηκε από το πρωτότυπο (PDF) στις 23 Ιουλίου 2013. Ανακτήθηκε στις 22 Δεκεμβρίου 2011.
- ↑ 4,0 4,1 4,2 Mancia G, De Backer G, Dominiczak A, et al. (September 2007). «2007 ESH-ESC Practice Guidelines for the Management of Arterial Hypertension: ESH-ESC Task Force on the Management of Arterial Hypertension». J. Hypertens. 25 (9): 1751–62. doi:. PMID 17762635.
- ↑ 5,0 5,1 Williams B, Poulter NR, Brown MJ, et al. (March 2004). «Guidelines for management of hypertension: report of the fourth working party of the British Hypertension Society, 2004-BHS IV». J Hum Hypertens 18 (3): 139–85. doi:. PMID 14973512.
- ↑ 6,0 6,1 6,2 Dionne JM, Abitbol CL, Flynn JT (January 2012). «Hypertension in infancy: diagnosis, management and outcome». Pediatr. Nephrol. 27 (1): 17–32. doi:. PMID 21258818.
- ↑ Din-Dzietham R, Liu Y, Bielo MV, Shamsa F (September 2007). «High blood pressure trends in children and adolescents in national surveys, 1963 to 2002». Circulation 116 (13): 1488–96. doi:. PMID 17846287.
- ↑ 8,0 8,1 8,2 8,3 «The fourth report on the diagnosis, evaluation, and treatment of high blood pressure in children and adolescents». Pediatrics 114 (2 Suppl 4th Report): 555–76. August 2004. PMID 15286277.
- ↑ 9,0 9,1 9,2 Kasper, Dennis L.· Braunwald, Eugene· Hauser, Stephen· Longo, Dan· Jameson, J. Larry· Fauci, Anthony S. (2005). «Hypertensive vascular disease». Harrison's Principles of Internal Medicine (16th έκδοση). New York, NY: McGraw-Hill. σελίδες 1463–81. ISBN 0-07-139140-1.
- ↑ 10,0 10,1 Wong T, Mitchell P (February 2007). «The eye in hypertension». Lancet 369 (9559): 425–35. doi:. PMID 17276782.
- ↑ 11,00 11,01 11,02 11,03 11,04 11,05 11,06 11,07 11,08 11,09 11,10 11,11 11,12 11,13 11,14 11,15 11,16 11,17 O'Brien, Eoin· Beevers, D. G.· Lip, Gregory Y. H. (2007). ABC of hypertension. London: BMJ Books. ISBN 1-4051-3061-X.
- ↑ Papadopoulos DP, Mourouzis I, Thomopoulos C, Makris T, Papademetriou V (December 2010). «Hypertension crisis». Blood Press. 19 (6): 328–36. doi:. PMID 20504242.
- ↑ 13,0 13,1 13,2 13,3 13,4 Marik PE, Varon J (June 2007). «Hypertensive crises: challenges and management». Chest 131 (6): 1949–62. doi:. PMID 17565029. Αρχειοθετήθηκε από το πρωτότυπο στις 2012-12-04. https://archive.today/20121204174126/http://chestjournal.chestpubs.org/content/131/6/1949.long. Ανακτήθηκε στις 2012-08-31.
- ↑ Gibson, Paul (30 Ιουλίου 2009). «Hypertension and Pregnancy». eMedicine Obstetrics and Gynecology. Medscape. Ανακτήθηκε στις 16 Ιουνίου 2009.
- ↑ 15,0 15,1 Rodriguez-Cruz, Edwin· Ettinger, Leigh M. (6 Απριλίου 2010). «Hypertension». eMedicine Pediatrics: Cardiac Disease and Critical Care Medicine. Medscape. Ανακτήθηκε στις 16 Ιουνίου 2009.
- ↑ «Global health risks: mortality and burden of disease attributable to selected major risks» (PDF). World Health Organization. 2009. Ανακτήθηκε στις 10 Φεβρουαρίου 2012.
- ↑ Lewington S, Clarke R, Qizilbash N, Peto R, Collins R (December 2002). «Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies». Lancet 360 (9349): 1903–13. doi:. PMID 12493255.
- ↑ Singer DR, Kite A (June 2008). «Management of hypertension in peripheral arterial disease: does the choice of drugs matter?». European Journal of Vascular and Endovascular Surgery 35 (6): 701–8. doi:. PMID 18375152.
- ↑ Zeng C, Villar VA, Yu P, Zhou L, Jose PA (April 2009). «Reactive oxygen species and dopamine receptor function in essential hypertension». Clinical and Experimental Hypertension 31 (2): 156–78. doi:. PMID 19330604.
- ↑ Vasan, RS; Beiser, A, Seshadri, S, Larson, MG, Kannel, WB, D'Agostino, RB, Levy, D (2002 Feb 27). «Residual lifetime risk for developing hypertension in middle-aged women and men: The Framingham Heart Study.». JAMA: the journal of the American Medical Association 287 (8): 1003-10. PMID 11866648.
- ↑ The International Consortium for Blood Pressure Genome-Wide Association Studies. Genetic variants in novel pathways influence blood pressure and cardiovascular disease risk. Nature 2011; 478: 103–109 doi:10.1038/nature10405
- ↑ Lifton, RP; Gharavi, AG, Geller, DS (2001 Feb 23). «Molecular mechanisms of human hypertension.». Cell 104 (4): 545-56. PMID 11239411.
- ↑ He, FJ; MacGregor, GA (2009 Jun). «A comprehensive review on salt and health and current experience of worldwide salt reduction programmes.». Journal of human hypertension 23 (6): 363-84. PMID 19110538.
- ↑ 24,0 24,1 Dickinson HO, Mason JM, Nicolson DJ, Campbell F, Beyer FR, Cook JV, Williams B, Ford GA. Lifestyle interventions to reduce raised blood pressure: a systematic review of randomized controlled trials. J Hypertens. 2006;24:215-33.
- ↑ Haslam DW, James WP (2005). «Obesity». Lancet 366 (9492): 1197–209. doi:. PMID 16198769.
- ↑ Whelton PK, He J, Appel LJ, Cutler JA, Havas S, Kotchen TA et al. (2002). «Primary prevention of hypertension: Clinical and public health advisory from The National High Blood Pressure Education Program». JAMA 288 (15): 1882–8. doi:. PMID 12377087.
- ↑ Mesas AE, Leon-Muñoz LM, Rodriguez-Artalejo F, Lopez-Garcia E. The effect of coffee on blood pressure and cardiovascular disease in hypertensive individuals: A systematic review and meta-analysis. Am J Clin Nutr. 2011;94:1113–26.
- ↑ Vaidya A, Forman JP (November 2010). «Vitamin D and hypertension: current evidence and future directions». Hypertension 56 (5): 774–9. doi:. PMID 20937970.
- ↑ Sorof J, Daniels S (October 2002). «Obesity hypertension in children: a problem of epidemic proportions». Hypertension 40 (4): 441–447. doi:. PMID 12364344. Αρχειοθετήθηκε από το πρωτότυπο στις 2012-12-05. https://archive.today/20121205010228/http://hyper.ahajournals.org/cgi/pmidlookup?view=long&pmid=12364344. Ανακτήθηκε στις 2009-06-03.
- ↑ 30,0 30,1 Lawlor, DA; Smith, GD (2005 May). «Early life determinants of adult blood pressure.». Current opinion in nephrology and hypertension 14 (3): 259-64. PMID 15821420.
- ↑ Dluhy RG, Williams GH. Endocrine hypertension. In: Wilson JD, Foster DW, Kronenberg HM, eds. Williams Textbook of Endocrinology. 9th ed. Philadelphia, Pa: WB Saunders; 1998:729-49.
- ↑ Grossman E, Messerli FH (January 2012). «Drug-induced Hypertension: An Unappreciated Cause of Secondary Hypertension». Am. J. Med. 125 (1): 14–22. doi:. PMID 22195528. https://archive.org/details/sim_american-journal-of-medicine_2012-01_125_1/page/14.
- ↑ Conway J (April 1984). «Hemodynamic aspects of essential hypertension in humans». Physiol. Rev. 64 (2): 617–60. PMID 6369352. https://archive.org/details/sim_physiological-reviews_1984-04_64_2/page/617.
- ↑ 34,0 34,1 Palatini P, Julius S (June 2009). «The role of cardiac autonomic function in hypertension and cardiovascular disease». Curr. Hypertens. Rep. 11 (3): 199–205. PMID 19442329.
- ↑ Andersson OK, Lingman M, Himmelmann A, Sivertsson R, Widgren BR (2004). «Prediction of future hypertension by casual blood pressure or invasive hemodynamics? A 30-year follow-up study». Blood Press. 13 (6): 350–4. PMID 15771219.
- ↑ Folkow B (April 1982). «Physiological aspects of primary hypertension». Physiol. Rev. 62 (2): 347–504. PMID 6461865.
- ↑ Struijker Boudier HA, le Noble JL, Messing MW, Huijberts MS, le Noble FA, van Essen Η (December 1992). «The microcirculation and hypertension». J Hypertens Suppl 10 (7): S147–56. PMID 1291649.
- ↑ Safar ME, London GM (August 1987). «Arterial and venous compliance in sustained essential hypertension». Hypertension 10 (2): 133–9. PMID 3301662. https://archive.org/details/sim_hypertension_1987-08_10_2/page/133.
- ↑ Schiffrin EL (February 1992). «Reactivity of small blood vessels in hypertension: relation with structural changes. State of the art lecture». Hypertension 19 (2 Suppl): II1–9. PMID 1735561.
- ↑ Chobanian AV (August 2007). «Clinical practice. Isolated systolic hypertension in the elderly». N. Engl. J. Med. 357 (8): 789–96. doi:. PMID 17715411.
- ↑ Zieman SJ, Melenovsky V, Kass DA (May 2005). «Mechanisms, pathophysiology, and therapy of arterial stiffness». Arterioscler. Thromb. Vasc. Biol. 25 (5): 932–43. doi:. PMID 15731494. https://archive.org/details/sim_arteriosclerosis-thrombosis-and-vascular-biology_2005-05_25_5/page/932.
- ↑ Navar LG (December 2010). Counterpoint: Η ενεργοποίηση του ενδονεφρικού συστήματος ρενίνης-αγγειοτασίνης είναι ο κυρίαρχος συντελεστής της συστηματικής υπέρτασης. 109, σελ. 1998–2000; discussion 2015. doi:. PMID 21148349.
- ↑ Esler M, Lambert E, Schlaich M (December 2010). «Point: Chronic activation of the sympathetic nervous system is the dominant contributor to systemic hypertension». J. Appl. Physiol. 109 (6): 1996–8; discussion 2016. doi:. PMID 20185633. https://archive.org/details/sim_journal-of-applied-physiology_2010-12_109_6/page/1996.
- ↑ Versari D, Daghini E, Virdis A, Ghiadoni L, Taddei S (June 2009). «Endothelium-dependent contractions and endothelial dysfunction in human hypertension». Br. J. Pharmacol. 157 (4): 527–36. doi:. PMID 19630832.
- ↑ Marchesi C, Paradis P, Schiffrin EL (July 2008). «Role of the renin-angiotensin system in vascular inflammation». Trends Pharmacol. Sci. 29 (7): 367–74. doi:. PMID 18579222.
- ↑ Loscalzo, Joseph· Fauci, Anthony S.· Braunwald, Eugene· Dennis L. Kasper· Hauser, Stephen L.· Longo, Dan L. (2008). Harrison's principles of internal medicine. McGraw-Hill Medical. ISBN 0-07-147691-1.
- ↑ Padwal RS, Hemmelgarn BR, Khan NA και άλλοι. (May 2009). «The 2009 Canadian Hypertension Education Program recommendations for the management of hypertension: Part 1 – blood pressure measurement, diagnosis and assessment of risk». Canadian Journal of Cardiology 25 (5): 279–86. doi:. PMID 19417858.
- ↑ Padwal RJ, Hemmelgarn BR, Khan NA και άλλοι. (June 2008). «The 2008 Canadian Hypertension Education Program recommendations for the management of hypertension: Part 1 – blood pressure measurement, diagnosis and assessment of risk». Canadian Journal of Cardiology 24 (6): 455–63. doi:. PMID 18548142.
- ↑ Padwal RS, Hemmelgarn BR, McAlister FA και άλλοι. (May 2007). «The 2007 Canadian Hypertension Education Program recommendations for the management of hypertension: Part 1 – blood pressure measurement, diagnosis and assessment of risk». Canadian Journal of Cardiology 23 (7): 529–38. doi:. PMID 17534459.
- ↑ Hemmelgarn BR, McAlister FA, Grover S και άλλοι. (May 2006). «The 2006 Canadian Hypertension Education Program recommendations for the management of hypertension: Part I – Blood pressure measurement, diagnosis and assessment of risk». Canadian Journal of Cardiology 22 (7): 573–81. doi:. PMID 16755312.
- ↑ Hemmelgarn BR, McAllister FA, Myers MG και άλλοι. (June 2005). «The 2005 Canadian Hypertension Education Program recommendations for the management of hypertension: part 1- blood pressure measurement, diagnosis and assessment of risk». Canadian Journal of Cardiology 21 (8): 645–56. PMID 16003448.
- ↑ North of England Hypertension Guideline Development Group (1 Αυγούστου 2004). «Frequency of measurements». Essential hypertension (NICE CG18). National Institute for Health and Clinical Excellence. σελ. 53. Αρχειοθετήθηκε από το πρωτότυπο στις 14 Ιουλίου 2012. Ανακτήθηκε στις 22 Δεκεμβρίου 2011.
- ↑ Luma GB, Spiotta RT (may 2006). «Hypertension in children and adolescents». Am Fam Physician 73 (9): 1558–68. PMID 16719248.
- ↑ 54,0 54,1 54,2 Williams, B; Poulter, NR, Brown, MJ, Davis, M, McInnes, GT, Potter, JF, Sever, PS, McG Thom, S, British Hypertension, Society (2004 Mar). «Guidelines for management of hypertension: report of the fourth working party of the British Hypertension Society, 2004-BHS IV.». Journal of human hypertension 18 (3): 139-85. PMID 14973512.
- ↑ Whelton PK et al. (2002). «Primary prevention of hypertension. Clinical and public health advisory from the National High Blood Pressure Education Program». JAMA 288 (15): 1882–1888. doi:. PMID 12377087.
- ↑ «Αρτηριακή πίεση (υπέρταση) και αλάτι». mydiatrofi.gr.
- ↑ 57,0 57,1 «NPS Prescribing Practice Review 52: Treating hypertension». NPS Medicines Wise. 1 Σεπτεμβρίου 2010. Αρχειοθετήθηκε από το πρωτότυπο στις 22 Φεβρουαρίου 2011. Ανακτήθηκε στις 5 Νοεμβρίου 2010.
- ↑ Siebenhofer, A; Jeitler, K, Berghold, A, Waltering, A, Hemkens, LG, Semlitsch, T, Pachler, C, Strametz, R, Horvath, K (2011-09-07). Siebenhofer, Andrea, επιμ. «Long-term effects of weight-reducing diets in hypertensive patients». Cochrane database of systematic reviews (Online) 9: CD008274. doi:. PMID 21901719.
- ↑ Blumenthal JA, Babyak MA, Hinderliter A και άλλοι. (January 2010). «Effects of the DASH diet alone and in combination with exercise and weight loss on blood pressure and cardiovascular biomarkers in men and women with high blood pressure: the ENCORE study». Arch. Intern. Med. 170 (2): 126–35. doi:. PMID 20101007.
- ↑ Greenhalgh J, Dickson R, Dundar Y (October 2009). «The effects of biofeedback for the treatment of essential hypertension: a systematic review». Health Technol Assess 13 (46): 1–104. doi:. PMID 19822104.
- ↑ Rainforth MV, Schneider RH, Nidich SI, Gaylord-King C, Salerno JW, Anderson JW (December 2007). «Stress Reduction Programs in Patients with Elevated Blood Pressure: A Systematic Review and Meta-analysis». Curr. Hypertens. Rep. 9 (6): 520–8. doi:. PMID 18350109.
- ↑ Ospina MB, Bond K, Karkhaneh M και άλλοι. (June 2007). «Meditation practices for health: state of the research». Evid Rep Technol Assess (Full Rep) (155): 1–263. PMID 17764203.
- ↑ He, FJ; MacGregor, GA (2004). «Effect of longer-term modest salt reduction on blood pressure.». Cochrane database of systematic reviews (Online) (3): CD004937. PMID 15266549. Αρχειοθετήθηκε από το πρωτότυπο στις 2011-07-15. https://web.archive.org/web/20110715200059/http://onlinelibrary.wiley.com/o/cochrane/clsysrev/articles/CD004937/frame.html. Ανακτήθηκε στις 2012-08-31.
- ↑ «Your Guide To Lowering Your Blood Pressure With DASH» (PDF). Ανακτήθηκε στις 8 Ιουνίου 2009.
- ↑ 65,0 65,1 Nelson, Mark. «Drug treatment of elevated blood pressure». Australian Prescriber (33): 108–112. Αρχειοθετήθηκε από το πρωτότυπο στις 2010-08-26. https://web.archive.org/web/20100826074015/http://www.australianprescriber.com/magazine/33/4/108/12. Ανακτήθηκε στις August 11, 2010.
- ↑ Law M, Wald N, Morris J (2003). «Lowering blood pressure to prevent myocardial infarction and stroke: a new preventive strategy». Health Technol Assess 7 (31): 1–94. PMID 14604498. Αρχειοθετήθηκε από το πρωτότυπο στις 2011-03-04. https://web.archive.org/web/20110304150457/http://www.hta.ac.uk/fullmono/mon731.pdf. Ανακτήθηκε στις 2012-08-31.
- ↑ Shaw, Gina (7 Μαρτίου 2009). «Prehypertension: Early-stage High Blood Pressure». WebMD. Ανακτήθηκε στις 3 Ιουλίου 2009.
- ↑ Eni C. Okonofua; Kit N. Simpson; Ammar Jesri; Shakaib U. Rehman; Valerie L. Durkalski; Brent M. Egan (January 23, 2006). «Therapeutic Inertia Is an Impediment to Achieving the Healthy People 2010 Blood Pressure Control Goals». Hypertension 47 (2006;47:345): 345–51. doi:. PMID 16432045. Αρχειοθετήθηκε από το πρωτότυπο στις 2011-06-29. https://web.archive.org/web/20110629114555/http://hyper.ahajournals.org/cgi/content/abstract/47/3/345. Ανακτήθηκε στις 2009-11-22.
- ↑ 69,0 69,1 69,2 Klarenbach, SW; McAlister, FA, Johansen, H, Tu, K, Hazel, M, Walker, R, Zarnke, KB, Campbell, NR, Canadian Hypertension Education, Program (2010 May). «Identification of factors driving differences in cost effectiveness of first-line pharmacological therapy for uncomplicated hypertension.». The Canadian journal of cardiology 26 (5): e158-63. PMID 20485695.
- ↑ Wright JM, Musini VM (2009). Wright, James M, επιμ. «First-line drugs for hypertension». Cochrane Database Syst Rev (3): CD001841. doi:. PMID 19588327.
- ↑ 71,0 71,1 National Institute Clinical Excellence (Αυγούστου 2011). «1.5 Initiating and monitoring antihypertensive drug treatment, including blood pressure targets». GC127 Hypertension: Clinical management of primary hypertension in adults. Αρχειοθετήθηκε από το πρωτότυπο στις 10 Ιανουαρίου 2012. Ανακτήθηκε στις 23 Δεκεμβρίου 2011.
- ↑ 72,0 72,1 Sever PS, Messerli FH (October 2011). «Hypertension management 2011: optimal combination therapy». Eur. Heart J. 32 (20): 2499–506. doi:. PMID 21697169.
- ↑ «2.5.5.1 Angiotensin-converting enzyme inhibitors». British National Formulary. No. 62. Σεπτεμβρίου 2011. Αρχειοθετήθηκε από το πρωτότυπο στις 23 Δεκεμβρίου 2021. Ανακτήθηκε στις 22 Δεκεμβρίου 2011.
- ↑ 74,0 74,1 Musini VM, Tejani AM, Bassett K, Wright JM (2009). Musini, Vijaya M, επιμ. «Pharmacotherapy for hypertension in the elderly». Cochrane Database Syst Rev (4): CD000028. doi:. PMID 19821263.
- ↑ Aronow WS, Fleg JL, Pepine CJ, et al. (May 2011). «ACCF/AHA 2011 expert consensus document on hypertension in the elderly: a report of the American College of Cardiology Foundation Task Force on Clinical Expert Consensus documents developed in collaboration with the American Academy of Neurology, American Geriatrics Society, American Society for Preventive Cardiology, American Society of Hypertension, American Society of Nephrology, Association of Black Cardiologists, and European Society of Hypertension». J. Am. Coll. Cardiol. 57 (20): 2037–114. doi:. PMID 21524875.
- ↑ «CG34 Hypertension - quick reference guide» (PDF). National Institute for Health and Clinical Excellence. 28 Ιουνίου 2006. Αρχειοθετήθηκε από το πρωτότυπο (PDF) στις 26 Ιουνίου 2013. Ανακτήθηκε στις 4 Μαρτίου 2009.
- ↑ Calhoun DA, Jones D, Textor S και άλλοι. (June 2008). «Resistant hypertension: diagnosis, evaluation, and treatment. A scientific statement from the American Heart Association Professional Education Committee of the Council for High Blood Pressure Research». Hypertension 51 (6): 1403–19. doi:. PMID 18391085. https://archive.org/details/sim_hypertension_2008-06_51_6/page/1403.
- ↑ 78,0 78,1 Kearney PM, Whelton M, Reynolds K, Muntner P, Whelton PK, He J (2005). «Global burden of hypertension: analysis of worldwide data». Lancet 365 (9455): 217–23. doi:. PMID 15652604.
- ↑ Kearney PM, Whelton M, Reynolds K, Whelton PK, He J (January 2004). «Worldwide prevalence of hypertension: a systematic review». J. Hypertens. 22 (1): 11–9. PMID 15106785.
- ↑ Burt VL, Whelton P, Roccella EJ και άλλοι. (March 1995). «Prevalence of hypertension in the US adult population. Results from the Third National Health and Nutrition Examination Survey, 1988–1991». Hypertension 25 (3): 305–13. PMID 7875754. Αρχειοθετήθηκε από το πρωτότυπο στις 2012-12-05. https://archive.today/20121205091508/http://hyper.ahajournals.org/cgi/pmidlookup?view=long&pmid=7875754. Ανακτήθηκε στις 2009-06-05.
- ↑ 81,0 81,1 Burt VL, Cutler JA, Higgins M και άλλοι. (July 1995). «Trends in the prevalence, awareness, treatment, and control of hypertension in the adult US population. Data from the health examination surveys, 1960 to 1991». Hypertension 26 (1): 60–9. PMID 7607734. Αρχειοθετήθηκε από το πρωτότυπο στις 2012-12-20. https://archive.today/20121220113643/http://hyper.ahajournals.org/cgi/pmidlookup?view=long&pmid=7607734. Ανακτήθηκε στις 2009-06-05.
- ↑ Ostchega Y, Dillon CF, Hughes JP, Carroll M, Yoon S (July 2007). «Trends in hypertension prevalence, awareness, treatment, and control in older U.S. adults: data from the National Health and Nutrition Examination Survey 1988 to 2004». Journal of the American Geriatrics Society 55 (7): 1056–65. doi:. PMID 17608879. https://archive.org/details/sim_journal-of-the-american-geriatrics-society_2007-07_55_7/page/1056.
- ↑ 83,0 83,1 83,2 Lloyd-Jones D, Adams RJ, Brown TM, et al. (February 2010). «Heart disease and stroke statistics--2010 update: a report from the American Heart Association». Circulation 121 (7): e46–e215. doi:. PMID 20019324.
- ↑ Falkner B (May 2009). «Hypertension in children and adolescents: epidemiology and natural history». Pediatr. Nephrol. 25 (7): 1219–24. doi:. PMID 19421783.
- ↑ Luma GB, Spiotta RT (May 2006). «Hypertension in children and adolescents». Am Fam Physician 73 (9): 1558–68. PMID 16719248. Αρχειοθετήθηκε από το πρωτότυπο στις 2007-09-26. https://web.archive.org/web/20070926230038/http://www.aafp.org/afp/20060501/1558.html. Ανακτήθηκε στις 2012-08-31.
- ↑ 86,0 86,1 86,2 86,3 86,4 86,5 86,6 86,7 Esunge PM (October 1991). «From blood pressure to hypertension: the history of research». J R Soc Med 84 (10): 621. PMID 1744849.
- ↑ 87,0 87,1 Kotchen TA (October 2011). «Historical trends and milestones in hypertension research: a model of the process of translational research». Hypertension 58 (4): 522–38. doi:. PMID 21859967.
- ↑ Swales JD, επιμ. (1995). Manual of hypertension. Oxford: Blackwell Science. σελίδες xiii. ISBN 0-86542-861-1.
- ↑ Postel-Vinay N, επιμ. (1996). A century of arterial hypertension 1896–1996. Chichester: Wiley. σελ. 213. ISBN 0-471-96788-2.
- ↑ 90,0 90,1 90,2 Dustan HP, Roccella EJ, Garrison HH (September 1996). «Controlling hypertension. A research success story». Arch. Intern. Med. 156 (17): 1926–35. doi:. PMID 8823146.
- ↑ Novello FC, Sprague JM (1957). «Benzothiadiazine dioxides as novel diuretics». J. Am. Chem. Soc. 79 (8): 2028. doi:.
- ↑ Freis ED (1974). «The Veterans Administration Cooperative Study on Antihypertensive Agents. Implications for Stroke Prevention» (PDF). Stroke 5 (1): 76–77. doi:. PMID 4811316. http://stroke.ahajournals.org/content/5/1/76.long.
- ↑ Chockalingam A (May 2007). «Impact of World Hypertension Day». Canadian Journal of Cardiology 23 (7): 517–9. doi:. PMID 17534457.
- ↑ Chockalingam A (June 2008). «World Hypertension Day and global awareness». Canadian Journal of Cardiology 24 (6): 441–4. doi:. PMID 18548140.
- ↑ Alcocer L, Cueto L (June 2008). «Hypertension, a health economics perspective». Therapeutic Advances in Cardiovascular Disease 2 (3): 147–55. doi:. PMID 19124418. Αρχειοθετήθηκε από το πρωτότυπο στις 2012-12-04. https://archive.today/20121204191320/http://tak.sagepub.com/cgi/pmidlookup?view=long&pmid=19124418. Ανακτήθηκε στις 2009-06-20.
- ↑ William J. Elliott (October 2003). «The Economic Impact of Hypertension». The Journal of Clinical Hypertension 5 (4): 3–13. doi:. PMID 12826765.
- ↑ Coca A (2008). «Economic benefits of treating high-risk hypertension with angiotensin II receptor antagonists (blockers)». Clinical Drug Investigation 28 (4): 211–20. doi:. PMID 18345711.
Εξωτερικοί σύνδεσμοι[Επεξεργασία | επεξεργασία κώδικα]
- 41 Πρακτικές Ερωτήσεις και Απαντήσεις για την Υπέρταση και τη Χοληστερίνη από την Ελληνική Εταιρία Μελέτης της Υπέρτασης.
|

