Σύφιλη
| Σύφιλη | |
|---|---|
 Ηλεκτρονική μικρογραφία του Treponema pallidum | |
| Ειδικότητα | λοιμωξιολογία και δερματολογία |
| Ταξινόμηση | |
| ICD-10 | A50-A53 |
| ICD-9 | 090-097 |
| DiseasesDB | 29054 |
| MedlinePlus | 001327 |
| eMedicine | med/2224 emerg/563 derm/413 |
| MeSH | D013587 |
Η σύφιλη είναι σεξουαλικώς μεταδιδόμενο νόσημα που προσβάλλει άνδρες και γυναίκες και προκαλείται από το βακτήριο Treponema pallidum ή ωχρά σπειροχαίτη. Η βασική οδός μετάδοσης είναι μέσω της σεξουαλικής επαφής. Μπορεί, επίσης, να μεταδοθεί από τη μητέρα στο έμβρυο κατά τη διάρκεια της εγκυμοσύνης ή κατά τον τοκετό, που έχει ως αποτέλεσμα τη συγγενή σύφιλη. Άλλες ανθρώπινες νόσοι που προκαλούνται από την συγγενική ωχρά σπειροχαίτη περιλαμβάνουν το τροπικό θήλωμα, την πίντα, και την ενδημική σύφιλη.
Οι ενδείξεις και τα συμπτώματα της σύφιλης ποικίλουν, ανάλογα με το σε ποιο από τα τέσσερα στάδια εμφανίζεται (πρωτογενής, δευτερογενής, λανθάνουσα και τριτογενής). Το αρχικό στάδιο κλασικά εμφανίζεται με ένα απλό συφιλιδικό έλκος (ένα διαρκές, ανώδυνο, χωρίς φαγούρα, δερματικό έλκος), η δευτερογενής σύφιλη με ένα διάχυτο εξάνθημα που συχνά προσβάλλει τις παλάμες των χεριών και τα πέλματα των ποδιών, η λανθάνουσα σύφιλη με ελάχιστα έως καθόλου συμπτώματα, και η τριτογενής σύφιλη με κομμίωμα, νευρολογικά ή καρδιακά συμπτώματα. Ωστόσο έχει χαρακτηριστεί ως "ο μέγιστος μιμητής" χάρη στις συχνές άτυπες εμφανίσεις της. Η διάγνωση γίνεται συνήθως μέσω αιματολογικών εξετάσεων. Εντούτοις, τo βακτήριo μπορεί επίσης να ανιχνευθεί και στο μικροσκόπιο. Η σύφιλη μπορεί να θεραπευτεί (στα πρώτα στάδια μάλιστα εύκολα) αποτελεσματικά με αντιβιοτικά, ειδικότερα η προτιμώμενη ενδομυϊκή πενικιλίνη G (που χορηγείται ενδομυϊκά για τη νευρική σύφιλη), ή άλλως η κεφτριαξόνη, και σε όσους πάσχουν από σοβαρή αλλεργία στην πενικιλίνη, από του στόματος δοξυκυκλίνη ή αζυθρομυκίνη.
Εκτιμάται πως το 1999 η σύφιλη είχε προσβάλει 12 εκατομμύρια ανθρώπους, με περισσότερο από το 90% των περιστατικών στις αναπτυσσόμενες χώρες. Μετά τη δραματική μείωση από την στιγμή της ευρείας διάδοσης της πενικιλίνης τη δεκαετία του ’40, οι ρυθμοί μόλυνσης αυξήθηκαν σε πολλές χώρες από την αλλαγή της χιλιετίας, συχνά σε συνδυασμό με τον ιό της ανθρώπινης ανοσοανεπάρκειας (HIV). Αυτό εν μέρει αποδόθηκε στη συχνή εναλλαγή σεξουαλικών συντρόφων, στις μη ασφαλείς σεξουαλικές πρακτικές μεταξύ των ανθρώπων, καθώς και με την αύξηση της πορνείας και τη μειωμένη χρήση προφυλακτικών.[1][2][3]
Ενδείξεις και συμπτώματα[Επεξεργασία | επεξεργασία κώδικα]
Η σύφιλη μπορεί να εμφανιστεί σε ένα από τα τέσσερα διαφορετικά στάδια: Πρωτογενής, δευτερογενής, λανθάνουσα και τριτογενής,[4] και μπορεί επίσης να εμφανιστεί ως συγγενής.[5] Αναφέρθηκε ως ο "μέγιστος μιμητής" από τον σερ Γουίλιαμ Όσλερ χάρη στις διαφορετικές εμφανίσεις της.[4][6]
Πρωτογενής[Επεξεργασία | επεξεργασία κώδικα]

Η πρωτογενής σύφιλη τυπικά μεταδίδεται από την άμεση σεξουαλική επαφή με τα τραύματα ενός άλλου ατόμου.[7] Περίπου 3 με 90 ημέρες μετά την αρχική έκθεση (κατά μέσο όρο 21 ημέρες) μία δερματική αλλοίωση, που ονομάζεται συφιλιδικό έλκος, εμφανίζεται στο σημείο επαφής.[4] Αυτό κλασικά είναι (40% του χρόνου) ένα απλό, διαρκές, χωρίς φαγούρα δερματικό έλκος με μία καθαρή βάση και ευδιάκριτα όρια μεταξύ 0,3 και 3,0 χιλ. σε μέγεθος.[4] Η αλλοίωση, ωστόσο, μπορεί να πάρει σχεδόν οποιαδήποτε μορφή.[8] Στην κλασική της μορφή, εξελίσσεται από κηλίδα σε βλατίδα και τελικά σε ένα επιθήλιο ή έλκος.[8] Σε ορισμένες περιπτώσεις, είναι πιθανό να εμφανιστούν πολλαπλές αλλοιώσεις (~40%),[4] με πολλαπλές αλλοιώσεις να είναι συνήθεις όταν υπάρχει συλλοίμωξη με τον ιό HIV. Οι αλλοιώσεις πιθανώς να είναι επώδυνες ή ερεθισμένες (30%), και μπορεί να εμφανίζονται στην εξωτερική περιοχή των γεννητικών οργάνων (2–7%). Η πιο συνηθισμένη περιοχή στις γυναίκες είναι η μήτρα (44%), το πέος στους ετερόφυλους άντρες (99%), και στον πρωκτό και στο ορθόν σχετικά περισσότερο σύνηθες στους ομοφυλόφιλους άνδρες (34%).[8] Η μεγέθυνση στο λεμφογάγγλιο συχνά (80%) εμφανίζεται γύρω από την περιοχή της μόλυνσης,[4] παρατηρείται επτά με δέκα ημέρες μετά τον σχηματισμό του συφιλιδικού έλκους.[8] Η αλλοίωση μπορεί να παραμένει για τρεις με έξι εβδομάδες χωρίς θεραπεία.[4]
Δευτερογενής σύφιλη[Επεξεργασία | επεξεργασία κώδικα]
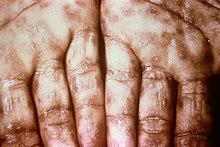

Η δευτερογενής σύφιλη εμφανίζεται περίπου σε τέσσερις με δέκα εβδομάδες μετά την αρχική μόλυνση.[4] Ενώ η δευτερογενής νόσος είναι γνωστή για τους διαφορετικούς τρόπους εμφάνισής της, τα συμπτώματα συχνότερα προσβάλλουν το δέρμα, τον βλεννογόνο και τους λεμφαδένες.[9] Υπάρχει πιθανότητα εμφάνισης ενός συμμετρικού, κοκκινωπού-ροζ, χωρίς φαγούρα εξανθήματος στο στέλεχος και τα άκρα, συμπεριλαμβανομένων των παλαμών και των πελμάτων.[4][10] Το εξάνθημα μπορεί να γίνει κηλιδοβλατιδώδες ή φλυκταινώδες. Μπορεί να σχηματίσει επίπεδες, εκτενείς, λευκωπές αλλοιώσεις σαν κονδύλωμα γνωστές ως κονδυλώματα πρωκτού στην βλεννογόνο. Όλες αυτές οι αλλοιώσεις καλλιεργούν βακτήρια και είναι μολυσματικές. Άλλα συμπτώματα μπορεί να περιλαμβάνουν πυρετό, κυνάγχη, δυσφορία, απώλεια βάρους, τριχόπτωση, και πονοκέφαλο.[4] Σπάνιες εκδηλώσεις περιλαμβάνουν την ηπατίτιδα, νεφροπάθεια, αρθρίτιδα, περιοστίτιδα, οπτική νευρίτιδα, ραγοειδίτιδα, και τη διάμεση κερατίτιδα.[4][11] Τα ακριβή συμπτώματα συχνά οριστικοποιούνται μετά από τρεις με έξι εβδομάδες.[11] Ωστόσο, περίπου 25% των ανθρώπων μπορεί να επανεμφανίσει δευτερογενή συμπτώματα. Πολλοί άνθρωποι που εμφανίζουν δευτερογενή σύφιλη (40–85% των γυναικών, 20–65% των αντρών) δεν αναφέρει ότι έχει προηγουμένως προσβληθεί από το κλασικό συφιλιδικό έλκος της πρωτογενούς σύφιλης.[9]
Λανθάνουσα σύφιλη[Επεξεργασία | επεξεργασία κώδικα]
Η λανθάνουσα σύφιλη σχετίζεται με την ύπαρξη ορολογικής απόδειξης της μόλυνσης χωρίς τα συμπτώματα της νόσου.[7] Περαιτέρω περιγράφεται είτε ως πρώιμη (λιγότερο από ένα έτος μετά από τη δευτερογενή σύφιλη) ή όψιμη (περισσότερο από 1 έτος μετά τη δευτερογενή σύφιλη) στις Ηνωμένες Πολιτείες.[11] Το Ηνωμένο Βασίλειο χρησιμοποιεί τη διακοπή των δύο ετών για την πρώιμη και την όψιμη λανθάνουσα σύφιλη.[8] Η πρώιμη λανθάνουσα σύφιλη μπορεί να έχει υποτροπή των συμπτωμάτων. Η όψιμη λανθάνουσα σύφιλη είναι ασυμπτωματική, και όχι τόσο μεταδοτική όσο η πρώιμη λανθάνουσα σύφιλη.[11]
Τριτογενής σύφιλη[Επεξεργασία | επεξεργασία κώδικα]

Η τριτογενής σύφιλη μπορεί να εμφανιστεί περίπου 3 με 15 χρόνια μετά την αρχική μόλυνση και μπορεί να διακριθεί σε τρεις διαφορετικές μορφές: κομμιωματώδης σύφιλη (15%), όψιμη νευρική σύφιλη (6.5%), και καρδιαγγειακή σύφιλη (10%).[4][11] Χωρίς θεραπεία, το ένα τρίτο των μολυσμένων ανθρώπων αναπτύσσουν τριτογενή νόσο.[11] Στις μέρες μας δεν συναντάται αυτό το στάδιο. Οι άνθρωποι με τριτογενή σύφιλη δεν είναι μολυσματικοί.[4]
Η κομμιωματώδης σύφιλη ή η όψιμη καλοήθης σύφιλη εμφανίζεται συνήθως 1 με 46 έτη μετά την αρχική μόλυνση, με ένα μέσο όρο 15 ετών. Αυτό το στάδιο χαρακτηρίζεται από το σχηματισμό χρόνιων κομμιωμάτων, τα οποία είναι μαλακά σφαιρίδια σαν όγκοι φλεγμονής που μπορεί να διαφέρουν σημαντικά στο μέγεθος. Τυπικά προσβάλλουν το δέρμα, τα οστά και το συκώτι, αλλά μπορεί να εμφανιστούν οπουδήποτε.[4]
Η νευρική σύφιλη αναφέρεται σε μόλυνση που προσβάλει το κεντρικό νευρικό σύστημα. Πιθανώς να εμφανιστεί νωρίς, ούσα είτε ασυμπτωματική είτε με την μορφή συφιλιδικής μηνιγγίτιδας ή όψιμης ως μηνιγγοαγγειακή σύφιλη, προϊούσα παράλυση, ή νωτιαία φθίση, η οποία συσχετίζεται με αδύναμη ισορροπία και ελαφρούς πόνους στα κάτω άκρα. Η όψιμη νευρική σύφιλη τυπικά εμφανίζεται σε 4 με 25 έτη μετά την αρχική μόλυνση. Η μηνιγγοαγγειακή σύφιλη συνήθως παρουσιάζει απάθεια και επιληψία, και γενική παράλυση με άνοια και νωτιαία φθίση.[4] Επίσης, μπορεί να εμφανιστεί ιρίτιδα κόρη Argyll Robertson, που είναι αμφίπλευρες μικρές κόρες οφθαλμών που συστέλλονται όταν το άτομο επικεντρώνεται σε κοντινά αντικείμενα, αλλά δεν συστέλλονται όταν εκτίθεται σε έντονο φως.
Η καρδιαγγειακή σύφιλη συνήθως εμφανίζεται 10–30 έτη μετά την αρχική μόλυνση. Η πιο συνηθισμένη επιπλοκή είναι η συφιλιδική αορτίτιδα, η οποία μπορεί να οδηγήσει στη δημιουργία ανευρύσματος.[4]
Συγγενής σύφιλη[Επεξεργασία | επεξεργασία κώδικα]
Η συγγενής σύφιλη πιθανώς να εμφανιστεί κατά την εγκυμοσύνη (μετά την 16η - 18η εβδομάδα) ή κατά τον τοκετό. Τα δύο τρίτα των συφιλιδικών νεογνών γεννιούνται χωρίς συμπτώματα. Τα συνήθη συμπτώματα που είναι πιθανό να αναπτυχθούν αργότερα κατά τη διάρκεια των δύο πρώτων χρόνων της ζωής τους είναι τα εξής: ηπατοσπληνομεγαλία (70%), εξάνθημα (70%), πυρετός (40%), νευρική σύφιλη (20%), και πνευμονοπάθεια (20%). Αν δεν θεραπευτεί, μπορεί να εμφανιστεί όψιμη συγγενή σύφιλη στο 40%, όπως και τα εξής: μύτη με εξέλκωση, σημείο Ηγουμενάκη, κυρτή κνήμη, ή μεταξύ άλλων αρθρώσεις Clutton.[12]
Αιτία[Επεξεργασία | επεξεργασία κώδικα]
Βακτηριολογία[Επεξεργασία | επεξεργασία κώδικα]

Το βακτήριο Ωχρά σπειροχαίτη υποείδος pallidum είναι σπειροειδούς μορφής, Gram-αρνητικό, με υψηλή κινητικότητα.[8][13] Άλλες τρεις ανθρώπινες ασθένειες προκαλούνται από συγγενή Ωχρά σπειροχαίτη, το τροπικό θήλωμα (υποείδος pertenue), η πίντα (υποείδος carateum) και η ενδημική σύφιλη (υποείδος endemicum).[4] Σε αντίθεση με το υποείδος pallidum, δεν προκαλούν νευρολογική νόσο.[12] Το ανθρώπινο είδος είναι το μόνο που είναι γνωστό ως φυσική εστία για τα υποείδη pallidum.[5] Δεν είναι δυνατό να επιζήσουν χωρίς κάποιο ξενιστή για περισσότερες από μερικές ημέρες. Αυτό οφείλεται στο μικρό του γονιδίωμα. (1.14 MDa) που αδυνατεί να κωδικοποιήσει τις δέσμες μεταβολισμού που είναι απαραίτητες για τη βελτίωση των θρεπτικών μακροστοιχείων. Έχει αργό χρόνο διπλασιασμού μεγαλύτερο από 30 ώρες.[8]
Μετάδοση[Επεξεργασία | επεξεργασία κώδικα]
Η σύφιλη πρωτίστως μεταδίδεται με την σεξουαλική επαφή ή κατά τη διάρκεια της εγκυμοσύνης από τη μητέρα στο έμβρυό της. Το βακτήριο σπειροχαίτη μπορεί να περάσει μέσω του άθικτου βλεννογόνου ή ανοσοκατασταλμένου δέρματος.[4][5] Ωστόσο μεταδίδεται από το φιλί δίπλα σε πληγή, καθώς επίσης με το στοματικό, κολπικό και πρωκτικό σεξ.[4] Περίπου το 30 με 60% όσων εκτίθενται στην πρωτογενή ή τη δευτερογενή σύφιλη θα προσβληθούν από τη νόσο.[11] Η μολυσματικότητά της απεικονίζεται από το γεγονός ότι ένα άτομο που εμβολιάζεται μόνο με 57 οργανισμούς έχει 50% πιθανότητα να μολυνθεί.[8] Στις Ηνωμένες Πολιτείες της Αμερικής το 60% των νέων περιπτώσεων αφορούσαν ομοφυλοφιλική επαφή ενώ το 40% ετεροφυλοφιλική. Μπορεί να μεταδοθεί μέσω προϊόντων αίματος. Ωστόσο, σε πολλές χώρες γίνεται εξέταση για τη νόσο κι έτσι ο κίνδυνος είναι χαμηλός. Ο κίνδυνος μετάδοσης από την ανταλλαγή συριγγών φαίνεται να είναι περιορισμένος.[4] Η σύφιλη δεν μπορεί να μεταδοθεί μέσω του καθίσματος τουαλέτας, καθημερινών δραστηριοτήτων, ζεστής μπανιέρας, ή την κοινή χρήση μαχαιροπίρουνων ή ρούχων.[14]
Διάγνωση[Επεξεργασία | επεξεργασία κώδικα]

Η σύφιλη είναι δύσκολο να διαγνωσθεί κλινικά στην αρχή της εμφάνισής της ειδικά στις γυναίκες λόγω της φύσης του κόλπου, όπου το πρωτογενές έλκος μπορεί να μην είναι εμφανές.[8] Η επιβεβαίωση γίνεται είτε μέσω αιματολογικών εξετάσεων είτε με τη χρήση άμεσης οπτικής μικροσκοπική εξέτασης. Οι αιματολογικές εξετάσεις χρησιμοποιούνται συχνότερα, καθώς είναι ευκολότερο να γίνουν.[4] Τα διαγνωστικά τεστ ωστόσο δεν είναι δυνατό να ξεχωρίσουν τα στάδια της ασθένειας.[15]
Αιματολογικές εξετάσεις[Επεξεργασία | επεξεργασία κώδικα]
Οι αιματολογικές συφιλιδοειδείς εξετάσεις του βακτηριακού πόρου
διακρίνονται σε μη τρεπονημικές δοκιμές και τρεπονημικά τεστ.[8] Αρχικά χρησιμοποιούνται τα Μη τρεπονημικά τεστ και περιλαμβάνουν τη δοκιμασία διερεύνησης αφροδισίων νόσων (VDRL) και το τεστ ταχείας ρεαγγίνης πλάσματος. Ωστόσο, καθώς αυτά τα τεστ είναι σε κάποιες περιπτώσεις ψευδώς θετικά, απαιτείται επιβεβαίωση με ένα τεστ τρεπονήματος, όπως η δοκιμασία παθητικής αιμοσυγκόλλησης (TPHA) ή η δοκιμασία απορρόφησης φθορίζοντος τρεπονηματικού αντισώματος (FTA-Abs).[4] Οι ψευδώς θετικές αντιδράσεις στα μη τρεπονημικά τεστ μπορούν να εμφανιστούν με κάποιες ιογενής λοιμώξεις όπως ανεμοβλογιά και ιλαρά, καθώς και λέμφωμα, φυματίωση, ελονοσία, ενδοκαρδίτιδα, νόσος συνδετικού ιστού, και εγκυμοσύνη.[7] Τα τεστ με αντίσωμα τρεπονήματος συνήθως γίνονται θετικά σε δύο με πέντε εβδομάδες μετά την αρχική μόλυνση.[8] Η διάγνωση της νευρικής σύφιλης γίνεται με την εύρεση υψηλών τιμών των λευκοκυττάρων (κατά κύριο λόγο λεμφοκύτταρα) και υψηλά επίπεδα πρωτεΐνης στο εγκεφαλονωτιαίο υγρό για τον καθορισμό μίας γνωστής μόλυνσης από σύφιλη.[4][7]
Άμεση εξέταση[Επεξεργασία | επεξεργασία κώδικα]
Η μικροσκοπία σκοτεινού πεδίου του ορού από ένα συφιλιδικό έλκος μπορεί να χρησιμοποιηθεί για την εκτέλεση μιας άμεσης διάγνωσης. Εντούτοις, τα νοσοκομεία δεν έχουν πάντα εξοπλισμό ή εξειδικευμένο προσωπικό, ενώ η εξέταση πρέπει να γίνει μέσα σε 10 λεπτά από τη λήψη του δείγματος. Η ευαισθησία αναφέρθηκε να είναι περίπου 80%, οπότε μπορεί να χρησιμοποιηθεί μόνο για την επιβεβαίωση μιας διάγνωσης αλλά όχι για τον αποκλεισμό της. Δύο άλλα τεστ μπορούν να γίνουν σε δείγμα από συφιλιδικό έλκος: έλεγχος με δοκιμασία φθοριζόντων αντισωμάτων και τεστ ενίσχυσης νουκλεϊνικών οξέων. Η δοκιμασία φθοριζόντων αντισωμάτων χρησιμοποιεί αντισώματα ιχνηθετημένα με φθορισμό, που προσκολλάται σε συγκεκριμένες συφιλιδικές πρωτεΐνες, ενώ η ενίσχυση νουκλεϊνικών οξέων χρησιμοποιεί τεχνικές, όπως την αλυσιδωτή αντίδραση πολυμεράσης, προκειμένου να ανιχνεύσει την παρουσία συγκεκριμένων συφιλιδικών γονιδίων. Αυτά τα τεστ δεν είναι τόσο ευαίσθητα στο χρόνο, καθώς δεν απαιτούν ζωντανά βακτήρια για να γίνει η διάγνωση.[8]
Πρόληψη[Επεξεργασία | επεξεργασία κώδικα]
Έως και το 2010, δεν έχει βρεθεί εμβόλιο για την αποτελεσματική πρόληψη της σύφιλης.[5] Η μετάδοση της σύφιλης μειώνεται με την αποχή από στενή σωματική επαφή με μολυσμένα άτομα, όπως και με την κατάλληλη χρήση προφυλακτικού από λάτεξ. Η χρήση του προφυλακτικού, ωστόσο, δεν αποκλείει παντελώς τον κίνδυνο μετάδοσης καθώς το έλκος μπορεί να βρίσκεται σε σημείο εκτός γεννητικών οργάνων(2-7%).[14][16] Συνεπώς, το Κέντρο Ελέγχου και Πρόληψης Ασθενειών των ΗΠΑ προτείνει μία μακροχρόνια, αμοιβαία μονογαμική σχέση με έναν μη-μολυσμένο σύντροφο και την αποφυγή κατανάλωσης ουσιών όπως το αλκοόλ και ναρκωτικά που αυξάνουν τη ριψοκίνδυνη σεξουαλική συμπεριφορά.[14]
Η συγγενής σύφιλη σε νεογέννητα μπορεί να προληφθεί με την εξέταση της μητέρας κατά τα πρώτα στάδια της εγκυμοσύνης (VDRL) και τη θεραπεία για εκείνες που είναι μολυσμένες.[17] Η Ομάδα Υπηρεσιών Πρόληψης των ΗΠΑ (USPSTF) συνιστά ένθερμα την εξέταση όλων των εγκύων γυναικών,[18] ενώ ο Παγκόσμιος Οργανισμός Υγείας προτείνει να εξετάζονται όλες οι γυναίκες κατά την πρώτη προγεννητική επίσκεψη και άλλη μια φορά κατά το τρίτο τρίμηνο.[19] Αν οι εξετάσεις βγουν θετικές, προτείνει επίσης τη θεραπεία του συντρόφου της εκάστοτε γυναίκας.[19] Ωστόσο, η συγγενής σύφιλη είναι ακόμα συχνό φαινόμενο στον αναπτυσσόμενο κόσμο, καθώς πολλές γυναίκες δεν λαμβάνουν καθόλου προγεννητική περίθαλψη, ενώ η προγεννητική περίθαλψη που λαμβάνουν άλλες γυναίκες δεν περιλαμβάνει σχετικές εξετάσεις[17]. Το φαινόμενο ενίοτε παρουσιάζεται στον αναπτυγμένο κόσμο, καθώς οι γυναίκες εκείνες που έχουν τις περισσότερες πιθανότητες να μολυνθούν από σύφιλη (μέσω της χρήσης ναρκωτικών κ.λπ.) έχουν τις λιγότερες πιθανότητες να λάβουν περίθαλψη κατά την εγκυμοσύνη.[17] Ορισμένα μέτρα για την αύξηση της πρόσβασης σε εξετάσεις δείχνουν να είναι αποτελεσματικά στη μείωση των ποσοστών εμφάνισης συγγενούς σύφιλης σε χώρες χαμηλού και μέσου εισοδήματος.[19]
Η σύφιλη είναι δηλωτέα ασθένεια σε πολλές χώρες, συμπεριλαμβανομένων του Καναδά,[20] της Ευρωπαϊκής Ένωσης,[21] και των ΗΠΑ.[22] Αυτό σημαίνει ότι οι πάροχοι υγειονομικής περίθαλψης έχουν υποχρέωση να ειδοποιούν τις αρχές δημόσιας υγείας, οι οποίες στη συνέχεια ειδοποιούν τους συντρόφους του εκάστοτε ατόμου.[23] Οι γιατροί μπορούν επίσης να ενθαρρύνουν τους ασθενείς να προτρέπουν τους συντρόφους τους προς αναζήτηση περίθαλψης.[24] Στην Ελλάδα η δήλωση της νόσου είναι ανώνυμη με εξαίρεση τη συγγενή σύφιλη. Το αμερικανικό ΚΕΠΑ συνιστά σε σεξουαλικά ενεργούς άνδρες που έχουν σεξουαλικές επαφές με άνδρες να εξετάζονται σε ετήσια, τουλάχιστον, βάση.[25]
Θεραπεία[Επεξεργασία | επεξεργασία κώδικα]
Πρώιμο στάδιο μόλυνσης[Επεξεργασία | επεξεργασία κώδικα]
Προτιμώμενη θεραπεία για απλές περιπτώσεις σύφιλης παραμένει μία ενδομυϊκή δόση πενικιλίνης G ή μία δόση αζιθρομυκίνης μέσω στοματικής χορήγησης.[26] Η δοξυκυκλίνη και η τετρακυκλίνη αποτελούν εναλλακτικές επιλογές. Ωστόσο, λόγω του κίνδυνου να έχουν επιπτώσεις στην κύηση, αντενδείκνυται η χρήση τους από έγκυες γυναίκες. Ορισμένα στελέχη έχουν αναπτύξει αντίσταση σε διάφορους τύπους αντιβιοτικών όπως οι μακρολίδες, η κλινδαμυκίνη και η ριφαμπικίνη.[5] Η θεραπεία με το αντιβιοτικό κεφτριαξόνη, μία κεφαλοσπορίνη τρίτης γενιάς, μπορεί να είναι το ίδιο αποτελεσματική όσο και η πενικιλίνη.[4] Η σύφιλη σήμερα θεραπεύεται σε όλα τα στάδια αν όμως παραμείνει χωρίς θεραπεία μπορεί να οδηγήσει σε σοβαρές βλάβες, ακόμη και στο θάνατο.
Όψιμες μολύνσεις[Επεξεργασία | επεξεργασία κώδικα]
Στην περίπτωση όσων επηρεάζονται από νευροφύσιλη, λόγω μειωμένης δυνατότητας της πενικιλίνης G να διεισδύει στο κεντρικό νευρικό σύστημα, συνιστάται η ενδοφλέβια χορήγηση μεγάλων δόσεων πενικιλίνης για τουλάχιστον 10 ημέρες.[4][5] Αν κάποιος ασθενής είναι αλλεργικός στην πενικιλίνη, μπορεί να χρησιμοποιηθεί κεφτριαξόνη ή να γίνει απόπειρα απευαισθητοποίησης στην πενικιλίνη.Άλλες όψιμες εμφανίσεις της μόλυνσης μπορούν να αντιμετωπιστούν με εβδομαδιαία ενδομυϊκή χορήγηση πενικιλίνης G για τρεις εβδομάδες. Αν παρουσιαστεί αλλεργία, όπως στην περίπτωση του πρώιμου σταδίου της ασθένειας, μπορούν να χρησιμοποιηθούν δοξυκυκλίνη ή τετρακυκλίνη, αν και τότε η θεραπεία χρειάζεται να γίνει σε μεγαλύτερο χρονικό διάστημα. Η θεραπεία σε αυτό το στάδιο περιορίζει την πρόοδο της ασθένειας, αλλά έχει μειωμένη επίδραση σε βλάβη που ήδη προκληθεί.[4]
Αντίδραση Jarisch-Herxheimer[Επεξεργασία | επεξεργασία κώδικα]
Μία από τις πιθανές παρενέργειες της θεραπείας είναι η Αντίδραση Jarisch-Herxheimer. Συχνά ξεκινάει μέσα σε διάστημα μίας ώρας και διαρκεί 24 ώρες, συνοδευόμενη από συμπτώματα πυρετού, μυϊκού πόνου, πονοκεφάλου και ταχυκαρδίας.[4] Προκαλείται από την απελευθέρωση κυτοκινών από το ανοσοποιητικό σύστημα, ως αντίδραση στην απελευθέρωση λιποπρωτεϊνών λόγω της ρήξης βακτηρίων σύφιλης.[27]
Επιδημιολογία[Επεξεργασία | επεξεργασία κώδικα]

no data <35 35-70 70-105 105-140 140-175 175-210 | 210-245 245-280 280-315 315-350 350-500 >500 |
Υπολογίζεται ότι 12 εκατομμύρια άνθρωποι μολύνθηκαν από σύφιλη το 1999, ενώ τουλάχιστον το 90% των περιπτώσεων έλαβαν χώρα στον αναπτυσσόμενο κόσμο.[5] Η σύφιλη προσβάλλει μεταξύ 700.000 και 1,6 εκατομμύρια κυήσεις τον χρόνο, προκαλώντας αποβολή, θνησιγένεια και συγγενική σύφιλη. Στην Υποσαχάρια Αφρική η σύφιλη συμβάλει σε περίπου 20% των περιγεννητικών θανάτων.[12] Τα ποσοστά είναι αναλογικά υψηλότερα ανάμεσα σε χρήστες ενδοφλέβιων ναρκωτικών, άτομα μολυσμένα από τον ιό HIV και άνδρες που έχουν σεξουαλικές επαφές με άνδρες.[1][2][3] Στις Ηνωμένες Πολιτείες τα ποσοστά εμφάνισης της σύφιλης το 2007 ήταν έξι φορές μεγαλύτερα στους άνδρες από ότι σε γυναίκες, ενώ το 1997 ήταν σχεδόν ίσα.[29] Σχεδόν οι μισές περιπτώσεις εμφάνισης σύφιλης το 2010 αφορούσαν αφροαμερικανούς.[30]
Η σύφιλη ήταν πολύ διαδεδομένη στην Ευρώπη κατά τον 18ο και 19ο αιώνα και την αποκαλούσαν μάστιγα της ανθρωπότητας. Στις αρχές του 20ού αιώνα, στον αναπτυγμένο κόσμο ο αριθμός των μολύνσεων παρουσίασε ραγδαία μείωση λόγω της ευρείας χρήσης των αντιβιοτικών, μέχρι τη δεκαετία του 1980 και του 1990.[13] Από το 2000 και ύστερα, τα ποσοστά σύφιλης έχουν αρχίσει να αυξάνονται στις ΗΠΑ, τον Καναδά, το Ηνωμένο Βασίλειο, την Αυστραλία και την Ευρώπη, κυρίως μεταξύ ανδρών που έχουν σεξουαλικές επαφές με άνδρες.[5] Εντούτοις, κατά το διάστημα αυτό τα ποσοστά της σύφιλης μεταξύ των Αμερικανών γυναικών έχουν παραμείνει σταθερά ενώ τα ποσοστά στις γυναίκες του Ηνωμένου Βασιλείου έχουν αυξηθεί, αλλά με ρυθμό μικρότερο από αυτά των ανδρών.[31] Στην Κίνα και τη Ρωσία παρουσιάζεται αύξηση των ποσοστών σύφιλης από τη δεκαετία του 1990.[5] Αυτό καταλογίζεται σε επισφαλείς σεξουαλικές πρακτικές, όπως το σεξ με πολλούς συντρόφους, η πορνεία και η μειωμένη χρήση προφυλακτικών.[5][31][32]
Χωρίς την κατάλληλη θεραπεία, η σύφιλη έχει ποσοστό θνησιμότητας από 8% έως 58%, με μεγαλύτερη συχνότητα θανάτου στους άνδρες.[4] Τα συμπτώματα της σύφιλης έχουν αμβλυνθεί κατά τον 19ο και 20ό αιώνα, εν μέρει λόγω της ευρείας διαθεσιμότητας αποτελεσματικής θεραπείας, αλλά και της μειωμένης λοιμοτοξικότητας της σπειροχαίτης.[9] Με έγκαιρη θεραπεία παρουσιάζονται λίγες επιπλοκές.[8] Η σύφιλη αυξάνει τον κίνδυνο μετάδοσης του ιού HIV κατά δύο έως πέντε φορές, ενώ η συλλοίμωξη είναι συχνό φαινόμενο (ποσοστά εμφάνισης 30–60% σε αρκετά αστικά κέντρα).[4][5]
Ιστορία[Επεξεργασία | επεξεργασία κώδικα]

Η ακριβής προέλευση της σύφιλης είναι άγνωστη.[4] Μία από τις δύο επικρατέστερες υποθέσεις υποστηρίζει ότι η σύφιλη μεταφέρθηκε στην Ευρώπη από το πλήρωμα του Χριστόφορου Κολόμβου κατά την επιστροφή από το ταξίδι τους στην Αμερική, ενώ η άλλη υποστηρίζει ότι η σύφιλη προϋπήρχε στην Ευρώπη, χωρίς όμως να έχει αναγνωριστεί. Αυτές οι υποθέσεις αποκαλούνται «Κολομβιανή» και «προ-Κολομβιανή», αντίστοιχα.[15] Τα διαθέσιμα στοιχεία στηρίζουν περισσότερο την Κολομβιανή υπόθεση.[34][35] Οι πρώτες γραπτές καταγραφές ξεσπάσματος σύφιλης προέκυψαν το 1494/1495 στη Νάπολη, κατά τη διάρκεια μιας γαλλικής εισβολής.[13][15] Λόγω της ευρείας μετάδοσής της από τα γαλλικά στρατεύματα που επέστρεψαν, ήταν αρχικά γνωστή ως η «γαλλική νόσος», όπως αποκαλείται παραδοσιακά και σήμερα. Το 1530, το όνομα «σύφιλη» πρωτοχρησιμοποιήθηκε από τον Ιταλό γιατρό και ποιητή Τζιρόλαμο Φρακαστόρο ως τίτλος ενός ποιήματος που έγραψε στα λατινικά δακτυλικό εξάμετρο, το οποίο περιγράφει την καταστροφή που έφερε η ασθένεια στην Ιταλία.[36] Η σύφιλη ήταν επίσης ιστορικά γνωστή ως «Μεγάλη Ευλογιά».[37][38]
Ο νοσολογικός παράγων Ωχρά σπειροχαίτη, αναγνωρίστηκε για πρώτη φορά από τον Φριτς Σάουντιν και τον Έρικ Χόφμαν το 1905.[13] Η πρώτη αποτελεσματική θεραπεία (η σαλβαρσάνη) παρασκευάστηκε το 1910 από τον Πάουλ Έρλιχ, και την ακολούθησαν δοκιμές με πενικιλίνη και η επιβεβαίωση της αποτελεσματικότητάς της το 1943.[13][37] Πριν από τον ερχομό της αποτελεσματικής θεραπείας, χρησιμοποιούνταν συχνά υδράργυρος και απομόνωση, παρ’ ότι η αντιμετώπιση είχε συχνά χειρότερες επιπτώσεις από την ίδια την ασθένεια.[37] Έχει υποστηριχθεί για πολλές διάσημες ιστορικές προσωπικότητες, όπως ο Φραντς Σούμπερτ, ο Άρθουρ Σοπενχάουερ, ο Εντουάρ Μανέ,[13] και ο Αδόλφος Χίτλερ,[39] ότι έπασχαν από την ασθένεια.
Κοινωνία και κουλτούρα[Επεξεργασία | επεξεργασία κώδικα]
Τέχνες και λογοτεχνία[Επεξεργασία | επεξεργασία κώδικα]

Το πρώτο ευρωπαϊκό έργο τέχνης που απεικονίζει τη σύφιλη είναι Ο Συφιλιδικός του Άλμπρεχτ Ντύρερ, μία ξυλογραφία που θεωρείται ότι απεικονίζει έναν Λάντσκνεχτ, έναν βορειοευρωπαίο μισθοφόρο.[40] Ο μύθος των φαμ φατάλ, γνωστές και ως "γυναίκες-δηλητήριο" του 19ου αιώνα θεωρείται ότι προέρχεται εν μέρει από τις καταστροφικές συνέπειες της σύφιλης, με κλασικό παράδειγμα στη λογοτεχνία εκείνο του ποιήματος La Belle Dame sans Merci (Η ωραία κυρά χωρίς έλεος) του Τζον Κιτς.[41][42]
Ο καλλιτέχνης Γιαν φαν ντερ Στρετ (Jan van der Straet) ζωγράφισε μια σκηνή όπου χορηγείται θεραπεία με τη χρήση του τροπικού ξύλου κατά της σύφιλης σε έναν πλούσιο άνδρα, κάπου το 1580.[43] Ο τίτλος του έργου είναι Προετοιμασία και Χρήση του Γκαγιάκο για τη Θεραπεία της Σύφιλης. Η επιλογή του καλλιτέχνη να συμπεριλάβει τη συγκεκριμένη εικόνα σε μια σειρά έργων που τιμούν τον Νέο Κόσμο υποδηλώνει πόσο σημαντική ήταν η θεραπεία της σύφιλης για την ευρωπαϊκή ελίτ εκείνης της εποχής, ανεξαρτήτως του πόσο αναποτελεσματική ήταν. Το λεπτομερές αυτό έργο με τα πλούσια χρώματα απεικονίζει τέσσερις υπηρέτες να ετοιμάζουν το παρασκεύασμα υπό την επιτήρηση ενός γιατρού, ο οποίος κρύβει κάτι πίσω από την πλάτη του, ενώ ο άτυχος ασθενείς πίνει.[44]
Στην ελληνική λογοτεχνία χαρακτηριστικό είναι το ποίημα του Κώστα Καρυωτάκη Ωχρά Σπειροχαίτη, που περιγράφει την ασθένειά του: «Κι ήταν ωραία ως σύνολο η αγορασμένη φίλη, στο δείλι αυτό του μακρινού πέρα χειμώνος, όταν, γελώντας αινιγματικά, μας έδινε τα χείλη κι έβλεπε το ενδεχόμενο, την άβυσσο που ερχόταν...»
Μελέτες στο Τασκίγκι και στη Γουατεμάλα[Επεξεργασία | επεξεργασία κώδικα]
Μία από τις πιο διαβόητες υποθέσεις αμφιλεγόμενης ιατρικής ηθικής στις ΗΠΑ τον 20ό αιώνα ήταν η Μελέτη περί Σύφιλης του Ινστιτούτου Τασκίγκι.[45] Η μελέτη έλαβε χώρα στο Τασκίγκι της πολιτείας Αλαμπάμα με την υποστήριξη της Υπηρεσίας Δημόσιας Υγείας των ΗΠΑ (Public Health Service - PHS), σε συνεργασία με το Ινστιτούτο Τασκίγκι.[46] Η μελέτη ξεκίνησε το 1932, όταν η σύφιλη αποτελούσε εκτεταμένο πρόβλημα και δεν υπήρχε ασφαλής, αποτελεσματική θεραπεία.[6] Η μελέτη είχε πρόθεση να παρατηρήσει την πορεία της σύφιλης χωρίς τη χορήγηση θεραπείας. Το 1947, η πενικιλίνη είχε πια αναγνωριστεί ως αποτελεσματική θεραπεία για τη σύφιλη και χρησιμοποιούταν ευρέως για να αντιμετωπίσει την ασθένεια. Ωστόσο, οι υπεύθυνοι της μελέτης συνέχισαν το πείραμα, χωρίς να προσφέρουν στους συμμετέχοντες θεραπεία με πενικιλίνη.[46] Το δεδομένο αυτό αμφισβητείται και ορισμένοι έχουν ανακαλύψει ότι χορηγούταν πενικιλίνη σε πολλά υποκείμενα του πειράματος.[6] Η μελέτη συνεχίστηκε μέχρι το 1972.[46]
Πειράματα σύφιλης διεξάχθηκαν και στη Γουατεμάλα την περίοδο 1946-1948. Ήταν ανθρώπινα πειράματα χρηματοδοτούμενα από τις Ηνωμένες Πολιτείες, τα οποία διεξάχθηκαν κατά την περίοδο της κυβέρνησης Χουάν Χοσέ Αρέβαλο με τη συνεργασία ορισμένων υψηλών αξιωματούχων του υπουργείου υγείας της Γουατεμάλας. Γιατροί μόλυναν στρατιώτες, φυλακισμένους και ψυχικά ασθενείς με σύφιλη και άλλα σεξουαλικώς μεταδιδόμενα νοσήματα, χωρίς τη συναίνεση κατόπιν ενημέρωσης των υποκειμένων και στη συνέχεια τους χορήγησαν θεραπεία με αντιβιοτικά. Τον Οκτώβριο του 2010, οι ΗΠΑ απολογήθηκαν επισήμως στη Γουατεμάλα για τη διεξαγωγή αυτών των πειραμάτων.[47]
Παραπομπές[Επεξεργασία | επεξεργασία κώδικα]
- ↑ 1,0 1,1 Coffin, LS; Newberry, A, Hagan, H, Cleland, CM, Des Jarlais, DC, Perlman, DC (January 2010). «Syphilis in Drug Users in Low and Middle Income Countries». The International journal on drug policy 21 (1): 20–7. doi:. PMID 19361976.
- ↑ 2,0 2,1 Gao, L; Zhang, L, Jin, Q (September 2009). «Meta-analysis: prevalence of HIV infection and syphilis among MSM in China». Sexually transmitted infections 85 (5): 354–8. doi:. PMID 19351623.
- ↑ 3,0 3,1 Karp, G; Schlaeffer, F, Jotkowitz, A, Riesenberg, K (January 2009). «Syphilis and HIV co-infection». European journal of internal medicine 20 (1): 9–13. doi:. PMID 19237085.
- ↑ 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 4,10 4,11 4,12 4,13 4,14 4,15 4,16 4,17 4,18 4,19 4,20 4,21 4,22 4,23 4,24 4,25 4,26 4,27 4,28 4,29 Kent ME, Romanelli F (February 2008). «Reexamining syphilis: an update on epidemiology, clinical manifestations, and management». Ann Pharmacother 42 (2): 226–36. doi:. PMID 18212261. https://archive.org/details/sim_annals-of-pharmacotherapy_2008-02_42_2/page/226.
- ↑ 5,00 5,01 5,02 5,03 5,04 5,05 5,06 5,07 5,08 5,09 5,10 Stamm LV (February 2010). «Global Challenge of Antibiotic-Resistant Treponema pallidum». Antimicrob. Agents Chemother. 54 (2): 583–9. doi:. PMID 19805553. PMC 2812177. Αρχειοθετήθηκε από το πρωτότυπο στις 2014-04-25. https://www.webcitation.org/6P5jOzkSb?url=http://aac.asm.org/content/54/2/583.full.pdf. Ανακτήθηκε στις 2014-02-17.
- ↑ 6,0 6,1 6,2 White, RM (13 March 2000). «Unraveling the Tuskegee Study of Untreated Syphilis». Archives of Internal Medicine 160 (5): 585–98. doi:. PMID 10724044.
- ↑ 7,0 7,1 7,2 7,3 Committee on Infectious Diseases (2006). Larry K. Pickering, επιμ. Red book 2006 Report of the Committee on Infectious Diseases (27th έκδοση). Elk Grove Village, IL: American Academy of Pediatrics. σελίδες 631–44. ISBN 978-1-58110-207-9.
- ↑ 8,00 8,01 8,02 8,03 8,04 8,05 8,06 8,07 8,08 8,09 8,10 8,11 8,12 Eccleston, K; Collins, L, Higgins, SP (March 2008). «Primary syphilis». International journal of STD & AIDS 19 (3): 145–51. doi:. PMID 18397550.
- ↑ 9,0 9,1 9,2 Mullooly, C; Higgins, SP (August 2010). «Secondary syphilis: the classical triad of skin rash, mucosal ulceration and lymphadenopathy». International journal of STD & AIDS 21 (8): 537–45. doi:. PMID 20975084.
- ↑ Dylewski J, Duong M (2 January 2007). «The rash of secondary syphilis». Canadian Medical Association Journal 176 (1): 33–5. doi:. PMID 17200385. PMC 1764588. https://archive.org/details/sim_canadian-medical-association-journal_2007-01-02_176_1/page/33.
- ↑ 11,0 11,1 11,2 11,3 11,4 11,5 11,6 Bhatti MT (2007). «Optic neuropathy from viruses and spirochetes». Int Ophthalmol Clin 47 (4): 37–66, ix. doi:. PMID 18049280. https://archive.org/details/sim_international-ophthalmology-clinics_fall-2007_47_4/page/37.
- ↑ 12,0 12,1 12,2 Woods CR (June 2009). «Congenital syphilis-persisting pestilence». Pediatr. Infect. Dis. J. 28 (6): 536–7. doi:. PMID 19483520.
- ↑ 13,0 13,1 13,2 13,3 13,4 13,5 Franzen, C (December 2008). «Syphilis in composers and musicians--Mozart, Beethoven, Paganini, Schubert, Schumann, Smetana». European Journal of Clinical Microbiology and Infectious Diseases 27 (12): 1151–7. doi:. PMID 18592279.
- ↑ 14,0 14,1 14,2 «Syphilis - CDC Fact Sheet». Centers for Disease Control and Prevention (CDC). 16 Σεπτεμβρίου 2010. Ανακτήθηκε στις 30 Μαΐου 2007.
- ↑ 15,0 15,1 15,2 Farhi, D; Dupin, N (September 2010-Oct). «Origins of syphilis and management in the immunocompetent patient: facts and controversies». Clinics in dermatology 28 (5): 533–8. doi:. PMID 20797514.
- ↑ Koss CA, Dunne EF, Warner L (July 2009). «A systematic review of epidemiologic studies assessing condom use and risk of syphilis». Sex Transm Dis 36 (7): 401–5. doi:. PMID 19455075. https://archive.org/details/sim_sexually-transmitted-diseases_2009-07_36_7/page/401.
- ↑ 17,0 17,1 17,2 Schmid, G (June 2004). «Economic and programmatic aspects of congenital syphilis prevention». Bulletin of the World Health Organization 82 (6): 402–9. PMID 15356931.
- ↑ U.S. Preventive Services Task, Force (May 2009 19). «Screening for syphilis infection in pregnancy: U.S. Preventive Services Task Force reaffirmation recommendation statement». Annals of internal medicine 150 (10): 705–9. PMID 19451577.
- ↑ 19,0 19,1 19,2 Hawkes, S; Matin, N, Broutet, N, Low, N (June 2011 15). «Effectiveness of interventions to improve screening for syphilis in pregnancy: a systematic review and meta-analysis». The Lancet infectious diseases 11 (9): 684–91. doi:. PMID 21683653.
- ↑ «National Notifiable Diseases». Public Health Agency of Canada. 5 Απριλίου 2005. Αρχειοθετήθηκε από το πρωτότυπο στις 9 Αυγούστου 2011. Ανακτήθηκε στις 2 Αυγούστου 2011.
- ↑ Viñals-Iglesias, H; Chimenos-Küstner, E (September 2009 1). «The reappearance of a forgotten disease in the oral cavity: syphilis». Medicina oral, patologia oral y cirugia bucal 14 (9): e416–20. PMID 19415060.
- ↑ «Table 6.5. Infectious Diseases Designated as Notifiable at the National Level-United States, 2009 [a]». Red Book. Αρχειοθετήθηκε από το πρωτότυπο στις 13 Σεπτεμβρίου 2012. Ανακτήθηκε στις 2 Αυγούστου 2011.
- ↑ Brunner & Suddarth's textbook of medical-surgical nursing (12th έκδοση). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. 2010. σελ. 2144. ISBN 978-0-7817-8589-1.
- ↑ Hogben, M (April 2007 1). «Partner notification for sexually transmitted diseases». Clinical infectious diseases: an official publication of the Infectious Diseases Society of America 44 Suppl 3: S160–74. doi:. PMID 17342669.
- ↑ «Trends in Sexually Transmitted Diseases in the United States: 2009 National Data for Gonorrhea, Chlamydia and Syphilis». Centers for Disease Control and Prevention. 22 Νοεμβρίου 2010. Ανακτήθηκε στις 3 Αυγούστου 2011.
- ↑ David N. Gilbert· Robert C. Moellering· George M. Eliopoulos. The Sanford guide to antimicrobial therapy 2011 (41η έκδοση). Sperryville, VA: Antimicrobial Therapy. σελ. 22. ISBN 978-1-930808-65-2.
- ↑ Radolf, J. D.· Lukehart, S. A., επιμ. (2006). Pathogenic Treponema: Molecular and Cellular Biology. Caister Academic Press. ISBN 1-904455-10-7.
- ↑ «Disease and injury country estimates». World Health Organization (WHO). 2004. Ανακτήθηκε στις 11 Νοεμβρίου 2009.
- ↑ «Trends in Reportable Sexually Transmitted Diseases in the United States, 2007». Centers for Disease Control and Prevention(CDC). 13 Ιανουαρίου 2009. Ανακτήθηκε στις 2 Αυγούστου 2011.
- ↑ «STD Trends in the United States: 2010 National Data for Gonorrhea, Chlamydia, and Syphilis». Centers for Disease Control and Prevention (CDC). 22 Νοεμβρίου 2010. Ανακτήθηκε στις 20 Νοεμβρίου 2011.
- ↑ 31,0 31,1 Kent, ME; Romanelli, F (February 2008). «Reexamining syphilis: an update on epidemiology, clinical manifestations, and management». The Annals of pharmacotherapy 42 (2): 226–36. doi:. PMID 18212261. https://archive.org/details/sim_annals-of-pharmacotherapy_2008-02_42_2/page/226.
- ↑ Ficarra, G; Carlos, R (September 2009). «Syphilis: The Renaissance of an Old Disease with Oral Implications». Head and neck pathology 3 (3): 195–206. doi:. PMID 20596972.
- ↑ The Metropolitan Museum of Art Bulletin, Summer 2007, pp. 55–56.
- ↑ Rothschild, BM (15 May 2005). «History of syphilis». Clinical infectious diseases: an official publication of the Infectious Diseases Society of America 40 (10): 1454–63. doi:. PMID 15844068.
- ↑ Harper, KN; Zuckerman, MK; Harper, ML; Kingston, JD; Armelagos, GJ (2011). «The origin and antiquity of syphilis revisited: an appraisal of Old World pre-Columbian evidence for treponemal infection.». American journal of physical anthropology 146 Suppl 53: 99-133. PMID 22101689.
- ↑ Nancy G. "Siraisi, Drugs and Diseases: New World Biology and Old World Learning," in Anthony Grafton, Nancy G. Siraisi, with April Shelton, eds. (1992). New World, Ancient Texts (Cambridge MA: Belknap Press/Harvard University Press), pages 159-194
- ↑ 37,0 37,1 37,2 Dayan, L; Ooi, C (October 2005). «Syphilis treatment: old and new». Expert opinion on pharmacotherapy 6 (13): 2271–80. doi:. PMID 16218887.
- ↑ Knell, RJ (7 May 2004). «Syphilis in renaissance Europe: rapid evolution of an introduced sexually transmitted disease?». Proceedings. Biological sciences / the Royal Society 271 Suppl 4 (Suppl 4): S174–6. doi:. PMID 15252975. PMC 1810019. http://rspb.royalsocietypublishing.org/content/271/Suppl_4/S174.full.pdf.
- ↑ «Hitler syphilis theory revived». BBC News. 12 March 2003. http://news.bbc.co.uk/2/hi/health/2842819.stm.
- ↑ Eisler, CT (2009 Winter). «Who is Dürer's "Syphilitic Man"?». Perspectives in biology and medicine 52 (1): 48–60. doi:. PMID 19168944. https://archive.org/details/sim_perspectives-in-biology-and-medicine_winter-2009_52_1/page/48.
- ↑ Hughes, Robert (2007). Things I didn't know: a memoir (1st Vintage Book έκδοση). New York: Vintage. σελίδες 346. ISBN 978-0-307-38598-7.
- ↑ Wilson, Joanne· Entwistle, Elizabeth, επιμ. (2005). Body dressing ([Online-Ausg.] έκδοση). Oxford: Berg Publishers. σελίδες 205. ISBN 978-1-85973-444-5.
- ↑ Reid, Basil A. (2009). Myths and realities of Caribbean history ([Online-Ausg.] έκδοση). Tuscaloosa: University of Alabama Press. σελ. 113. ISBN 978-0-8173-5534-0.
- ↑ "Preparation and Use of Guayaco for Treating Syphilis" Αρχειοθετήθηκε 2011-05-21 στο Wayback Machine.. Jan van der Straet. Retrieved 6 August 2007.
- ↑ Katz RV, Kegeles SS, Kressin NR και άλλοι. (November 2006). «The Tuskegee Legacy Project: Willingness of Minorities to Participate in Biomedical Research». J Health Care Poor Underserved 17 (4): 698–715. doi:. PMID 17242525. PMC 1780164. https://archive.org/details/sim_journal-of-health-care-for-the-poor-and-underserved_2006-11_17_4/page/698.
- ↑ 46,0 46,1 46,2 «U.S. Public Health Service Syphilis Study at Tuskegee». Centers for Disease Control and Prevention. 15 Ιουνίου 2011. Ανακτήθηκε στις 7 Ιουλίου 2010.
- ↑ «U.S. apologizes for newly revealed syphilis experiments done in Guatemala». The Washington Post. 1 October 2010. http://www.washingtonpost.com/wp-dyn/content/article/2010/10/01/AR2010100104457.html. Ανακτήθηκε στις 1 October 2010. «The United States revealed on Friday that the government conducted medical experiments in the 1940s in which doctors infected soldiers, prisoners and mental patients in Guatemala with syphilis and other sexually transmitted diseases.»
Δείτε επίσης[Επεξεργασία | επεξεργασία κώδικα]
- Parascandola, John. Sex, Sin, and Science: A History of Syphilis in America (Praeger, 2008) 195 pp. ISBN 978-0-275-99430-3 απόσπασμα και αναζήτηση κείμενου
- Shmaefsky, Brian, Hilary Babcock and David L. Heymann. Syphilis (Deadly Diseases & Epidemics) (2009)
- Stein, Claudia. Negotiating the French Pox in Early Modern Germany (2009)
Εξωτερικοί σύνδεσμοι[Επεξεργασία | επεξεργασία κώδικα]
- "Syphilis - CDC Fact Sheet" Centers for Disease Control and Prevention (CDC)
- UCSF HIV InSite Knowledge Base Chapter: Syphilis and HIV
|


