Σκολίωση
| Αυτό το λήμμα χρειάζεται επιμέλεια ώστε να ανταποκρίνεται σε υψηλότερες προδιαγραφές ορθογραφικής και συντακτικής ποιότητας ή μορφοποίησης. Αίτιο: συντακτικά, ορθογραφικά, γενική επιμέλεια κατά τα πρότυπα της ΒΠ Για περαιτέρω βοήθεια, δείτε τα λήμματα πώς να επεξεργαστείτε μια σελίδα και τον οδηγό μορφοποίησης λημμάτων. |
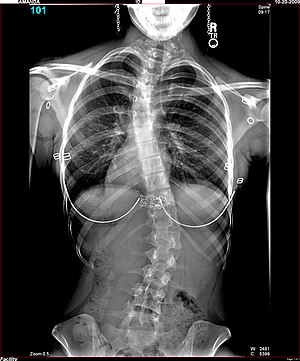

Η σκολίωση είναι η τρισδιάστατη παραμόρφωση της σπονδυλικής στήλης που είτε παρουσιάζεται ιδιοπαθώς και εξελίσσεται κατά την σκελετική ανάπτυξη του παιδιού με διάφορες μορφές, είτε είναι δευτεροπαθής, μετά από κάποια βλάβη σπονδύλου που οδηγεί σε παραμόρφωσή της.
Ορισμός - Ετυμολογία[Επεξεργασία | επεξεργασία κώδικα]
Η διεθνής λέξη Σκολίωση (Scoliosis) προέρχεται από την αρχαία Ελληνική λέξη σκολιός = στρεβλός, στραβός (ρήμα: σκολιούμαι= παίρνω στραβή πορεία). Συνεπώς ουδεμία ετυμολογική συσχέτιση υφίσταται με το σχολείο και φυσικά είναι λάθος να αποκαλείται "σχολίωσις". Ο ορισμός της νόσου είναι ο εξής: "Η σκολίωση αποτελεί παραμόρφωση της σπονδυλικής στήλης (ΣΣ) με κύρια χαρακτηριστικά την πλάγια κλίση (σκολιός = στραβός) και στροφή των σπονδύλων στο μεγαλύτερο ποσοστό (οργανικές μορφές)". [1], [2]
Ιστορία[Επεξεργασία | επεξεργασία κώδικα]
Οι παραμορφώσεις της σπονδυλικής στήλης κατ’ επέκταση και η σκολίωση, είναι γνωστές στον άνθρωπο από τότε πού η όρθια στάση έγινε χαρακτηριστικό γνώρισμα του (Homo Erectus). Πρώτος ο Ιπποκράτης (460 - 375 π.Χ.) χρησιμοποίησε τους όρους ‘σκολίωσις’, ‘κύφωσις’, ‘λόρδωσις’, για να περιγράψει τις παραμορφώσεις της σπονδυλικής στήλης.[3]
Αιτιολογία[Επεξεργασία | επεξεργασία κώδικα]
Η αιτιολογία της σκολίωσης αποτελεί πεδίο έρευνας ειδικών από τις αρχές του εικοστού αιώνα. Μεγάλη εξέλιξη στην έρευνα επήλθε τη δεκαετία του 80, με την έκρηξη της απεικονιστικής τεχνολογίας (Αξονική τομογραφία και Μαγνητική Τομογραφία). Δεδομένου ότι υπάρχουν διάφορα είδη σκολίωσης, αναλογικά και τα αίτια είναι πολλά και διαφορετικά. Κατά τον Nachemson μόνο το 15% των σκολιώσεων μπορεί να αποδοθεί σε συγκεκριμένα αίτια. Οι περισσότερες σκολιώσεις, δεν έχουν καμία γνωστή αιτία και καλούνται ιδιοπαθείς. Μερικές σκολιώσεις οφείλονται σε ανώμαλη ανάπτυξη κατά την εμβρυϊκή περίοδο, του σπονδυλικού άξονα και καλούνται ‘συγγενής σκολιώσεις’ ενώ άλλες, είναι το αποτέλεσμα ενός ατυχήματος ή συστηματικής νόσου. Κατά τη διάρκεια των εφηβικών ετών, η σκολίωση είναι πιο κοινή στα κορίτσια από τα αγόρια. Έχει επιβεβαιωθεί, και μάλιστα αφαιρέθηκε η σχετική παράγραφος από τα σχολικά βιβλία που έλεγε παλιά ότι στη σκολίωση δήθεν "οφείλεται η κακή στάση και οι βαριές σχολικές τσάντες", αν και το βάρος που μεταφέρει στη διάρκεια μίας χρονιάς ένας μαθητής Έ δημοτικού μπορεί να ξεπεράσει συνολικά τα 800 κιλά[4]. Σήμερα είναι επιβεβαιωμένο ότι η συνήθεια των παιδιών να μεταφέρουν βαριά αντικείμενα με το ένα χέρι ή να κλείνουν στο πλάι το σώμα τους, όταν κάθονται, δεν είναι δυνατό να προκαλέσει μόνιμη κάμψη της σπονδυλικής στήλης προς τα πλάγια. Η παραμορφωτική κάμψη της σπονδυλικής στήλης προς τα πλάγια δεξιά ή αριστερά ονομάζεται σκολίωση. [5]
Διάγνωση της σκολίωσης[Επεξεργασία | επεξεργασία κώδικα]
Ο πιο απλός εμπειρικός τρόπος διάγνωσης της σκολίωσης είναι διεθνώς το Τέστ επικύψεως (Bending Test). Τα ημιθωράκια πρέπει να είναι συμμετρικά. Πριν την ακτινογραφία, που θα επιβεβαιώσει τη διάγνωση, σημαντική είναι η κλινική εξέταση. Αυτή γίνεται χωρίς ρούχα από τη μέση και επάνω και περιλαμβάνει επισκόπηση του σώματος από μπροστά, πίσω και το πλάι, ελέγχοντας για ασυμμετρία των ώμων, της λεκάνης και απόκλιση του κορμού από τη μέση γραμμή. Ακολουθεί το τεστ επίκυψης (Adam's test), κατά το οποίο ο εξεταζόμενος/η σκύβει μπροστά με τα πόδια ενωμένα και τα γόνατα τεντωμένα και ο εξεταστής ελέγχει την περιοχή της ράχης για την παρουσία ήβων. Είναι πολύ σημαντικό εκτός από τον παιδίατρο, οι γονείς καθώς και οι δάσκαλοι να είναι ενημερωμένοι για τον απλό αυτό τρόπο εξέτασης για να εντοπίζονται σκολιωτικές παραμορφώσεις στα αρχικά στάδια. Με την πρώτη αμφιβολία θα πρέπει να καταφεύγουν στον ειδικό ορθοπεδικό ιατρό. Προσπάθειες εντοπισμού τέτοιων παραμορφώσεων από ειδικές ομάδες ιατρών στα σχολεία θα πρέπει να υποστηρίζονται και να συστηματοποιούνται. Εάν το ένα είναι πιο ψηλό από το άλλο έχουμε σκολίωση. Ο μόνος αποδεκτός τρόπος για την διάγνωση είναι η ακτινογραφία της Σπονδυλικής Στήλης που γίνεται πάντα σε όρθια θέση (χωρίς παπούτσια) με συγκεκριμένο τρόπο και με ειδική ακτινολογική τεχνική (full spine x-ray). Είναι σημαντικό η ακτινογραφία να γίνει σωστά για να μη χρειασθεί να επαναληφθεί γιατί τότε το παιδί θα υποστεί άχρηστη ακτινοβόληση.[6], [7]
Είδη σκολίωσης[Επεξεργασία | επεξεργασία κώδικα]
Οι σκολιώσεις, γενικά, σύμφωνα με την Διεθνή Εταιρεία 'Ερευνας της Σκολίωσης διακρίνονται σε δύο μεγάλες ομάδες, τις λειτουργικές και τις οργανικές.[8]
Χαρακτηριστικό των λειτουργικών σκολιώσεων είναι η διατήρηση της φυσιολογικής αρχιτεκτονικής των σπονδύλων και η έλλειψη στροφής. Οι καμπύλες είναι κινητές και προσωρινά διορθώσιμες από τους ίδιους τους αρρώστους ή τον γιατρό. 'Οταν λείψει η αιτία που τις προκαλεί, η σπονδυλική στήλη αποκαθίσταται πλήρως, εφόσον δεν έχουν δημιουργηθεί μόνιμες αλλοιώσεις. Τέτοιες σκολιώσεις είναι: α) Η αντισταθμιστική ή λόγω κλίσης της λεκάνης που οφείλεται συνήθως σε ανισοσκελία ή πυελική ασυμμετρία και εξαφανίζεται, όταν ο άρρωστος κάθεται. β) Η ανταλγική ή «εξ ερεθισμού», όπως σε δισκοκήλη, δισκίτιδα, οστεοειδές οστέωμα της σπονδυλικής στήλης. Υποχωρεί όταν λείψει το αίτιο που την προκαλεί. γ) Η στατική σκολίωση οφείλεται σε κακή στάση και εξαλείφεται όταν η σπονδυλική στήλη κάμπτεται προς τα εμπρός σε αντίθεση προς την οργανική που φαίνεται περισσότερο σε κάμψη της σπονδυλικής στήλης. δ) Η υστερική σκολίωση που είναι εξαιρετικά σπάνια.[9], [10]
Οι οργανικές σκολιώσεις (ή πρωτοπαθείς ή επιδεινούμενες) είναι «δύσκαμπτες», δεν διορθώνονται απ' τον ασθενή και συνοδεύονται σχεδόν πάντα από στροφή των σπονδύλων, που γίνεται κλινικά εμφανής με την ασυμμετρία των ημιθωρακίων στη θωρακική μοίρα (οι πλευρές του κυρτού προβάλλουν πίσω και του κοίλου εμπρός), ή των παρασπονδυλικών μυών στην οσφυϊκή μοίρα. Στις οργανικές σκολιώσεις περιλαμβάνονται : α) Η ιδιοπαθής σκολίωση. Είναι η συχνότερη απ' όλες τις σκολιώσεις (80%) και η αιτιολογία της παραμένει ακόμη άγνωστη. Σήμερα όταν αναφερόμαστε στην πάθηση σκολίωση, εννοούμε την ιδιοπαθή. β) Η συγγενής σκολίωση. Οφείλεται σε ανωμαλίες της ΣΣ όπως είναι ο συγγενής ημισπόνδυλος, η συνοστέωση σπονδύλων από τη μία πλευρά, η συνοστέωση πλευρών κλπ. Συνήθως είναι μέτριας βαρύτητας, σε σπάνιες όμως περιπτώσεις μπορεί να εξελιχθεί σε βαριάς μορφής σκολίωση (εικ. 30-40). γ) Οι νευρομυικές ή παραλυτικές σκολιώσεις. Είναι αποτέλεσμα διαταραχής της ισορροπίας των μυών του κορμού από παράλυση που αφορά στη μία πλευρά ή είναι μεγαλύτερη σ' αυτή. Στην κατηγορία αυτή ανήκει η σκολίωση από πολιομυελίτιδα, εγκεφαλική παράλυση και μυϊκή δυστροφία. δ) Η σκολίωση από νευροϊνωμάτωση. Ο μηχανισμός δημιουργίας της σκολίωσης στην πάθηση αυτή δεν έχει διευκρινισθεί. 'Αλλωστε στο 1/3 μόνον των περιπτώσεων αναπτύσσεται σκολίωση, η οποία είναι συνήθως θωρακική και έχει κακή πρόγνωση. Κλινικό γνώρισμα της πάθησης είναι οι καφεοειδείς κηλίδες (cafe au lait) στο δέρμα. ε) Μεσεγχυματικές διαταραχές συνοδεύονται συχνά από παραμορφώσεις της ΣΣ όπως κληρονομικές διαταραχές συνδετικού ιστού (ατελής οστεογένεση, σύνδρομο Marfan, Ehlers-Danlos), βλεννοπολυσακχαριδώσεις (Hurler, Hunter, Morquio), οστικές δυσπλασίες και μεταβολικές διαταραχές (νανισμός, Paget, ραχίτις) κ.α. και στ) Σκολιωτικές παραμορφώσεις μετά από κατάγματα, εγκαύματα, νεοπλάσματα, στραβισμό, συγγενή καρδιοπάθεια κ.α.[11]
Ιδιοπαθής Σκολίωση[Επεξεργασία | επεξεργασία κώδικα]
Ιδιοπαθής σκολίωση είναι πάθηση του αναπτυσσόμενου σκελετού, κατά κανόνα ασυμπτωματική, γι' αυτό και συχνά διαφεύγει της προσοχής στα αρχικά στάδια. Είναι μία σύνθετη τρισδιάστατη παραμόρφωση της σπονδυλικής στήλης στην οποία συνυπάρχουν η πλάγια παρέκκλιση, η στροφή των σπονδύλων και η κύφωση ή κυρίως η λόρδωση της σπονδυλικής στήλης στην οποία αποδίδεται ιδιαίτερη σημασία αναφορικά με τον αιτιοπαθογενετικό και προγνωστικό της ρόλο. Συχνότητα: Είναι αρκετά συχνή πάθηση δεδομένου ότι τα ποσοστά εμφάνισής της στην Ευρώπη και στις ΗΠΑ (και στην Ελλάδα) κυμαίνονται από 3-5% (περίπου 1 στα 20 παιδιά εμφανίζουν μικρού ή μεγαλύτερου βαθμού παρέκκλιση της ΣΣ). Η πλειοψηφία των πασχόντων (6:1 ) ιδιαίτερα με μεγάλες γωνίες σκολίωσης είναι κορίτσια και μάλιστα ορισμένου τύπου και μορφής (ψηλά, αδύνατα, ξανθά, ανοιχτόχρωμα). Είναι πάθηση των αναπτυγμένων χωρών δεδομένου ότι τα ποσοστά της στην Αφρικανική 'Ηπειρο είναι πολύ χαμηλά (0,2-0,5%).[12], [13]
Ταξινόμηση Ιδιοπαθούς σκολίωσης: Ανάλογα με την ηλικία εμφάνισης η σκολίωση διακρίνεται σε : 1 . Βρεφική (0-3 ετών) α) αυτοϊώμενη (resolνing) και β) επιδεινούμενη (progressiνe) 2. Παιδική (4-10 ετών) και 3. Εφηβική (10-1 3 ετών) που είναι και η συχνότερη. Τα τελευταία χρόνια υπάρχει διεθνώς η τάση οι σκολιώσεις να διακρίνονται σε δύο κατηγορίες: α) πρώιμη (early onset) που εμφανίζεται πριν από την ηλικία των 5 ετών και β) όψιμη (late onset) που εμφανίζεται μετά την ηλικία των 5 (Letherman και Dickson 1988). Αιτιολογία: Η ακριβής αιτιολογία της πάθησης δεν είναι γνωστή. Η συσχέτιση με βαριές σχολικές τσάντες ή κακή στάση στο γράψιμο δεν έχει βάση. Υπάρχουν ενδείξεις ότι στην εμφάνισή της παίζουν ρόλο παράγοντες κληρονομικοί, ορμονικοί, μηχανικοί, καθώς και διατροφής. Σήμερα δεν υπάρχει πλέον αμφιβολία ότι σε 20-30% περίπου των περιπτώσεων ιδιοπαθούς σκολίωσης υπάρχει κληρονομική επιβάρυνση. Αυτό σημαίνει ότι ένα στα τέσσερα παιδιά που ο ένας από τους γονείς έχει ιδιοπαθή σκολίωση θα παρουσιάσει την πάθηση αυτή. Συμπερασματικά μπορεί να λεχθεί ότι η αιτιολογία της σκολίωσης είναι πολυπαραγοντική με επικρατέστερες τη νευρομυϊκή και γενετική θεωρία.[14], [15]
Κλινική εικόνα: 'Ολα τα παιδιά κατά την περίοδο της σκελετικής ανάπτυξης πρέπει να εξετάζονται μια ή δύο φορές το χρόνο, για να διαπιστωθεί η ύπαρξη ή όχι σκολίωσης. Η εξέταση πρέπει να γίνεται από ειδικό Ορθοπεδικό, διότι σκολιώσεις που αντισταθμίζονται καλά, ακόμη και με γωνία μεγαλύτερη από 20° μπορεί να μη γίνουν αντιληπτές από ένα άπειρο εξεταστή, επειδή διατηρείται η οριζοντιότητα των ώμων. Η κλινική εξέταση γίνεται με το παιδί γυμνό σε όρθια στάση, οπότε μπορεί να διακρίνει κανείς, σε σκολιώσεις μέτριου βαθμού (15°-20°) προβολή της ωμοπλάτης προς την πλευρά του κυρτού μιας θωρακικής σκολίωσης, ενώ η κάτω γωνία της ωμοπλάτης στην άλλη πλευρά βρίσκεται λίγο χαμηλότερα. Ο έλεγχος με το νήμα της στάθμης από τον 7ο αυχενικό δείχνει ότι το νήμα δεν περνάει από τη μεσογλουτιαία πτυχή όπως γίνεται φυσιολογικά . Στην οσφυϊκή και θωρακο-οσφυϊκή σκολίωση υπάρχει ασυμμετρία της λεκάνης με προβολή του λαγόνιου στην πλευρά του κυρτού. Αντίθετα στην πλευρά του κοίλου σχηματίζεται, ιδιαίτερα σε παχύσαρκα άτομα, χαρακτηριστική δερματική πτυχή στην οσφυϊκή χώρα . Η σκολίωση μικρού και μέτριου βαθμού φαίνεται κυρίως κατά την κάμψη του κορμού προς τα εμπρός (δοκιμασία επίκυψης - bending test), οπότε προς το μέρος του κυρτού της ΣΣ στη μεν θωρακική μοίρα προβάλλουν χαρακτηριστικά προς τα πίσω οι πλευρές (πλευρικός ύβος), ενώ στην οσφυϊκή το σύστοιχο ημιμόριο της οσφύος. Η μεγαλύτερη αυτή προβολή οφείλεται στη στροφή των σπονδύλων Υπάρχουν σήμερα διάφοροι τρόποι για διαπίστωση της ύπαρξης σκολίωσης χωρίς ακτινοβολία, όπως π.χ. η τοπογραφία Moire και τα διάφορα σκολιόμετρα. Οι κινήσεις της ΣΣ κατά κανόνα δεν είναι περιορισμένες και δεν προκαλούν πόνο. Μόνο σε μεγάλου βαθμού (πάνω από 30°) σκολιώσεις μπορεί να διαπιστωθεί περιορισμός των κινήσεων. Σε καλά αντισταθμιζόμενες μέτριες και μεγάλες σκολιώσεις υπάρχει δυσαναλογία στο ύψος μεταξύ του κορμού και των σκελών. Η κλινική εξέταση σε μια σκολίωση συμπληρώνεται πάντα με μέτρηση του μήκους των σκελών για ανισοσκελία και αναζήτηση σημείων γενικευμένης νόσου, όπως π.χ. καφεοειδείς κηλίδες για νευροϊνωμάτωση, τοπική υπερτρίχωση για μυελοδυσπλασία, μυϊκές παραλύσεις για πολιομυελίτιδα κ.ά.[16], [17]
Πρόγνωση - Εξέλιξη της Ιδιοπαθούς Σκολίωσης[Επεξεργασία | επεξεργασία κώδικα]
Εξέλιξη της ιδιοπαθούς σκολίωσης: Πρόγνωση ως προς την εξέλιξη της σκολίωσης δεν είναι δυνατό να γίνει. Γεγονός είναι ότι η σκολίωση εξελίσσεται σ' όλη τη διάρκεια της σκελετι¬κής αύξησης, δηλαδή μέχρι τα 16 περίπου χρόνια στα κορίτσια και 18 στα αγόρια. Ειδικά στα κορίτσια όσο νωρίτερα αρχίζει η περίοδος, τόσο νωρίτερα ωριμάζει ο σκελετός και επομένως σταματά η επιδείνωση της σκολίωσης. Από έρευνες που έγιναν φάνηκε ότι σκολιώσεις που εκδηλώθηκαν στα κορίτσια πριν από την έναρξη της περιόδου, στο 50% των περιπτώσεων θα χειροτερεύσουν κατά 10° και πλέον, ενώ μετά την έναρξη της περιόδου μόνο το 10% θα επιδεινωθεί κα¬τά 10 ή περισσότερες μοίρες. Η παραμόρφωση δεν αυξάνεται με σταθερό ρυθμό σε συνάρτηση με την ηλικία. Υπάρχουν περίοδοι που αυξάνεται και άλλες που μένει αμετάβλητη. Συνήθως χειροτερεύει κατά την περίοδο της έντονης αύξησης του σκελετού. 'Οσο χαμηλότερα είναι το πρωτοπαθές κύρτωμα, τόσο καλύτερη είναι η εξέλιξη. 'Ετσι η οσφυϊκή σκολίωση έχει γενικά καλύτερη πρόγνωση από τη θωρακική. Η σύγκλειση των επιφύσεων των λαγονίων, οι οποίες προχωρούν από την πρόσθια άνω λαγόνια άκανθα προς την οπίσθια, καθορίζει κατά κανόνα την ωρίμανση του σκελετού και το σταμάτημα της εξέλιξης της σκολίωσης (γραμμή Risser). Μετά την ωρίμανση του σκελετού είναι δυνατή η επιδείνωση κατά 2-3 μοίρες μεγάλων σχετικά σκολιώσεων στις γυναίκες κατά την περίοδο της εγκυμοσύνης. Το τελευταίο δεν έχει σαφώς τεκμηριωθεί. Τα τελευταία χρόνια οι απόψεις για την εξέλιξη της ΣΣ έχουν μεταβληθεί σημαντικά. Υπάρχουν ενδείξεις ότι η ωρίμανση της ΣΣ στα αγόρια εξακολουθεί και μετά την ηλικία των 18 για 2-3 χρόνια και επομένως είναι δυνατή επιδείνωση και κατά την περίοδο αυτή. 'Εχει επίσης αποδειχθεί ότι θωρακικές σκολιώσεις, με μεγάλη γωνία που περνάει τις 50° επιδεινώνονται και κατά την ενήλικο ζωή 1/2-1 μοίρα το χρόνο. Συμπερασματικά μπορεί να λεχθεί ότι οι πλέον σημαντικοί προγνωστικοί παράγοντες αναφορικά με την εξέλιξη της σκολίωσης είναι : 1 . Η ηλικία έναρξης : όσο μικρότερη τόσο χειρότερη πρόγνωση (εξαιρείται η ομάδα των αυτοϊωμένων (resolνing) σκολιώσεων της βρεφικής ηλικίας). 2. Το φύλο (χειρότερη στα κορίτσια). 3. Η ηλικία εμφάνισης εμμήνου ρύσεως : χειρότερη όταν καθυστερεί. 4. Σκελετική ηλικία που καθορίζεται από την εμφάνιση και συνοστέωση της επίφυσης του λαγονίου (γραμμή Risser). 5.Το είδος της καμπύλης: αριστ. θωρακικές, κοντές καμπύλες και διπλές πρωτοπαθείς καμπύλες: βαρύτερη πρόγνωση. 6. Η ανατομική θέση της καμπύλης : οσφυϊκή σκολίωση, καλύτερη πρόγνωση. 7. Ελάττωση της φυσιολογικής θωρακικής κύφωσης : χειρότερη πρόγνωση . 8. Γωνία σκολίωσης μεγαλύτερη των 50° : χειρότερη πρόγνωση. Οι σκολιωτικοί άρρωστοι παρακολουθούνται υποχρεωτικά κάθε τρεις μήνες, αλλά και συχνότερα σε περιόδους ταχείας αύξησης του σκελετού. Γενικά η σκολίωση εκτός από την σπονδυλαρθρίτιδα, στην οποία οδηγεί σε μεγάλη ηλικία, είναι και πρόβλημα αισθητικής, διότι το μεγαλύτερο ποσοστό των αρρώστων παραπονείται για την παραμόρφωση του σώματος. Για γωνίες πάνω από 70° είναι επιπλέον και πρόβλημα καρδιοαναπνευστικό, ενώ για γωνίες μεγαλύτερες από 80° υπάρχει κίνδυνος νευρολογικc'αν προβλημάτων, αλλά και ορίου επιβίωσης.[18], [19]
Λήψη μέτρων[Επεξεργασία | επεξεργασία κώδικα]
Η διαδικασία λήψης μέτρων παλαιότερα γινόταν με την λήψη γύψινου προπλάσματος (εκμαγείο) στην περιοχή του κορμού. Πλέον με την εξέλιξη της τεχνολογίας, τις περισσότερες φορές γίνεται με laser scanner, διαδικασία ανώδυνη και 100% ακριβής και αποτελεσματική.
Αντιμετώπιση - Θεραπεία της Σκολίωσης[Επεξεργασία | επεξεργασία κώδικα]
Η αντιμετώπιση της ιδιοπαθούς σκολίωσης είναι δύσκολη. Χρειάζεται πείρα, ειδικές γνώσεις γύρω από την πάθηση και συνεκτίμηση πολλών παραγόντων, όπως είναι η γωνία του πρωτοπαθούς κυρτώματος, η εντόπισή του, η ηλικία του ασθενούς, το φύλο κλπ. 'Οσο νωρίτερα αρχίζει η θεραπεία, τόσο καλύτερο είναι το αποτέλεσμα. Γι' αυτό η έγκαιρη διάγνωση που γίνεται σήμερα με εξέταση όλων των παιδιών ηλικίας 10-13 ετών, τουλάχιστο μια φορά το χρόνο στα σχολεία (School screening) έχει αποφασιστική σημασία. Η θεραπεία της σκολίωσης είναι γενικά συντηρητική και χειρουργική. [20], [21]
Σύμφωνα με την Scoliosis Research Society Αρχειοθετήθηκε 2018-04-12 στο Wayback Machine. (SRS) οι ενδείξεις θεραπείας της σκολίωσης είναι οι εξής:
- Ειδικές Φυσικοθεραπευτικές Ασκήσεις για την Σκολίωση (PSSE) : Γωνία Cobb < 25 μοίρες
- Κηδεμόνας : Γωνία Cobb 25-40 μοίρες
- Χειρουργείο: Γωνία Cobb > 40 μοίρες
Αυτό βέβαια δεν σημαίνει πως όλες οι σκολιώσεις άνω των 40 μοιρών πρέπει να χειρουργηθούν, καθώς η ίδια η SRS προτείνει την χειρουργική αντιμετώπιση ως την έσχατη επιλογή αν αποτύχει μια σωστή συντηρητική αντιμετώπιση.
Συντηρητική θεραπεία εφαρμόζεται, όταν η γωνία σκολίωσης είναι κάτω από 50°, ενώ χειρουργική πάνω από 40° ή 50°. Ειδικότερα : 1. 'Οταν η γωνία της σκολίωσης είναι μικρότερη από 20°, η αντιμετώπιση περιορίζεται σε κινησιοθεραπεία και παρακολούθηση κάθε τρεις μήνες. Οι ασκήσεις δεν αναστέλλουν την εξέλιξη μιας σκολίωσης. Η σταθεροποίηση περιπτώσεων που στο παρελθόν αποδόθηκε στις ασκήσεις, ξέρουμε σήμερα ότι οφείλεται στη φύση της πάθησης, που σε σημαντικό ποσοστό σταματά για άγνωστους λόγους να εξελίσσεται. Παρόλα αυτά οι ασκήσεις είναι σωστό να γίνονται, ακόμη και όταν το παιδί φοράει κηδεμόνα[22], διότι βελτιώνουν την κινητικότητα της ΣΣ και βοηθούν στην καλύτερη ανάπτυξη του μυϊκού συστήματος. 2. Για σκολιώσεις με γωνία 20°-50°, εφαρμόζονται ειδικοί κηδεμόνες, οι οποίοι ασκούν πλαγιο - πλάγιες και αντιστροφικές διορθωτικές πιέσεις πάνω στη ΣΣ και στηρίζονται στην αρχή της διόρθωσης κυρτής ράβδου με την εφαρμογή πιέσεων σε 3 σημεία . Προκειμένου για θωρακικές ή υψηλές θωρακοοσφυϊκές σκολιώσεις (με κορυφαίο σπόνδυλο πάνω από τον Θ8 ή Θ6) εφαρμοζόταν ο νάρθηκας Milwaukee με τα πρόσθετα μαξιλαράκια πίεσης (lateral pads), με τα οποία ασκούνταν οι διορθωτικές δυνάμεις. Με το κηδεμόνα αυτό ασκείται συγχρόνως σε μικρό βαθμό και έλξη. Ο νάρθηκας αυτός δεν γινόταν ευχάριστα αποδεκτός από τα παιδιά και τώρα πάρα πολύ σπάνια χρησιμοποιείται και έχει σχεδόν πλήρως αντικατασταθεί από άλλους κηδεμόνες, όπως Crass Cheneau, Boston, Rigo κλπ. Κηδεμόνες, που τροποποιούνται έτσι ώστε να δρουν και σε ψηλότερες θωρακικές σκόλιωτικές καμπύλες. Πρακτικά στην συντριπτική πλειοψηφία των σκολιώσεων και οπωσδήποτε στις χαμηλές θωρακικές, θωρακοοσφυϊκές και οσφυϊκές χρησιμοποιείται ο κηδεμόνας τύπου Crass Cheneau που στηρίζεται κι' αυτός στην αρχή εφαρμογής πίεσης σε τρία σημεία. Κατασκευάζεται από ειδικό θερμοπλαστικό υλικό, αφού προηγηθεί λήψη εκμαγείου. Ο κηδεμόνας αυτός τοποθετείται κάτω απ' τα ρούχα, δεν δημιουργεί σοβαρά προβλήματα και γίνεται πολύ καλά αποδεκτός απ' την πλειοψηφία των παιδιών. Τα σκολιωτικά παιδιά φοράνε τον κηδεμόνα εως 16 ώρες το 24ωρο και το βγάζουν μόνο για λίγες ώρες μέχρι τη σκελετική ωρίμανση. Πρέπει να ασκούνται σε ειδικά προγράμματα ασκήσεων, όπως η μέθοδος Schroth και S.E.A.S. Επιπλέον επιτρέπει την καλύτερη ανάπτυξη του θώρακα και γενικά του σώματος κατά τη διάρκεια του μακρού χρονικού διαστήματος των 2-3 χρόνων που είναι απαραίτητη η εφαρμογή του.
Χειρουργική θεραπεία εφαρμόζεται μόνο όταν η γωνία σκολίωσης είναι μεγαλύτερη από 40° ή 50° και ιδιαίτερα αν η Σ.Σ. είναι δύσκαμπτη ή η σκολίωση εξελίσσεται με ταχύ ρυθμό. Πολύ σημαντικό ρόλο στην απόφαση για εγχείρηση παίζει και η ηλικία του παιδιού με γωνία σκολίωσης 40° ή 50°. Αν το παιδί είναι ηλικίας 11 ή 12 ή 13 ετών, η ένδειξη για εγχείρηση είναι ισχυρότερη. Η χειρουργική θεραπεία συνίσταται σε διόρθωση της γωνίας της σκολίωσης και σπονδυλοδεσία. Από τις διάφορες μεθόδους που χρησιμοποιούνται η εγχείρη-ση Harrington με τη χρήση των διορθωτικών μεταλλικών ράβδων και των ειδικών συγκρατητικών αγκίστρων ήταν η πρώτη που έτυχε γενικής αποδοχής. Η χρήση υποπετάλιων συρμάτων σε κάθε σπόνδυλο χωριστά που συγκρατούνται με ράβδους (μέθοδος Luque) ή πλαίσια (μέθοδος Harschill) αποτέλεσε ένα μεγάλο βήμα προόδου στη χειρουργική της σκολίωσης μετά τις ράβδους Har¬rington. Η μέθοδος Harrington-Luque που συνδυάζει τις διατατικές με τις εγκάρσιες διορθωτικές δυνάμεις αποτελεί περαιτέρω βελτίωση της μεθόδου. Κατά τη μέθοδο Luque τοποθετούνται στις δύο πλευρές των ακανθωδών αποφύσεων δύο ισχυρές μεταλλικές ράβδοι προς τις οποίες συνδέονται και συγκρατούνται σταθερά με σύρμα κάθε πέταλο χωριστά των σπονδύλων του κυρτώματος. Με τον τρόπο αυτό επιτυγχάνεται όχι μόνο ελάττωση της γωνίας του κυρτώματος, αλλά και της στροφής των σπονδύλων. Συγχρόνως γίνεται οπίσθια σπονδυλοδεσία (αρθρόδεση όλων των οπίσθιων αρθρώσεων) με εφαρμογή λαγονίων μοσχευμάτων ή μοσχευμάτων από τράπεζα οστών. Πλέον πρόσφατα η εισαγωγή της μεθόδου των Cotrel-Dubousset (CD) που περιλαμβάνει ένα σύστημα με άγκιστρα σε πολλαπλά επίπεδα (multisegmental hook system) το οποίο σταθεροποιεί τη ΣΣ σε πολλά σημεία και επιτρέπει τόσο διάταση του κοίλου της σκολίωσης όσο και συμπίεση του κυρτού, αποτέλεσε αναμφισβήτητα σταθμό στην εγχείρηση της σκολίωσης. Τα πλεονεκτήματα της μεθόδου αυτής πέρα από τη διόρθωση της γωνίας της σκολίωσης είναι η βελτίωση της στροφής των σπονδύλων και επομένως του θωρακικού ήβου, η βελτίωση της ελαττωμένης θωρακικής κύφωσης, η διατήρηση της οσφυϊκής λόρδωσης, και ιδιαίτερα το γεγονός ότι δε χρειάζεται μετεγχειρητική ακινητοποίηση. Παραλλαγές ή τροποποιήσεις της μεθόδου CD, όπως η TSRH (Texas Scottish Rite Ηο-spital), V.S.P. Moss κλπ. χρησιμοποιούνται επίσης τα τελευταία χρόνια. Η μέθοδος σταθεροποίησης με διαυχενικές βίδες (transpendicular) έχει το πλεονέκτημα να αυξάνει τη σταθερότητα της οστεοσύνθεσης και διορθώνει καλύτερα την πλάγια γωνίωση της ΣΣ όπως και τη στροφή των σπονδύλων, αλλά προπαντός ελαττώνει το μήκος της ΣΣ που χρειάζεται σπονδυλοδεσία. Εκτός από τις οπίσθιες υπάρχουν και πρόσθιες σπονδυλοδεσίες, όπως η τεχνική Zielke, που χρησιμοποιείται μόνη της ή σε συνδυασμό με οπίσθια σε βαριές περιπτώσεις σκολίωσης με γωνίες 90° ή 100° ή και μεγαλύτερες. Γενικά η διόρθωση της γωνίας σκολίωσης με την εγχείρηση δεν πρέπει να υπερβαίνει το 40-50%. Σε παιδιά κάτω από την ηλικία των 10 ετών που χρειάζονται εγχείρηση (σκολίωση πάνω από 40°), εφαρμόζεται νάρθηκος Crass Cheneau, Boston ή Milwaukee με σκοπό τη συγκράτηση της σκολίωσης αν είναι δυνατό στη γωνία αυτή μέχρις ότου φθάσουν στην ηλικία των 11-¬13 ετών, οπότε και χειρουργούνται. Στις εγχειρήσεις αυτές (κορίτσια κάτω των 11 και αγόρια κάτω των 13 χρόνων) με γωνία σκολίωσης άνω των 40° ή 50° και με προσδοκώμενη μακρά περίοδο ανάπτυξης είναι ανάγκη σε μερικές περιπτώσεις με βάση την εκτίμηση του χειρουργού να γίνει συνδυασμός πρόσθιας και οπίσθιας σπονδυλοδεσίας. Οπίσθια σπονδυλοδεσία μόνο μπορεί να οδηγήσει σε συνέχιση της ανάπτυξης του αντίστοιχου προς την σπονδυλοδεσία πρόσθιου τμήματος της ΣΣ, με αποτέλεσμα την παραμόρφωση της ΣΣ (crankshaft phenome-nοn). Γενικά με τις νέες τεχνικές έχει μειωθεί η νοσηρότητα και έχει βελτιωθεί η ποιότητα ζωής των αρρώστων, αυξήθηκε όμως ο κίνδυνος διεγχειρητικών επιπλοκών από το νωτιαίο μυελό και τα νεύρα. Οι εγχειρήσεις της σκολίωσης της ΣΣ αποτελούν μεγάλες εγχειρήσεις και χρειάζονται σωστή εκτίμηση του αρρώστου, ακριβή προγραμματισμό της εγχείρησης, κατάλληλη υποδομή στο χειρουργείο και μεγάλη εμπειρία εκ μέρους του χειρουργού, αλλά και του αναισθησιολόγου.-[23], [24]
Παραπομπές[Επεξεργασία | επεξεργασία κώδικα]
- ↑ Παναγιώτης Συμεωνίδης: Επίτομη Ορθοπεδική, εκδόσεις University Studio Press, Θεσσαλονίκη 1993
- ↑ Graham Appley και Louis Solomon: System of Orthopaedics and Fractures, London, New York, 1993
- ↑ Ιπποκράτης: Περί άρθρων. Εκδόσεις Κάκτος, 1986
- ↑ «Επώνυμες Σχολικές Τσάντες: Αξίζουν ή είναι σπατάλη; (2020 – ενημερωμένο)». Τετράγωνο Blog. Ανακτήθηκε στις 9 Ιουλίου 2020.
- ↑ Παναγιώτης Συμεωνίδης: Επίτομη Ορθοπεδική, εκδόσεις University Studio Press, Θεσσαλονίκη 1993
- ↑ Παναγιώτης Συμεωνίδης: Επίτομη Ορθοπεδική, εκδόσεις University Studio Press, Θεσσαλονίκη 1993
- ↑ Graham Appley και Louis Solomon: System of Orthopaedics and Fractures, London, New York, 1993
- ↑ Παναγιώτης Συμεωνίδης: Επίτομη Ορθοπεδική, εκδόσεις University Studio Press, Θεσσαλονίκη 1993
- ↑ Παναγιώτης Συμεωνίδης: Επίτομη Ορθοπεδική, εκδόσεις University Studio Press, Θεσσαλονίκη 1993
- ↑ Graham Appley και Louis Solomon: System of Orthopaedics and Fractures, London, New York, 1993
- ↑ Παναγιώτης Συμεωνίδης: Επίτομη Ορθοπεδική, εκδόσεις University Studio Press, Θεσσαλονίκη 1993
- ↑ Παναγιώτης Συμεωνίδης: Επίτομη Ορθοπεδική, εκδόσεις University Studio Press, Θεσσαλονίκη 1993
- ↑ Graham Appley και Louis Solomon: System of Orthopaedics and Fractures, London, New York, 1993
- ↑ Παναγιώτης Συμεωνίδης: Επίτομη Ορθοπεδική, εκδόσεις University Studio Press, Θεσσαλονίκη 1993
- ↑ Graham Appley και Louis Solomon: System of Orthopaedics and Fractures, London, New York, 1993
- ↑ Παναγιώτης Συμεωνίδης: Επίτομη Ορθοπεδική, εκδόσεις University Studio Press, Θεσσαλονίκη 1993
- ↑ Graham Appley και Louis Solomon: System of Orthopaedics and Fractures, London, New York, 1993
- ↑ Παναγιώτης Συμεωνίδης: Επίτομη Ορθοπεδική, εκδόσεις University Studio Press, Θεσσαλονίκη 1993
- ↑ Graham Appley και Louis Solomon: System of Orthopaedics and Fractures, London, New York, 1993
- ↑ Παναγιώτης Συμεωνίδης: Επίτομη Ορθοπεδική, εκδόσεις University Studio Press, Θεσσαλονίκη 1993
- ↑ Graham Appley και Louis Solomon: System of Orthopaedics and Fractures, London, New York, 1993
- ↑ «Κηδεμόνας σκολίωσης – Πόσο αποτελεσματικός είναι τελικά;». VESALIUS. 16 Οκτωβρίου 2023.
- ↑ Παναγιώτης Συμεωνίδης: Επίτομη Ορθοπεδική, εκδόσεις University Studio Press, Θεσσαλονίκη 1993
- ↑ Graham Appley και Louis Solomon: System of Orthopaedics and Fractures, London, New York, 1993
Πηγές[Επεξεργασία | επεξεργασία κώδικα]
- "Scoliosis and other spinal deformities" John Moe , Robert Winter, David Bradford and John Lonstein,
- "Clinical Biomechanics of the Spine" Augustus White III and Manohar Panjabi,
- Cotrel Y, Morel G, Rey JC: "La scoliose idiopathique",
- Ι. Βαλαβάνης "Παραμορφώσεις της Σπονδυλικής Στήλης η Συντηρητική Θεραπεία",
- "Combined idiopathic Kyphosis and scoliosis. An analysis of the lateral spinal curvatures associated with Scheuermann’s disease” Deacon P, Berkin CR, Dickson RA.
- Αντρέας Χρ. Κούσπαρος,Αντρούλα Χ. Νικολάου,Αντρούλα Α. Ανθούλη Ανθρωπολογία Γ' Γυμνασίου

