Ουρολοίμωξη
| Ουρολοίμωξη | |
|---|---|
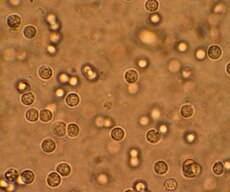 Πολλαπλά λευκοκύτταρα ορατά στα ούρα ατόμου με ουρολοίμωξη μετά από μικροσκοπική εξέταση | |
| Ειδικότητα | Ουρολογία |
| Συμπτώματα | Αιματουρία[1], πυρετός[1], δυσουρία[1], κοιλιακό άλγος[1] και συχνοουρία[1] |
| Ταξινόμηση | |
| ICD-10 | N39.0 |
| ICD-9 | 599.0 |
| DiseasesDB | 13657 |
| MedlinePlus | 000521 |
| eMedicine | emerg/625 emerg/626 |
| MeSH | D014552 |
Μια λοίμωξη του ουροποιητικού συστήματος (ουρολοίμωξη) αποτελεί βακτηριακή λοίμωξη, η οποία επηρεάζει μέρος του ουροποιητικού συστήματος.[2] Όταν επηρεάζει το κατώτερο ουροποιητικό είναι ευρύτερα γνωστή ως απλή κυστίτιδα (μόλυνση της ουροδόχου κύστης) και όταν επηρεάζει το ανώτερο ουροποιητικό είναι γνωστή ως πυελονεφρίτιδα (λοίμωξη των νεφρών).[3]
Τα συμπτώματα μιας λοίμωξης στο κατώτερο ουροποιητικό περιλαμβάνουν επώδυνη ούρηση και είτε συχνοουρία ή αίσθημα ούρησης (ή και τα δύο)[2], ενώ αυτά της πυελονεφρίτιδας πέραν από τα συμπτώματα μιας λοίμωξης του κατώτερου ουροποιητικού περιλαμβάνουν πυρετό και πόνο στα πλευρά[3]. Στους ηλικιωμένους και τους πολύ νέους, τα συμπτώματα μπορεί να είναι αόριστα ή ασαφή.[2][4] Και για τους δύο τύπους λοίμωξης, κύρια γενεσιουργός αιτία είναι το βακτήριο Escherichia coli, ωστόσο άλλα βακτήρια, ιοί ή μύκητες μπορεί να προκαλέσουν επίσης ουρολοιμώξεις, αλλά σπανιότερα.[5]
Οι ουρολοιμώξεις προκύπτουν συχνότερα στις γυναίκες απ’ ό,τι στους άνδρες, με τις μισές γυναίκες να έχουν πάθει ή να πρόκειται να πάθουν τουλάχιστον μία ουρολοίμωξη κάποια στιγμή στη ζωή τους. Η επιστροφή της ουρολοίμωξης είναι συχνό φαινόμενο. Στους παράγοντες κινδύνου περιλαμβάνονται η ανατομία του γυναικείου σώματος, η σεξουαλική επαφή και το οικογενειακό ιστορικό. Η πυελονεφρίτιδα, αν προκύψει, συνήθως έπεται μιας μόλυνσης της ουροδόχου κύστης, αλλά μπορεί να είναι και το αποτέλεσμα μόλυνσης στο αίμα. Η διάγνωση σε νεαρές υγιείς γυναίκες μπορεί να βασιστεί εξολοκλήρου στη συμπτωματολογία. Στις περιπτώσεις με ασαφή συμπτώματα, η διάγνωση μπορεί να είναι δύσκολη καθώς η παρουσία βακτηρίων δεν μαρτυρεί απαραίτητα την ύπαρξη λοίμωξης. Σε περίπλοκες περιπτώσεις ή αν η θεραπευτική αγωγή αποτύχει, ίσως να είναι χρήσιμη μια καλλιέργεια ούρων. Στις περιπτώσεις συχνών λοιμώξεων, ενδείκνυται η χορήγηση χαμηλής δόσης αντιβιοτικών ως προληπτικό μέτρο.
Σε μη περίπλοκες περιπτώσεις, οι λοιμώξεις του ουροποιητικού μπορούν εύκολα να θεραπευτούν με σύντομη αντιβιοτική αγωγή, παρόλο που η ανθεκτικότητα στα αντιβιοτικά που χρησιμοποιούνται για τη θεραπεία αυτής της πάθησης συνεχώς αυξάνεται. Σε σύνθετες περιπτώσεις, απαιτείται μεγαλύτερης διάρκειας αγωγή ή χορήγηση αντιβιοτικών ενδοφλέβια, ενώ σε περίπτωση που τα συμπτώματα δεν αρχίσουν να υποχωρούν σε δύο με τρεις μέρες, χρειάζεται περαιτέρω διαγνωστικός έλεγχος. Στις γυναίκες, οι ουρολοιμώξεις αποτελούν την πιο συχνή μορφή βακτηριακής λοίμωξης με ποσοστό 10% να αναπτύσσουν ουρολοίμωξη κάθε χρόνο.[6][7]
Ενδείξεις και συμπτώματα
[Επεξεργασία | επεξεργασία κώδικα]
Μια λοίμωξη του κατώτερου ουροποιητικού αναφέρεται επίσης και ως λοίμωξη της ουροδόχου κύστης. Τα συχνότερα συμπτώματα είναι αίσθημα καύσου κατά την ούρηση και συχνοουρία (ή αίσθημα ούρησης) στην απουσία κολπικών εκκριμάτων και σημαντικού πόνου.[7] Αυτά τα συμπτώματα μπορεί να είναι από ελαφριά μέχρι πολύ έντονα[3] και στις υγιείς γυναίκες διαρκούν κατά μέσο όρο έξι μέρες .[8]Ενδεχομένως να παρουσιαστεί επίσης κάποιος πόνος πάνω από το εφηβικό οστό ή στο κάτω πλάτη.[3] Τα άτομα που πάσχουν από λοίμωξη του ανώτερου ουροποιητικού συστήματος ή πυελονεφρίτιδα, ενδεχομένως να εκδηλώσουν πόνο στα πλευρά, πυρετό, ή ναυτία και εμετό πέραν από τα τυπικά συμπτώματα μιας λοίμωξης του κατώτερου ουροποιητικού.[3] Σπάνια, μπορεί να παρουσιαστεί αίμα στα ούρα[6] ή εμφανής πυουρία (πύον στα ούρα).[9]
Στα παιδιά
[Επεξεργασία | επεξεργασία κώδικα]Στα μικρά παιδιά, το μοναδικό σύμπτωμα μια λοίμωξης του ουροποιητικού συστήματος (UTI) μπορεί να είναι ο πυρετός.[10] Λόγω της έλλειψης εμφανών συμπτωμάτων, όταν κοριτσάκια κάτω των δύο ετών ή αγοράκια κάτω του ενός έτους χωρίς περιτομή παρουσιάσουν πυρετό, πολλές ιατρικές οργανώσεις συνιστούν την καλλιέργεια ούρων.[10] Τα βρέφη μπορεί να τρώνε ελάχιστα, να κάνουν εμετό, να κοιμούνται περισσότερο ή να παρουσιάσουν σημάδια ίκτερου.[10] Σε μεγαλύτερης ηλικίας παιδιά, μπορεί να εμφανιστεί ακράτεια ούρων (απώλεια του ελέγχου της ουροδόχου κύστης).[10]
Στους ηλικιωμένους
[Επεξεργασία | επεξεργασία κώδικα]Τα συμπτώματα μιας μόλυνσης του ουροποιητικού συστήματος συχνά δεν είναι εμφανή όταν πρόκειται για άτομα της τρίτης ηλικίας.[4] Η ακράτεια, καθώς και η μεταβολή της νοητικής κατάστασης, ή και η κόπωση αποτελούν τα μοναδικά συμπτώματα και εκδηλώνονται αμυδρά.[3] Σε ορισμένες περιπτώσεις, η σήψη, μια μόλυνση του αίματος, είναι το πρώτο σύμπτωμα που παρουσιάζεται.[6] Η διάγνωση μπορεί να καταστεί ακόμη δυσκολότερη λόγω του γεγονότος ότι πολλοί ηλικιωμένοι πάσχουν ήδη από ακράτεια ή άνοια.[4]
Αίτια
[Επεξεργασία | επεξεργασία κώδικα]Το βακτήριο Escherichia coli (Εσερίχια κόλι / E. coli) είναι η αιτία για το 80–85% των ουρολοιμώξεων, με τον σαπροφυτικό σταφυλόκοκκο σταφυλόκοκκος ο σαπροφυτικός να αποτελεί την αιτία για το 5–10% των περιπτώσεων.[7] Σπανιότερα, οι ουρολοιμώξεις είναι ιογενείς ή μυκητογενείς λοιμώξεις.[11] Άλλα βακτήρια που προκαλούν ουρολοίμωξη είναι μεταξύ άλλων: η κλεψιέλα, ο πρωτέας, η ψευδομονάδα, και ο εντερόκοκκος.[6][12][13] Αυτά τα αίτια δεν είναι συχνά και συνδέονται συνήθως με ανωμαλίες του ουροποιητικού συστήματος ή καθετηριασμό ουροδόχου κύστης.[6] Ουρολοιμώξεις που οφείλονται στον χρυσίζοντα σταφυλόκοκκο προκύπτουν συνήθως ως αποτέλεσμα λοιμώξεων του αίματος.[3]
Σεξουαλική δραστηριότητα
[Επεξεργασία | επεξεργασία κώδικα]Σε νεαρές σεξουαλικά ενεργές γυναίκες, η σεξουαλική δραστηριότητα είναι η αιτία για το 75–90% των λοιμώξεων της ουροδόχου κύστης, με τον κίνδυνο μόλυνσης να συνδέεται με τη συχνότητα των σεξουαλικών επαφών.[7] Ο όρος «κυστίτιδα του μέλιτος» έχει χρησιμοποιηθεί για την περιγραφή του φαινομένου των συχνών ουρολοιμώξεων κατά τα πρώτα χρόνια του έγγαμου βίου. Σε γυναίκες που βρίσκονται στην μετεμμηνόπαυση, η σεξουαλική δραστηριότητα δεν επηρεάζει τον κίνδυνο ανάπτυξης ουρολοίμωξης. Η χρήση σπερματοκτόνων, ανεξάρτητα από τη συχνότητα των σεξουαλικών επαφών, αυξάνει τον κίνδυνο ουρολοίμωξης. [7]
Οι γυναίκες είναι πιο ευάλωτες και επιρρεπείς σε ουρολοιμώξεις απ’ ό, τι οι άνδρες, καθώς στις γυναίκες η ουρήθρα είναι πολύ κοντύτερη και πολύ πιο κοντά στον πρωκτό.[14] Καθώς τα επίπεδα οιστρογόνων μιας γυναίκας μειώνονται με την εμμηνόπαυση, οι πιθανότητες εμφάνισης ουρολοιμώξεων αυξάνεται λόγω της απώλειας προστατευτικής κολπικής χλωρίδας.[14]
Καθετήρες ούρων
[Επεξεργασία | επεξεργασία κώδικα]Ο καθετηριασμός ούρων αυξάνει τον κίνδυνο λοίμωξης του ουροποιητικού συστήματος. Ο κίνδυνος βακτηριουρίας (βακτήρια στα ούρα) κυμαίνεται σε ποσοστό τρία με έξι τοις εκατό καθημερινά και η προφυλακτική χρήση αντιβιοτικών δεν είναι αποτελεσματική στη μείωση των συμπτωματικών λοιμώξεων.[14] Ο κίνδυνος μιας συσχετιζόμενης λοίμωξης μπορεί να μειωθεί με την εφαρμογή καθετηριασμού μόνο όταν είναι αναγκαίο, χρησιμοποιώντας ασηπτική τεχνική για να εισάγεται ο καθετήρας και για να διατηρείται ανοιχτός.[15][16][17]
Άλλα
[Επεξεργασία | επεξεργασία κώδικα]Μια προδιάθεση για λοιμώξεις της ουροδόχου κύστης μπορεί να είναι οικογενειακή.[7] Άλλοι παράγοντες κινδύνου είναι μεταξύ άλλων ο διαβήτης,[7], το αν έχει κάποιος υποβληθεί σε περιτομή[εκκρεμεί παραπομπή], και το κατά πόσο υπάρχει υπερτροφικός προστάτης.[3] Οι πιθανοί παράγοντες περιπλοκών δεν είναι ξεκάθαροι και περιλαμβάνουν διάφορες ανατομικές, λειτουργικές ή μεταβολικές ανωμαλίες. Μια περίπλοκη περίπτωση ουρολοίμωξης είναι πολύ δυσκολότερο να θεραπευτεί και συνήθως απαιτεί πιο δυναμική εξέταση, περίθαλψη και παρακολούθηση.[18] Στα παιδιά οι ουρολοιμώξεις (ΛΟΣ) συνδέονται με κυστεοουρητηρική παλινδρόμηση (μια ανώμαλη κίνηση των ούρων από την κύστη στους ουρητήρες ή τα νεφρά) και δυσκοιλιότητα.[10]
Άτομα με τραύμα στην σπονδυλική στήλη αντιμετωπίζουν αυξημένο κίνδυνο λοίμωξης του ουροποιητικού συστήματος εν μέρει λόγω της χρόνιας χρήσης καθετήρα, και εν μέρει λόγω δυσλειτουργίας στην κένωση.[19] Πρόκειται για την πιο συχνή αιτία λοίμωξης στη συγκεκριμένη πληθυσμιακή ομάδα, καθώς και την πιο συχνή αιτία νοσοκομειακής περίθαλψης.[19]Επιπλέον, η κατανάλωση χυμού κράνας ή συμπληρωμάτων διατροφής με κράνα δεν φαίνεται να είναι αποτελεσματική στην πρόληψη και τη θεραπεία της ουρολοίμωξης σ’ αυτήν την ομάδα.[20]
Παθογένεια
[Επεξεργασία | επεξεργασία κώδικα]Τα βακτήρια που προκαλούν λοιμώξεις του ουροποιητικού συστήματος κατά κανόνα εισέρχονται στην ουροδόχο κύστη μέσω της ουρήθρας. Ωστόσο, λοίμωξη μπορεί να προκύψει μέσω του αίματος ή της λέμφου. Πιστεύεται ότι τα βακτήρια συνήθως μεταφέρονται στην ουρήθρα από το έντερο, με τις γυναίκες να βρίσκονται σε μεγαλύτερο κίνδυνο λόγω της ανατομίας τους. Μετά την είσοδό τους στην ουροδόχο κύστη, τα βακτήρια «E. Coli» κολλούν στα τοιχώματα της κύστης σχηματίζοντας μια βιοταινία που αντιστέκεται στην ανοσοποιητική αντίδραση του οργανισμού.[6]
Πρόληψη
[Επεξεργασία | επεξεργασία κώδικα]Δεν έχει ακόμη επιβεβαιωθεί ότι επηρεάζουν τη συχνότητα των ΛΟΣ παράγοντες όπως: η χρήση αντισυλληπτικών χαπιών ή προφυλακτικών, η ούρηση αμέσως μετά τη σεξουαλική επαφή, το είδος εσωρούχων που χρησιμοποιείται, οι μέθοδοι προσωπικής υγιεινής που εφαρμόζονται μετά την ούρηση ή την αφόδευση, ή κατά πόσο ένα άτομο κατά κανόνα λούζεται στο ντους ή στη μπανιέρα.[7] Παρομοίως, δεν υπάρχουν τεκμήρια σχετικά με την πιθανή επίδραση της τεχνητής κατακράτησης ούρων (κράτημα), της χρήσης ταμπόν, και του κλύσματος.[14]
Όσοι παρουσιάζουν συχνές λοιμώξεις του ουροποιητικού και χρησιμοποιούν σπερματοκτόνα ή διάφραγμα ως μέθοδο αντισύλληψης, συμβουλεύονται να χρησιμοποιούν εναλλακτικές μεθόδους.[6] Η κράνα (χυμός ή κάψουλες) μπορεί να μειώσει τις συχνές λοιμώξεις,[21][22] αλλά τίθεται θέμα μακροπρόθεσμης ανεκτικότητας[21] ενώ σε περισσότερες από το 30% των περιπτώσεων προκύπτουν γαστρεντερικές διαταραχές. [23] Η χρήση δύο φορές τη μέρα μπορεί να έχει καλύτερα αποτελέσματα απ’ ό, τι η χρήση μια φορά τη μέρα.[24] Από το 2011, τα ενδοκολπικά προβιοτικά απαιτούν περαιτέρω μελέτη για να διαπιστωθεί κατά πόσο ωφελούν.[6] Η χρήση προφυλακτικών χωρίς σπερματοκτόνο ή η χρήση αντισυλληπτικών χαπιών δεν αυξάνουν τον κίνδυνο μη σύνθετης ουρολοίμωξης.[25]
Φάρμακα
[Επεξεργασία | επεξεργασία κώδικα]Για όσους αντιμετωπίζουν επαναλαμβανόμενες λοιμώξεις, μια παρατεταμένη καθημερινή χρήση αντιβιοτικών έχει αποτέλεσμα.[7] Στα φάρμακα που χρησιμοποιούνται συχνά περιλαμβάνονται η νιτροφουραντοΐνη και η σουλφαμεθοξαζόλη /τριμεθοπρίμη.[6] Η μεθεναμίνη είναι ακόμη μια ουσία ουσία που χρησιμοποιείται συχνά γι’αυτόν τον σκοπό καθώς στην ουροδόχο κύστη όπου η οξύτητα είναι χαμηλή παράγει φορμαλδεΰδη στην οποία δεν αναπτύσσεται ανθεκτικότητα.[26] Στις περιπτώσεις όπου οι λοιμώξεις συνδέονται με τη σεξουαλική δραστηριότητα, η λήψη αντιβιοτικών μετά την επαφή μπορεί να είναι χρήσιμη.[6] Στις γυναίκες μετά την εμμηνόπαυση, η χρήση τοπικών κολπικών οιστρογόνων έχει εξακριβωθεί ότι μειώνει την επανεμφάνιση. Σε αντίθεση με τις τοπικές αλοιφές, η χρήση κολπικών οιστρογόνων μέσω πεσσών (πεσσός) δεν έχει αποδειχτεί το ίδιο χρήσιμη με τη λήψη χαμηλής δόσης αντιβιοτικών.[27] Αριθμός εμβολίων εμβόλιο βρίσκονται υπό ανάπτυξη από το 2011.[6]
Στα παιδιά
[Επεξεργασία | επεξεργασία κώδικα]Στοιχεία που να αποδεικνύουν ότι τα προληπτικά αντιβιοτικά μειώνουν τις ουρολοιμώξεις στα παιδιά υπάρχουν ελάχιστα.[28]Ωστόσο, οι επανεμφανιζόμενες λοιμώξεις σπάνια αποτελούν αιτία περαιτέρω προβλημάτων στα νεφρά αν δεν προϋπάρχουν οποιεσδήποτε ανωμαλίες των νεφρών, με αποτέλεσμα το ποσοστό των πασχόντων από χρόνιες νεφροπάθειες να είναι χαμηλότερο από ένα τρίτο τοις εκατό (0,33%) στους ενήλικες.[29]
Διάγνωση
[Επεξεργασία | επεξεργασία κώδικα]
Στα απλά περιστατικά η διάγνωση και η θεραπευτική αγωγή είναι δυνατό να βασίζονται απλώς και μόνο στα συμπτώματα, χωρίς την περαιτέρω εργαστηριακή επιβεβαίωση.[7] Σε περίπλοκα περιστατικά ή εάν υπάρχει αμφιβολία, ίσως είναι χρήσιμη η επιβεβαίωση της διάγνωσης μέσω ανάλυσης ούρων με σκοπό την ανίχνευση ύπαρξης νιτρωδών στα ούρα, λευκών αιμοσφαιρίων (λευκοκύτταρα) ή λευκοκυτταρικής εστεράσης. Υπάρχει επίσης η μικροσκοπική εξέταση ούρων, με την οποία ανιχνεύεται η ύπαρξη ερυθρών αιμοσφαιρίων, λευκών αιμοσφαιρίων ή βακτηρίων. Η καλλιέργεια ούρων θεωρείται θετική εάν ο αριθμός των αποικιών είναι μεγαλύτερος ή ίσος με 103 μονάδες σχηματισμού αποικιών ανά mL τυπικού μικροοργανισμού του ουροποιητικού συστήματος. Μέσω της καλλιέργειας μπορεί επίσης να ελεγχθεί η ευαισθησία στα αντιβιοτικά με αποτέλεσμα να θεωρείται χρήσιμη στην επιλογή της αντιβιοτικής αγωγής.[7] Παρόλα αυτά, μέσω της αγωγής μπορεί να βελτιωθεί η κατάσταση των γυναικών με αρνητική καλλιέργεια ούρων.[7] Καθώς τα συμπτώματα μπορεί να είναι ασαφή και σε περίπτωση απουσίας αξιόπιστων εξετάσεων για ουρολοίμωξη, ενδέχεται η διάγνωση να είναι δύσκολη σε ηλικιωμένα άτομα.[4]
Ταξινόμηση
[Επεξεργασία | επεξεργασία κώδικα]Η λοίμωξη του ουροποιητικού συστήματος μπορεί να εντοπίζεται μόνο στο κατώτερο μέρος του συστήματος. Σε αυτή την περίπτωση είναι γνωστή ως κυστίτιδα. Εάν εντοπίζεται στο ανώτερο μέρος ονομάζεται πυελονεφρίτιδα. Η περίπτωση ύπαρξης μεγάλου αριθμού βακτηρίων στα ούρα χωρίς, όμως, και την παρουσία συμπτωμάτων, είναι γνωστή ως ασυμπτωματική βακτηριουρία.[3] Η ουρολοίμωξη του ανώτερου ουροποιητικού θεωρείται επιπλεγμένη στις περιπτώσεις εγκύων, σε άτομα με σακχαρώδη διαβήτη, με ανοσοκαταστολή ή σε άτομα αρσενικού γένους.[8][6] Εάν μια γυναίκα είναι υγιής και στην προεμμηνοπαυσιακή περίοδο τότε η ουρολοίμωξη θεωρείται μη επιπλεγμένη. [8] Λοίμωξη του ανώτερου ουροποιητικού συστήματος θεωρείται επίσης η λοίμωξης στα παιδιά συνοδευόμενη από πυρετό.[10]
Στα παιδιά
[Επεξεργασία | επεξεργασία κώδικα]Για να γίνει διάγνωση της ουρολοίμωξης στα παιδιά απαιτείται θετική καλλιέργεια ούρων.[10] Ο κίνδυνος μόλυνσης αποτελεί συχνή πρόκληση ανάλογα με τη μέθοδο συλλογής, επομένως μια ανώτατη τιμή των 105 CFU/mL χρησιμοποιείται για καθαρό δείγμα ούρων μέσης ούρησης, 104 CFU/mL για δείγμα που έχει ληφθεί με καθετήρα και 102 CFU/mL για δείγμα μέσω υπερηβικής παρακέντησης (δείγμα που λαμβάνεται απευθείας από την κύστη μέσω σύριγγας). Η χρήση σάκων συλλογής ούρων δε συνιστάται από τον Παγκόσμιος Οργανισμός Υγείας Παγκόσμιος Οργανισμό Υγείας λόγω του υψηλού ποσοστού μόλυνσης κατά την καλλιέργεια και προτιμάται ο καθετηριασμός σε παιδιά που δεν έχουν εκπαιδευτεί ακόμη στη χρήση της τουαλέτας. Ορισμένοι ιατρικοί σύλλογοι, όπως για παράδειγμα η Αμερικανική Ακαδημία Παιδιατρικής, συνιστά για όλα τα παιδιά κάτω των δύο ετών που έχουν περάσει ουρολοίμωξη υπερηχογράφημα νεφρών και διουρητική κυστεοουρηθρογραφία (ακτινοσκόπηση της ουροδόχου κύστης και της ουρήθρας κατά τη διάρκεια της ούρησης). Ωστόσο, η απουσία αποτελεσματικής θεραπείας στην περίπτωση που διαπιστωθούν προβλήματα, οδηγεί ορισμένους, όπως για παράδειγμα το Εθνικό Ινστιτούτο για την Υγεία και την Κλινική Ιατρική (NICE) του Ηνωμένου Βασιλείου να συνιστά τη διαγνωστική απεικόνιση σε βρέφη κάτω των έξι μηνών ή σε όσους διαπιστώνονται ασυνήθη αποτελέσματα.[10]
Διαφορική διάγνωση
[Επεξεργασία | επεξεργασία κώδικα]Σε γυναίκες με τραχηλίτιδα (φλεγμονή του τραχήλου) ή κολπίτιδα (φλεγμονή του κόλπου) και στους νεαρούς άνδρες με συμπτώματα ουρολοίμωξης, η μόλυνση με Chlamydia trachomatis ή με μικρόβιο του γονόκοκκου Neisseria gonorrheae ενδέχεται να είναι η αιτία της λοίμωξης.[3] Η κολπίτιδα μπορεί επίσης να οφείλεται σε μυκητίαση.[30] Η διάμεση κυστίτιδα (χρόνιο άλγος της ουροδόχου κύστης) σε άτομα με επαναλαμβανόμενα επεισόδια ουρολοίμωξης, αρνητική καλλιέργεια ούρων και μη βελτίωση των συμπτωμάτων παρά τη χρήση αντιβιοτικών φαρμάκων, θα πρέπει επίσης να λαμβάνεται υπόψη ως πιθανή αιτία.[31] Η προστατίτιδα (φλεγμονή του προστάτη) μπορεί επίσης να ληφθεί υπόψη στη διαφορική διάγνωση.[32]
Αντιμετώπιση
[Επεξεργασία | επεξεργασία κώδικα]Τα αντιβιοτικά φάρμακα αποτελούν τον κύριο στυλοβάτη της θεραπείας. Τις πρώτες μέρες συνταγογραφείται μερικές φορές μαζί με τα αντιβιοτικά και φαιναζοπυριδίνη προκειμένου να αντιμετωπιστεί το αίσθημα καύσους και η επιτακτική ανάγκη για ούρηση που νιώθει πολλές φορές ο ασθενής.[33] Ωστόσο, δεν είναι το πλέον σύνηθες φάρμακο που συνιστάται λόγω ανησυχίας ως προς την ασφαλή χρήση του και ειδικά λόγω του αυξημένου κινδύνου μεθαιμοσφαιριναιμίας (υψηλότερα του φυσιολογικού επιπέδου μεθαιμοσφαιρίνης στο αίμα).[34] Η ακεταμινοφαίνη (παρακεταμόλη) μπορεί να χρησιμοποιηθεί για την αντιμετώπιση του πυρετού. [35]
Οι γυναίκες με απλές υποτροπιάζουσες ουρολοιμώξεις μπορεί κατόπιν εμφανίσεως των συμπτωμάτων να ωφεληθούν μέσω της αυτοθεραπείας και τη μετέπειτα ιατρική παρακολούθηση, μόνο στην περίπτωση αποτυχίας της αρχικής θεραπείας. Η συνταγή για την αντιβίωση μπορεί να δοθεί τηλεφωνικά στο φαρμακοποιό.[7]
Μη επιπλεγμένη ουρολοίμωξη
[Επεξεργασία | επεξεργασία κώδικα]Οι μη επιπλεγμένες λοιμώξεις είναι δυνατό να διαγνωστούν και να αντιμετωπιστούν βάσει των συμπτωμάτων και μόνο.[7] Αντιβιοτικά από του στόματος, όπως για παράδειγμα η τριμεθοπρίμη/σουλφαμεθοξαζόλη (TMP/SMX), οι κεφαλοσπορίνες, η νιτροφουραντοϊνη ή οι φθοριοκινολόνες μειώνουν σημαντικά και εξίσου αποτελεσματικά το χρόνο ανάρρωσης.[36] Συνήθως η τριήμερη θεραπευτική αγωγή με τριμεθοπρίμη, TMP/SMX ή με μια φθοριοκινολόνη είναι αρκετή, ενώ για την αντιμετώπιση με νιτροφουραντοϊνη απαιτούνται 5-7 ημέρες.[7][37] Με τη θεραπεία τα συμπτώματα θα πρέπει να αρχίσουν να υποχωρούν εντός 36 ωρών.[8] Περίπου 50% των ασθενών θα αναρρώσουν χωρίς θεραπεία μέσα σε λίγες μέρες ή εβδομάδες.[7] Η Αμερικανική Εταιρεία Λοιμώξεων δε συνιστά ως πρώτη επιλογή τις φθοριοκινολόνες επειδή υπάρχει το ενδεχόμενο ανάπτυξης ανθεκτικότητας.[37] Παρά τις προφυλάξεις έχει αναπτυχθεί κάποια ανθεκτικότητα σε όλα αυτά τα φάρμακα λόγω της ευρείας χρήσης τους.[7] Σε ορισμένες χώρες η τριμεθοπρίμη από μόνη της θεωρείται ότι είναι ισοδύναμη με την ένωση TMP/SMX.[37] Τα παιδιά με απλή ουρολοίμωξη συχνά ανταποκρίνονται σε τριήμερη αντιβιοτική αγωγή. [38]
Πυελονεφρίτιδα
[Επεξεργασία | επεξεργασία κώδικα]Η θεραπευτική αγωγή της πυελονεφρίτιδας είναι πιο ισχυρή απ΄ό,τι εκείνη μιας απλής ουρολοίμωξης. Συνήθως χορηγούνται είτε μεγαλύτερης διάρκειας αγωγή αντιβιοτικών από του στόματος, είτε αντιβιοτικά ενδοφλεβίως.[39] Επταήμερη από του στόματος χορήγηση της φθοριοκινολόνης σιπροφλοξασίνη χορηγείται συνήθως όταν το ποσοστό ανθεκτικότητας είναι χαμηλότερο από 10%.Εάν τα τοπικά ποσοστά είναι υψηλότερα από 10% τότε συχνά χορηγείται μια δόση κεφτριαξόνης ενδοφλεβίως. Σε περίπτωση που τα συμπτώματα είναι πιο σοβαρά, ίσως χρειαστεί η εισαγωγή τους ασθενούς σε νοσοκομείο για συνέχιση της αντιβιοτικής θεραπείας. [39] Επιπλοκές, όπως είναι η απόφραξη των ουροφόρων οδών λόγω λίθου νεφρού πρέπει να λαμβάνονται υπόψη σε περίπτωση μη υποχώρησης των συμπτωμάτων ύστερα από δύο ή τρεις ημέρες θεραπείας.[3][39]
Στην εγκυμοσύνη
[Επεξεργασία | επεξεργασία κώδικα]Οι λοιμώξεις του ουροποιητικού συστήματος είναι περισσότερο ανησυχητικές στην εγκυμοσύνη, λόγω του αυξημένου κινδύνου για φλεγμονή των νεφρών. Κατά την εγκυμοσύνη τα υψηλά επίπεδα προγεστερόνης αυξάνουν τον κίνδυνο μειωμένου μυϊκού τόνου των ουρητήρων και της κύστης, γεγονός που οδηγεί σε μεγαλύτερες πιθανότητες εμφάνισης παλινδρόμησης, κατά την οποία τα ούρα επιστρέφουν από τους ουρητήρες και την κύστη πίσω στα νεφρά. Παρόλο που δεν υπάρχει αυξημένος κίνδυνος ασυμπτωματικής βακτηριουρίας στις έγκυες, αν, ωστόσο, εμφανιστεί, τότε το ποσοστό κινδύνου φλεγμονής των νεφρών ανέρχεται σε 25-40%. [14] Επομένως, εάν στην εξέταση των ούρων προκύψουν ενδείξεις για λοίμωξη —ακόμη και αν απουσιάζουν τα συμπτώματα— τότε συνιστάται θεραπεία. Συνήθως χρησιμοποιούνται τα αντιμικροβιακά κεφαλεξίνη ή νιτροφουραντοϊνη επειδή η χορήγησή τους στην εγκυμοσύνη θεωρείται γενικά ασφαλής. [40] Η φλεγμονή των νεφρών κατά την εγκυμοσύνη μπορεί να οδηγήσει σε πρόωρο τοκετό ή προεκλαμψία (ύπαρξη υψηλής αρτηριακής πίεσης και νεφρική δυσλειτουργία που μπορεί να οδηγήσει σε παροξυσμούς).[14]
Επιδημιολογία
[Επεξεργασία | επεξεργασία κώδικα]Οι λοιμώξεις του ουροποιητικού συστήματος είναι οι πιο συχνές βακτηριακές λοιμώξεις στις γυναίκες. [8] Πιο συχνά εμφανίζονται στις ηλικίες μεταξύ 16 και 35 ετών. Σε ένα ποσοστό 10% των γυναικών η λοίμωξη κάνει την εμφάνισή της κάθε χρόνο, ενώ το 60% των γυναικών θα εμφανίσουν τη λοίμωξη κάποια στιγμή της ζωής τους.[7][6] Οι επαναμολύνσεις είναι συνηθισμένο φαινόμενο. Στους μισούς περίπου ασθενείς επανεμφανίζεται η λοίμωξη εντός του χρόνου.[6] Στις γυναίκες η εμφάνιση είναι τέσσερις φορές πιο συχνή απ΄ό,τι στους άντρες. [6] Η συχνότητα εμφάνισης της πυελονεφρίτιδας είναι 20 έως 30 φορές μικρότερη.[7] Είναι η πιο κοινή αιτία για ενδονοσοκομειακές λοιμώξεις, οι οποίες ανέρχονται σε ποσοστό περίπου 40%.[41] Τα ποσοστά των ασυμπτωματικών βακτηρίων στα ούρα αυξάνονται με την ηλικία από 2% σε 7% στις γυναίκες σε αναπαραγωγική ηλικία και μέχρι 50% στις υπερήλικες σε οίκους ευγηρίας. [14]Στους άνδρες ηλικίας άνω των 75 ετών, τα ποσοστά ασυμπτωματικών βακτηρίων είναι μεταξύ 7-10%.[4]
Οι λοιμώξεις του ουροποιητικού συστήματος μπορεί να εμφανιστούν στην παιδική ηλικία σε ποσοστό 10%.[6] Η ουρολοίμωξη είναι περισσότερο συχνή σε μικρά αγόρια νεότερα των τριών μηνών που δεν έχουν περιτμηθεί και κατόπιν σε κορίτσια μικρότερα του ενός έτους. [10] Οι εκτιμήσεις ως προς τη συχνότητα εμφάνισης σε παιδιά ποικίλλουν σε μεγάλο βαθμό. Σε ένα ποσοστό 2-20% μιας ομάδας παιδιών ηλικίας 0-2 ετών με πυρετό είχε διαγνωστεί λοίμωξη του ουροποιητικού συστήματος.[10]
Κοινωνία και πολιτισμός
[Επεξεργασία | επεξεργασία κώδικα]Στις Ηνωμένες Πολιτείες οι λοιμώξεις του ουροποιητικού συστήματος αποτελούν το λόγο για 7 εκατομμύρια επισκέψεις σε ιατρεία, ένα εκατομμύριο επισκέψεις στο τμήμα επειγόντων περιστατικών ενός νοσοκομείου και εκατό χιλιάδες νοσοκομειακές περιθάλψεις κάθε χρόνο.[6] Οι δαπάνες για την αντιμετώπιση της ουρολοίμωξης είναι υψηλές και από άποψη χαμένου εργασιακού χρόνου και από άποψη κόστους ιατρικής περίθαλψης. Στις Ηνωμένες Πολιτείες το άμεσο κόστος της θεραπείας υπολογίζεται σε 1,6 δισεκατομμύρια USD ετησίως.[41]
Ιστορία
[Επεξεργασία | επεξεργασία κώδικα]Από αρχαιοτάτων χρόνων έχουν αναφερθεί λοιμώξεις του ουροποιητικού συστήματος. Οι πρώτες αναφορές που έχουν καταγραφεί ήταν στον πάπυρο του Έμπερς που χρονολογείται γύρω στο 1550 π.Χ.[42] Οι Αιγύπτιοι περιέγραψαν τη λοίμωξη ως «εκπέμπουσα προς τα έξω θερμότητα από την ουροδόχο κύστη». [43] Μέχρι και τη δεκαετία του 1930 που ήταν η αρχή της διάθεσης και ανάπτυξης των αντιβιοτικών φαρμάκων, δεν υπήρχε αποτελεσματική θεραπεία. Πριν από αυτό το διάστημα συμβούλευαν τη χρήση βοτάνων, αφαίμαξη και ανάπαυση.[42]
Παραπομπές
[Επεξεργασία | επεξεργασία κώδικα]- ↑ 1,0 1,1 1,2 1,3 1,4 (Αγγλικά) PubMed. 0001549.
- ↑ 2,0 2,1 2,2 «Urinary Tract Infection». CDC. Απρίλιος 17, 2015. Αρχειοθετήθηκε από το πρωτότυπο στις 22 Φεβρουαρίου 2016. Ανακτήθηκε στις 9 Φεβρουαρίου 2016.
- ↑ 3,00 3,01 3,02 3,03 3,04 3,05 3,06 3,07 3,08 3,09 3,10 Lane, DR; Takhar, SS (August 2011). «Diagnosis and management of urinary tract infection and pyelonephritis.». Emergency medicine clinics of North America 29 (3): 539–52. doi:. PMID 21782073. https://archive.org/details/sim_emergency-medicine-clinics-of-north-america_2011-08_29_3/page/539.
- ↑ 4,0 4,1 4,2 4,3 4,4 Woodford, HJ; George, J (February 2011). «Diagnosis and management of urinary infections in older people». Clinical Medicine (London) 11 (1): 80–3. doi:. PMID 21404794. Αρχειοθετήθηκε από το πρωτότυπο στις 2018-07-20. https://web.archive.org/web/20180720151326/http://www.clinmed.rcpjournal.org/content/11/1/80.full.pdf. Ανακτήθηκε στις 2018-07-11.
- ↑ Flores-Mireles, AL; Walker, JN; Caparon, M; Hultgren, SJ (May 2015). «Urinary tract infections: epidemiology, mechanisms of infection and treatment options.». Nature Reviews. Microbiology 13 (5): 269–84. doi:. PMID 25853778.
- ↑ 6,00 6,01 6,02 6,03 6,04 6,05 6,06 6,07 6,08 6,09 6,10 6,11 6,12 6,13 6,14 6,15 6,16 Salvatore, S; Salvatore, S, Cattoni, E, Siesto, G, Serati, M, Sorice, P, Torella, M (2011 Jun). «Urinary tract infections in women.». European journal of obstetrics, gynecology, and reproductive biology 156 (2): 131–6. doi:. PMID 21349630.
- ↑ 7,00 7,01 7,02 7,03 7,04 7,05 7,06 7,07 7,08 7,09 7,10 7,11 7,12 7,13 7,14 7,15 7,16 7,17 7,18 Nicolle LE (2008). «Uncomplicated urinary tract infection in adults including uncomplicated pyelonephritis». UrolClin North Am 35 (1): 1–12, v. doi:. PMID 18061019.
- ↑ 8,0 8,1 8,2 8,3 8,4 Colgan, R; Williams, M (2011-10-01). «Diagnosis and treatment of acute uncomplicated cystitis.». American family physician 84 (7): 771–6. PMID 22010614.
- ↑ Arellano, Ronald S. Non-vascular interventional radiology of the abdomen. New York: Springer. σελ. 67. ISBN 978-1-4419-7731-1.
- ↑ 10,00 10,01 10,02 10,03 10,04 10,05 10,06 10,07 10,08 10,09 Bhat, RG; Katy, TA, Place, FC (2011 Aug). «Pediatric urinary tract infections.». Emergency medicine clinics of North America 29 (3): 637–53. doi:. PMID 21782079. https://archive.org/details/sim_emergency-medicine-clinics-of-north-america_2011-08_29_3/page/637.
- ↑ Amdekar, S; Singh, V, Singh, DD (2011 Nov). «Probiotic therapy: immunomodulating approach toward urinary tract infection.». Current microbiology 63 (5): 484–90. doi:. PMID 21901556.
- ↑ «Antimicrobial-resistant pathogens associated with healthcare-associated infections: summary of data reported to the National Healthcare Safety Network at the Centers for Disease Control and Prevention, 2009-2010». Infect Control Hosp Epidemiol 34 (1): 1–14. January 2013. doi:. PMID 23221186.
- ↑ Bagshaw, SM; Laupland, KB (Feb 2006). «Epidemiology of intensive care unit-acquired urinary tract infections.». Current Opinion in Infectious Diseases 19 (1): 67–71. doi:. PMID 16374221.
- ↑ 14,0 14,1 14,2 14,3 14,4 14,5 14,6 Dielubanza, EJ; Schaeffer, AJ (2011 Jan). «Urinary tract infections in women.». The Medical clinics of North America 95 (1): 27–41. doi:. PMID 21095409. https://archive.org/details/sim_medical-clinics-of-north-america_2011-01_95_1/page/27.
- ↑ Nicolle LE (2001). «The chronic indwelling catheter and urinary infection in long-term-care facility residents». Infect Control Hosp Epidemiol 22 (5): 316–21. doi:. PMID 11428445. https://archive.org/details/sim_infection-control-and-hospital-epidemiology_2001-05_22_5/page/316.
- ↑ Phipps S, Lim YN, McClinton S, Barry C, Rane A, N'DowJ (2006). Short term urinary catheter policies following urogenital surgery in adults. Στο: Phipps, Simon, επιμ. «Cochrane Database of Systematic Reviews». Cochrane Database Syst Rev (2): CD004374. doi:. PMID 16625600.
- ↑ Gould CV, Umscheid CA, Agarwal RK, Kuntz G, PeguesDA (2010). «Guideline for prevention of catheter-associated urinary tract infections 2009». Infect Control Hosp Epidemiol 31 (4): 319–26. doi:. PMID 20156062. https://archive.org/details/sim_infection-control-and-hospital-epidemiology_2010-04_31_4/page/319.
- ↑ Disease, Chapter Seven, Urinary Tract Infections from Infectious Disease Section of Microbiology and Immunology On-line. By Charles Bryan MD.University of South Carolina. This page last changed on Wednesday, April 27, 2011
- ↑ 19,0 19,1 Eves, FJ; Rivera, N (2010 Apr). «Prevention of urinary tract infections in persons with spinal cord injury in home health care.». Home healthcare nurse 28 (4): 230–41. doi:. PMID 20520263.
- ↑ Opperman, EA (2010 Jun). «Cranberry is not effective for the prevention or treatment of urinary tract infections in individuals with spinal cord injury.». Spinal cord 48 (6): 451–6. doi:. PMID 19935757.
- ↑ 21,0 21,1 Jepson RG, Craig JC (2008). Cranberries for preventing urinary tract infections. Στο: Jepson, Ruth G, επιμ. «Cochrane Database of Systematic Reviews». Cochrane Database Syst Rev (1): CD001321. doi:. PMID 18253990.
- ↑ Wang CH, Fang CC, Chen NC et al (2012). «Cranberry-containing products for prevention of urinary tract infections in susceptible populations». Arch Intern Med 172 (13): 988–96. doi:.
- ↑ Rossi, R; Porta, S, Canovi, B (2010 Sep). «Overview on cranberry and urinary tract infections in females.». Journal of Clinical Gastroenterology 44 Suppl 1: S61-2. doi:. PMID 20495471.
- ↑ Wang, CH; Fang, CC; Chen, NC; Liu, SS; Yu, PH; Wu, TY; Chen, WT; Lee, CC; Chen, SC (2012 July 9). «Cranberry-containing products for prevention of urinary tract infections in susceptible populations: a systematic review and meta-analysis of randomized controlled trials.». Archives of Internal Medicine 172 (13): 988–96. PMID 22777630.
- ↑ Engleberg, N C· DiRita, V· Dermody, T S (2007). «63». Schaechter's Mechanism of Microbial Disease (4 έκδοση). Baltimore: Lippincott Williams & Wilkins. 618. ISBN 978-0-7817-5342-5.
- ↑ Cubeddu, Richard Finkel, Michelle A. Clark, Luigi X. (2009). Pharmacology (4η έκδοση). Philadelphia: Lippincott Williams & Wilkins. σελ. 397. ISBN 9780781771559.
- ↑ Perrotta, C; Aznar, M, Mejia, R, Albert, X, Ng, CW (2008-04-16). «Oestrogens for preventing recurrent urinary tract infection in postmenopausal women.». Cochrane database of systematic reviews (Online) (2): CD005131. doi:. PMID 18425910.
- ↑ Dai, B; Liu, Y; Jia, J; Mei, C (2010). «Long-term antibiotics for the prevention of recurrent urinary tract infection in children: a systematic review and meta-analysis». Archives of Disease in Childhood 95 (7): 499–508. doi:. PMID 20457696.
- ↑ Salo, J; Ikäheimo, R, Tapiainen, T, Uhari, M (2011 Nov). «Childhood urinary tract infections as a cause of chronic kidney disease.». Pediatrics 128 (5): 840–7. doi:. PMID 21987701.
- ↑ Hui, David· Leung, Alexander· Padwal, Raj (επιμ.). Approach to internal medicine : a resource book for clinical practice (3η έκδοση). New York: Springer. σελ. 244. ISBN 978-1-4419-6504-2.
- ↑ Kursh, Elroy D.· Ulchaker, James C., επιμ. (2000). Office urology. Totowa, N.J.: Humana Press. σελ. 131. ISBN 978-0-89603-789-2. Αρχειοθετήθηκε από το πρωτότυπο στις 16 Δεκεμβρίου 2013. Ανακτήθηκε στις 10 Ιανουαρίου 2014.
- ↑ Walls, authors, Nathan W. Mick, Jessica Radin Peters, Daniel Egan ; editor, Eric S. Nadel ; advisor, Ron (2006). Blueprints emergency medicine (2η έκδοση). Baltimore, Md.: Lippincott Williams & Wilkins. σελ. 152. ISBN 978-1-4051-0461-6.
- ↑ Gaines, KK (2004 Jun). «Phenazopyridine hydrochloride: the use and abuse of an old standby for UTI.». Urologic nursing 24 (3): 207–9. PMID 15311491. https://archive.org/details/sim_urologic-nursing_2004-06_24_3/page/207.
- ↑ Aronson, Jeffrey K., επιμ. (2008). Meyler's side effects of analgesics and anti-inflammatory drugs. Amsterdam: Elsevier Science. σελ. 219. ISBN 978-0-444-53273-2.
- ↑ Glass, [edited by] Jill C. Cash, Cheryl A. (2010). Family practice guidelines (2η έκδοση). New York: Springer. σελ. 271. ISBN 978-0-8261-1812-7.
- ↑ Zalmanovici Trestioreanu A, Green H, Paul M, Yaphe J, Leibovici L (2010). Antimicrobial agents for treating uncomplicated urinary tract infection in women. Στο: Zalmanovici Trestioreanu, Anca, επιμ. «Cochrane Database of Systematic Reviews». Cochrane Database Syst Rev 10 (10): CD007182. doi:. PMID 20927755.
- ↑ 37,0 37,1 37,2 Gupta, K; Hooton, TM, Naber, KG, Wullt, B, Colgan, R, Miller, LG, Moran, GJ, Nicolle, LE, Raz, R, Schaeffer, AJ, Soper, DE, Infectious Diseases Society of, America, European Society for Microbiology and Infectious, Diseases (2011-03-01). «International clinical practice guidelines for the treatment of acute uncomplicated cystitis and pyelonephritis in women: A 2010 update by the Infectious Diseases Society of America and the European Society for Microbiology and Infectious Diseases.». Clinical infectious diseases : an official publication of the Infectious Diseases Society of America 52 (5): e103-20. doi:. PMID 21292654.
- ↑ «BestBets: Is a short course of antibiotics better than a long course in the treatment of UTI in children».
- ↑ 39,0 39,1 39,2 Colgan, R; Williams, M, Johnson, JR (2011-09-01). «Diagnosis and treatment of acute pyelonephritis in women.». American family physician 84 (5): 519–26. PMID 21888302.
- ↑ Guinto VT, De Guia B, Festin MR, Dowswell T (2010). Different antibiotic regimens for treating asymptomatic bacteriuria in pregnancy. Στο: Guinto, Valerie T, επιμ. «Cochrane Database of Systematic Reviews». Cochrane Database Syst Rev (9): CD007855. doi:. PMID 20824868.
- ↑ 41,0 41,1 Brunner & Suddarth's textbook of medical-surgical nursing (12η έκδοση). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. 2010. σελ. 1359. ISBN 978-0-7817-8589-1.
- ↑ 42,0 42,1 Al-Achi, Antoine (2008). An introduction to botanical medicines : history, science, uses, and dangers. Westport, Conn.: Praeger Publishers. σελ. 126. ISBN 978-0-313-35009-2.
- ↑ Wilson...], [general ed.: Graham (1990). Topley and Wilson's Principles of bacteriology, virology and immunity : in 4 volumes (8η έκδοση). London: Arnold. σελ. 198. ISBN 0-7131-4591-9.
