Σύνδρομο πολυκυστικών ωοθηκών
| Σύνδρομο πολυκυστικών ωοθηκών | |
|---|---|
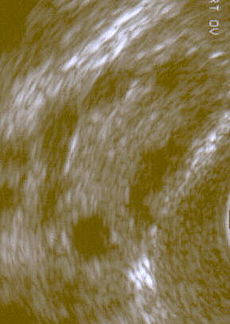 Υπερηχογραφική εικόνα πολυκυστικής ωοθήκης | |
| Ειδικότητα | ενδοκρινολογία και Γυναικολογία |
| Συμπτώματα | polycystic ovary[1], hyperandrogenism[1] και anovulation[2] |
| Ταξινόμηση | |
Το σύνδρομο πολυκυστικών ωοθηκών (PCOS) είναι ένα σύνολο συμπτωμάτων που οφείλονται σε αυξημένα ανδρογόνα στις γυναίκες.[3][4] Τα σημεία και συμπτώματα του PCOS περιλαμβάνουν ακανόνιστη ή καθόλου έμμηνη ρύση, βαριές περιόδους, υπερβολική τριχοφυία σώματος και προσώπου, ακμή, πυελικό πόνο, δυσκολία εγκυμοσύνης και περιοχές παχιού, πιο σκούρου και βελούδινου δέρματος.[5] Σχετιζόμενες καταστάσεις περιλαμβάνουν διαβήτη τύπου 2, παχυσαρκία, αποφρακτική άπνοια ύπνου, καρδιακές παθήσεις, διαταραχές διάθεσης και καρκίνο του ενδομητρίου. Μερικές φορές αναφέρεται ως ασθένεια πολυκυστικών ωοθηκών όταν υπάρχει υπερηχογραφική ένδειξη της παρουσίας κύστεων ωοθηκών.
Το PCOS οφείλεται σε συνδυασμό γενετικών και περιβαλλοντικών παραγόντων.[6][7][8] Παράγοντες κινδύνου περιλαμβάνουν την παχυσαρκία, την έλλειψη σωματικής άσκησης και το οικογενειακό ιστορικό κάποιου με την πάθηση.[9] Η διάγνωση βασίζεται σε δύο από τα ακόλουθα τρία ευρήματα: αμηνόρροια, υψηλά επίπεδα ανδρογόνων και κύστεις ωοθηκών.[3] Οι κύστες μπορεί να ανιχνευθούν με υπερήχους. Άλλες καταστάσεις που προκαλούν παρόμοια συμπτώματα περιλαμβάνουν τις υπερπλασία των επινεφριδίων, υποθυρεοειδισμό και υψηλά επίπεδα προλακτίνης στο αίμα.[10]
Το PCOS δεν έχει θεραπεία όσον αφορά το 2020.[11] Η θεραπεία μπορεί να περιλαμβάνει αλλαγές στον τρόπο ζωής, όπως απώλεια βάρους και άσκηση.[12][13] Τα αντισυλληπτικά χάπια μπορούν να βοηθήσουν στη βελτίωση της περιοδικότητας της εμμήνου ρύσης, της υπερβολικής τριχοφυίας και της ακμής. Η μετφορμίνη και τα αντι-ανδρογόνα μπορεί επίσης να βοηθήσουν. Μπορούν να χρησιμοποιηθούν και άλλες τυπικές θεραπείες ακμής και τεχνικές αποτρίχωσης.[14] Οι προσπάθειες για τη βελτίωση της γονιμότητας περιλαμβάνουν απώλεια βάρους, κλομιφαίνη ή μετφορμίνη. Η εξωσωματική γονιμοποίηση χρησιμοποιείται από ορισμένους σε περιπτώσεις που άλλα μέτρα δεν είναι αποτελεσματικά.[15]
Το PCOS είναι η πιο κοινή ενδοκρινική διαταραχή στις γυναίκες ηλικίας 18 έως 44 ετών.[16] Επηρεάζει περίπου 2% έως 20% αυτής της ηλικιακής ομάδας ανάλογα με τον τρόπο που ορίζεται.[9][17] Όταν κάποιος είναι στείρος λόγω έλλειψης ωορρηξίας, το PCOS είναι η πιο κοινή αιτία.[3] Η παλαιότερη γνωστή περιγραφή αυτού που τώρα αναγνωρίζεται ως PCOS χρονολογείται το 1721 στην Ιταλία.[18]
Σημάδια και συμπτώματα[Επεξεργασία | επεξεργασία κώδικα]
Κοινά σημεία και συμπτώματα του PCOS περιλαμβάνουν τα ακόλουθα:
- Διαταραχές της εμμήνου ρύσεως : Το PCOS προκαλεί κυρίως ολιγομηνόρροια (λιγότερες από εννέα εμμηνορροϊκές περιόδους σε ένα χρόνο) ή αμηνόρροια (χωρίς εμμηνορροϊκές περιόδους για τρεις ή περισσότερους διαδοχικούς μήνες), αλλά μπορεί επίσης να εμφανιστούν και άλλοι τύποι εμμηνορροϊκών διαταραχών.[16]
- Υπογονιμότητα : Αυτό γενικά προκύπτει άμεσα από χρόνια ανωορρηξία (έλλειψη ωορρηξίας).
- Υψηλά επίπεδα ανδρικών ορμονών : Γνωστό ως υπερανδρογονισμός, τα πιο συνηθισμένα σημάδια είναι η ακμή και η τριχοφυία (αρσενικό μοτίβο ανάπτυξης μαλλιών, όπως στο πηγούνι ή στο στήθος), αλλά μπορεί να προκαλέσει υπερμηνόρροια (βαριές και παρατεταμένες εμμηνορροϊκές περιόδους), ανδρογενή αλωπεκία ( αυξημένη αραίωση μαλλιών ή διάχυτη τριχόπτωση) ή άλλα συμπτώματα.[19] Περίπου τα τρία τέταρτα των γυναικών με PCOS (βάσει των διαγνωστικών κριτηρίων του NIH / NICHD 1990) έχουν ενδείξεις υπερανδρογονιμίας.[20]
- Μεταβολικό σύνδρομο : Αυτό εμφανίζεται ως τάση για κεντρική παχυσαρκία και άλλα συμπτώματα που σχετίζονται με αντίσταση στην ινσουλίνη. Τα επίπεδα ινσουλίνης στον ορό, αντίστασης στην ινσουλίνη και ομοκυστεΐνης είναι υψηλότερα σε γυναίκες με PCOS.[21]
Οι γυναίκες με PCOS τείνουν να έχουν κεντρική παχυσαρκία, αλλά οι μελέτες διαφωνούν με το εάν το σπλαχνικό και υποδόριο κοιλιακό λίπος είναι αυξημένο, αμετάβλητο ή μειωμένο σε γυναίκες με PCOS σε σχέση με αναπαραγωγικά φυσιολογικές γυναίκες με τον ίδιο δείκτη μάζας σώματος.[22] Σε κάθε περίπτωση, ανδρογόνα, όπως οι τεστοστερόνη, ανδροστανολόνη (διϋδροτεστοστερόνη) και δεκανοϊκή νανδρολόνη έχουν βρεθεί ότι αυξάνουν την εναπόθεση σπλαχνικού λίπους τόσο σε θηλυκά ζώα όσο και σε γυναίκες.[23]
Αν και το 80% των γυναικών με PCOS παρουσιάζουν παχυσαρκία, το 20% των γυναικών που έχουν διαγνωστεί με τη νόσο είναι μη παχύσαρκες ή «λεπτές» γυναίκες.[24] Ωστόσο, οι παχύσαρκες γυναίκες που πάσχουν από PCOS έχουν υψηλότερο κίνδυνο ανεπιθύμητων ενεργειών όπως υπέρταση, αντίσταση στην ινσουλίνη, μεταβολικό σύνδρομο και υπερπλασία του ενδομητρίου.[25]
Αίτια[Επεξεργασία | επεξεργασία κώδικα]
Το PCOS είναι μια ετερογενής διαταραχή αβέβαιης αιτίας.[26][27] Υπάρχουν κάποιες ενδείξεις ότι είναι γενετική ασθένεια. Τέτοια στοιχεία περιλαμβάνουν την οικογενειακή συσσώρευση περιπτώσεων, μεγαλύτερη συμφωνία στα μονοζυγωτικά σε σύγκριση με τα διζυγωτικά δίδυμα και κληρονομικότητα των ενδοκρινικών και μεταβολικών χαρακτηριστικών του PCOS.[7] Υπάρχουν κάποιες ενδείξεις ότι η έκθεση σε υψηλότερα από τα τυπικά επίπεδα ανδρογόνων και της αντι-Μυλεριανής ορμόνης (AMH) στη μήτρα αυξάνει τον κίνδυνο ανάπτυξης PCOS στη μετέπειτα ζωή.[28]
Γενετικά[Επεξεργασία | επεξεργασία κώδικα]
Το γενετικό συστατικό φαίνεται να κληρονομείται με αυτοσωμικό κυρίαρχο τρόπο με υψηλή γενετική διείσδυση αλλά μεταβλητή εκφραστικότητα στις γυναίκες. Αυτό σημαίνει ότι κάθε παιδί έχει 50% πιθανότητα να κληρονομήσει τις γενετικές παραλλαγές προδιάθεσης από έναν γονέα και, εάν μια κόρη λάβει την παραλλαγή, η κόρη θα έχει την ασθένεια σε κάποιο βαθμό.[27] Η γενετική παραλλαγή μπορεί να κληρονομηθεί είτε από τον πατέρα είτε από τη μητέρα και μπορεί να μεταδοθεί και στους δύο γιους (που μπορεί να είναι ασυμπτωματικοί φορείς ή μπορεί να έχουν συμπτώματα όπως πρώιμη φαλάκρα ή / και υπερβολική τριχοφυία) και κόρες, οι οποίες θα δείξει σημάδια PCOS.[29][30] Ο φαινότυπος φαίνεται να εκδηλώνεται τουλάχιστον εν μέρει μέσω αυξημένων επιπέδων ανδρογόνων που εκκρίνονται από τα ωοθυλάκια των ωοθηκών από γυναίκες με το αλληλόμορφο.[31] Το ακριβές γονίδιο που έχει επηρεαστεί δεν έχει αναγνωριστεί ακόμη.[7][32] Σε σπάνιες περιπτώσεις, οι μεταλλάξεις ενός γονιδίου μπορούν να προκαλέσουν τον φαινότυπο του συνδρόμου.[33] Η τρέχουσα κατανόηση της παθογένεσης του συνδρόμου υποδηλώνει, ωστόσο, ότι είναι μια πολύπλοκη πολυγονική διαταραχή.[34]
Παρόλο που το όνομα υποδηλώνει ότι οι ωοθήκες είναι κεντρικές για την παθολογία της νόσου, οι κύστες είναι σύμπτωμα παρά αιτία της νόσου. Ορισμένα συμπτώματα του PCOS θα επιμείνουν ακόμη και αν αφαιρεθούν και οι δύο ωοθήκες. Η ασθένεια μπορεί να εκδηλωθεί ακόμη και αν απουσιάζουν οι κύστες. Από την πρώτη περιγραφή του από τους Στάιν και Λέβενταλ το 1935, τα κριτήρια διάγνωσης, συμπτωμάτων και αιτιολογικών παραγόντων αποτελούν αντικείμενο συζητήσεων. Οι γυναικολόγοι το αντιλαμβάνονται συχνά ως γυναικολογικό πρόβλημα, με τις ωοθήκες να είναι το κύριο όργανο που επηρεάζεται. Ωστόσο, οι πρόσφατες πληροφορίες δείχνουν ότι πρόκειται για διαταραχή πολλών συστημάτων, με το κύριο πρόβλημα να βρίσκεται στην ορμονική ρύθμιση στον υποθάλαμο, με τη συμμετοχή πολλών οργάνων. Το όνομα PCOD χρησιμοποιείται όταν υπάρχουν υπερηχογραφικά στοιχεία. Ο όρος PCOS χρησιμοποιείται λόγω του γεγονότος ότι υπάρχει ευρύ φάσμα πιθανών συμπτωμάτων και οι κύστεις στις ωοθήκες εμφανίζονται μόνο στο 15% των ανθρώπων.[35]
Παθογένεση[Επεξεργασία | επεξεργασία κώδικα]

Οι πολυκυστικές ωοθήκες αναπτύσσονται όταν οι ωοθήκες διεγείρονται ώστε να παράγουν υπερβολικές ποσότητες ανδρογόνων ορμονών, ιδίως τεστοστερόνης, είτε με έναν είτε με συνδυασμό των ακόλουθων (σχεδόν σίγουρα σε συνδυασμό με γενετική ευαισθησία):[31]
- την απελευθέρωση υπερβολικής ωχρινοτρόπου ορμόνης (LH) από την πρόσθιο υπόφυση[36]
- μέσω υψηλών επιπέδων ινσουλίνης στο αίμα ( υπερινσουλιναιμία ) σε γυναίκες των οποίων οι ωοθήκες είναι ευαίσθητες σε αυτό το ερέθισμα
Οι γυναίκες με PCOS παρουσιάζουν αυξημένη συχνότητα υποθαλαμικών παλμών GnRH, η οποία με τη σειρά της οδηγεί σε αύξηση της αναλογίας LH/FSH.[37]
Η πλειονότητα των γυναικών με PCOS έχουν αντίσταση στην ινσουλίνη και/ή είναι παχύσαρκες. Τα αυξημένα επίπεδα ινσουλίνης συμβάλλουν ή προκαλούν τις ανωμαλίες που παρατηρούνται στον άξονα υποθαλάμου-υπόφυσης-ωοθήκης που οδηγούν σε PCOS. Η υπερινσουλιναιμία αυξάνει τη συχνότητα παλμών GnRH, κυριαρχία LH έναντι της FSH, αυξημένη παραγωγή ανδρογόνων των ωοθηκών, μειωμένη ωρίμανση των ωοθυλακίων και μειωμένη σύνδεση στη σφαιρίνη δέσμευσης φυλετικών ορμονών. Περαιτέρω, η υπερβολική ινσουλίνη, που δρα μέσω του υποδοχέα παρουσία της σηματοδότησης cAMP, ρυθμίζει την δραστικότητα της 17α-υδροξυλάσης μέσω της ΡΙ3Κ, ενώ η δραστικότητα της 17α-υδροξυλάσης είναι υπεύθυνη για τη σύνθεση προδρόμων ανδρογόνων. Οι συνδυασμένες επιδράσεις της υπερινσουλιναιμίας συμβάλλουν σε αυξημένο κίνδυνο PCOS.[38] Η αντίσταση στην ινσουλίνη είναι συνηθισμένο εύρημα στις γυναίκες με κανονικό βάρος καθώς και υπέρβαρες γυναίκες.[12][16][21]
Ο λιπώδης ιστός διαθέτει αρωματάση, ένα ένζυμο που μετατρέπει την ανδροστενεδιόνη σε οιστρόνη και την τεστοστερόνη σε οιστραδιόλη. Η περίσσεια λιπώδους ιστού στις παχύσαρκες γυναίκες δημιουργεί το παράδοξο της ύπαρξης τόσο περίσσειας ανδρογόνων (τα οποία είναι υπεύθυνα για την τριχοφυία και την αρενοποίηση) όσο και οιστρογόνων (που αναστέλλουν την FSH μέσω αρνητικής ανατροφοδότησης).
Το PCOS μπορεί να σχετίζεται με χρόνια φλεγμονή,[39] με αρκετούς ερευνητές να συσχετίζουν τους φλεγμονώδεις μεσολαβητές με την ωορρηξία και άλλα συμπτώματα του PCOS.[40][41] Ομοίως, φαίνεται να υπάρχει σχέση μεταξύ PCOS και αυξημένου επιπέδου οξειδωτικού στρες.[42]
Διάγνωση[Επεξεργασία | επεξεργασία κώδικα]
Δεν έχουν όλες οι πάσχουσες από PCOS πολυκυστικές ωοθήκες (PCO), ούτε όλες οι γυναίκες με κύστεις ωοθηκών έχουν PCOS, αν και ο πυελικός υπέρηχος είναι σημαντικό διαγνωστικό εργαλείο, δεν είναι το μόνο.[43] Η διάγνωση είναι απλή χρησιμοποιώντας τα κριτήρια του Ρότερνταμ, ακόμη και όταν το σύνδρομο σχετίζεται με ευρύ φάσμα συμπτωμάτων.
-
Διακολπικό υπερηχογράφημα πολυκυστικής ωοθήκης
-
Πολυκυστική ωοθήκη όπως φαίνεται στην υπερηχογραφία
Ορισμός[Επεξεργασία | επεξεργασία κώδικα]
Συνήθως χρησιμοποιούνται δύο ορισμοί:
NIH[Επεξεργασία | επεξεργασία κώδικα]
- Το 1990, ένα εργαστήριο συναίνεσης που χρηματοδοτήθηκε από το NIH / NICHD πρότεινε ότι ένα άτομο έχει PCOS εάν έχει όλα τα ακόλουθα:[44]
- ολιγομηνόρροια
- σημάδια περίσσειας ανδρογόνων (κλινικά ή βιοχημικά)
- αποκλεισμός άλλων διαταραχών που μπορεί να οδηγήσουν σε ανωμαλία της εμμήνου ρύσεως και υπερανδρογονισμό
Ρότερνταμ[Επεξεργασία | επεξεργασία κώδικα]
- Το 2003, ένα εργαστήριο συναίνεσης που χρηματοδοτήθηκε από την ESHRE / ASRM στο Ρότερνταμ έδειξε ότι το PCOS είναι παρόν εάν πληρούνται 2 από τα 3 κριτήρια, ελλείψει άλλων οντοτήτων που θα μπορούσαν να προκαλέσουν αυτά τα ευρήματα[16][45][46]
- ολιγομηνόρροια και / ή αμηνόρροια
- υπερβολική δραστηριότητα ανδρογόνων
- πολυκυστικές ωοθήκες (με γυναικολογικό υπερηχογράφημα )
Ο ορισμός του Ρότερνταμ είναι ευρύτερος, συμπεριλαμβάνοντας πολλές περισσότερες γυναίκες, με τις πιο αξιοσημείωτες να είναι γυναίκες χωρίς περίσσεια ανδρογόνων. Οι επικριτές λένε ότι ευρήματα που ελήφθησαν από τη μελέτη γυναικών με περίσσεια ανδρογόνων δεν μπορούν κατ 'ανάγκη να επεκταθούν σε γυναίκες χωρίς περίσσεια ανδρογόνων.[47][48]
Εταιρεία περίσσειας PCOS ανδρογόνων[Επεξεργασία | επεξεργασία κώδικα]
- Το 2006, η Εταιρεία Περίσσειας Ανδρογόνων PCOS πρότεινε την ενίσχυση των διαγνωστικών κριτηρίων ως ακολούθως:[16]
- υπερβολική δραστηριότητα ανδρογόνων
- ολιγοαγγείωση / ωορρηξία και / ή πολυκυστικές ωοθήκες
- αποκλεισμός άλλων οντοτήτων που θα προκαλούσαν υπερβολική δραστηριότητα ανδρογόνων
Τυπική αξιολόγηση[Επεξεργασία | επεξεργασία κώδικα]
- Ιστορικό, ειδικά για την εμμηνόρροια, την παχυσαρκία, την υπερτρίχωση και την ακμή. Ένας κανόνας κλινικής πρόβλεψης διαπίστωσε ότι αυτές οι τέσσερις ερωτήσεις μπορούν να διαγνώσουν το PCOS με ευαισθησία 77,1% ( διάστημα εμπιστοσύνης 95% [CI] 62,7% –88,0%) και ειδικότητα 93,8% (95% CI 82,8% –98,7%).[49]
- Γυναικολογική υπερηχογραφία, ειδικά ψάχνοντας για μικρά ωοθυλάκια. Αυτά πιστεύεται ότι είναι το αποτέλεσμα της διαταραγμένης ωοθηκικής λειτουργίας με αποτυχημένη ωορρηξία, που αντικατοπτρίζεται από τη σπάνια ή απούσα εμμηνόρροια που είναι χαρακτηριστική της κατάστασης. Σε έναν κανονικό εμμηνορροϊκό κύκλο, ένα ωάριο απελευθερώνεται από ένα κυρίαρχο θυλάκιο - στην ουσία, μια κύστη που εκρήγνυται για να απελευθερώσει το ωάριο. Μετά την ωορρηξία, το υπόλοιπο των ωοθυλακίων μετατρέπεται σε ωχρό σώμα που παράγει προγεστερόνη, το οποίο συρρικνώνεται και εξαφανίζεται μετά από περίπου 12-14 ημέρες. Στο PCOS, υπάρχει η λεγόμενη «ωοθυλακική διακοπή», δηλαδή αρκετά θυλάκια αναπτύσσονται σε μέγεθος 5-7 mm, αλλά όχι περισσότερο. Κανένα ωοθυλάκιο δεν φτάνει το μεγάλο μέγεθος (16 mm ή περισσότερο). Σύμφωνα με τα κριτήρια του Ρότερνταμ, τα οποία χρησιμοποιούνται ευρέως για τη διάγνωση,[12] 12 ή περισσότερα μικρά θυλάκια θα πρέπει να εμφανίζονται σε ωοθήκη κατά την υπερηχογραφική εξέταση.[44] Πιο πρόσφατη έρευνα δείχνει ότι πρέπει να υπάρχουν τουλάχιστον 25 ωοθυλάκια σε μια ωοθήκη για να το χαρακτηρίσουν ως ότι έχει πολυκυστική μορφολογία ωοθηκών (PCOM) σε γυναίκες ηλικίας 18-35 ετών.[50] Τα θυλάκια μπορεί να είναι προσανατολισμένα στην περιφέρεια, δίνοντας την εμφάνιση μιας «σειράς μαργαριταριών».[51] Εάν δεν υπάρχουν διαθέσιμα μηχανήματα υπερηχογραφίας υψηλής ανάλυσης, όγκος ωοθηκών τουλάχιστον 10 ml θεωρείται ως αποδεκτός ορισμός της μορφολογίας των πολυκυστικών ωοθηκών αντί του αριθμού των ωοθυλακίων.
- Η λαπαροσκοπική εξέταση μπορεί να αποκαλύψει παχιά, λεία, λευκή μαργαριτάρι εξωτερική επιφάνεια της ωοθήκης. (Αυτό συνήθως θα ήταν τυχαίο εύρημα εάν η λαπαροσκόπηση πραγματοποιήθηκε για κάποιο άλλο λόγο, καθώς δεν αποτελεί ρουτίνα η εξέταση των ωοθηκών με αυτόν τον τρόπο για να επιβεβαιωθεί η διάγνωση του PCOS.)[εκκρεμεί παραπομπή]
- Τα επίπεδα ανδρογόνων στον ορό (αίμα) (ορμόνες που σχετίζονται με την ανάπτυξη των ανδρικών χαρακτηριστικών), συμπεριλαμβανομένης της ανδροστενεδιόνης και της τεστοστερόνης μπορεί να είναι αυξημένα.[16] Επίπεδα θειικής δεϋδροεπιανδροστερόνης (DHEA-S) άνω των 700-800 µg / dL υποδηλώνουν ιδιαίτερα δυσλειτουργία των επινεφριδίων επειδή το DHEA-S παράγεται αποκλειστικά από τα επινεφρίδια.[52][53] Το επίπεδο ελεύθερης τεστοστερόνης θεωρείται ότι είναι το καλύτερο μέτρο,[54] με το ~ 60% των ασθενών με PCOS να εμφανίζουν ανώτερα από τα φυσιολογικά επίπεδα.[20] Ο δείκτης ελεύθερου ανδρογόνου (FAI) του λόγου της τεστοστερόνης προς τη σφαιρίνη που δεσμεύει τις ορμόνες του φύλου (SHBG) είναι υψηλός και προορίζεται να είναι προγνωστικός παράγοντας της ελεύθερης τεστοστερόνης, αλλά αποτελεί κακή παράμετρο για αυτό και δεν είναι καλύτερος από την τεστοστερόνη μόνο ως δείκτης για PCOS,[55] πιθανώς επειδή ο FAI συσχετίζεται με τον βαθμό παχυσαρκίας.[56]
Ορισμένες άλλες αιματολογικές εξετάσεις είναι ενδεικτικές αλλά όχι διαγνωστικές. Η αναλογία LH ( ωχρινοτρόπου ορμόνη ) προς FSH ( ορμόνη διέγερσης ωοθυλακίων ), όταν μετριέται σε διεθνείς μονάδες, αυξάνεται σε γυναίκες με PCOS. Συνήθεις αποκοπές για τον χαρακτηρισμό ασυνήθιστα υψηλών λόγων LH / FSH είναι 2: 1 ή 3: 1[53] όταν ελέγχονται την ημέρα 3 του εμμηνορροϊκού κύκλου. Το μοτίβο δεν είναι πολύ ευαίσθητο. Αναλογία 2: 1 ή υψηλότερη υπήρχε σε λιγότερο από 50% των γυναικών με PCOS σε μία μελέτη.[57] Υπάρχουν συχνά χαμηλά επίπεδα σφαιρίνης που συνδέεται με τις ορμόνες του φύλλου, ιδίως σε παχύσαρκες ή υπέρβαρες γυναίκες.[58] Η αντιμυλέρια ορμόνη (AMH) αυξάνεται στο PCOS και μπορεί να γίνει μέρος των διαγνωστικών κριτηρίων της.[59][60][61]
Διαφορική διάγνωση[Επεξεργασία | επεξεργασία κώδικα]
Θα πρέπει να διερευνηθούν και άλλες αιτίες ακανόνιστης ή απουσίας εμμηνόρροιας και υπερτριχοφυίας, όπως υποθυρεοειδισμός, συγγενής υπερπλασία των επινεφριδίων (ανεπάρκεια 21-υδροξυλάσης), σύνδρομο Cushing, υπερπρολακτιναιμία, νεοπλάσματα έκκρισης ανδρογόνων και άλλες διαταραχές της υπόφυσης ή των επινεφριδίων.[16][46][53]
Διαχείριση[Επεξεργασία | επεξεργασία κώδικα]
Οι κύριες θεραπείες για το PCOS περιλαμβάνουν: αλλαγές στον τρόπο ζωής και φάρμακα.[62]
Οι στόχοι θεραπείας μπορούν να χωριστούν σε τέσσερις κατηγορίες:
- Μείωση των επιπέδων αντίστασης στην ινσουλίνη
- Αποκατάσταση της γονιμότητας
- Θεραπεία της τριχοφυίας ή της ακμής
- Αποκατάσταση της τακτικής εμμήνου ρύσεως και πρόληψη της υπερπλασίας ενδομητρίου και του καρκίνου του ενδομητρίου
Διατροφή[Επεξεργασία | επεξεργασία κώδικα]
Όταν το PCOS σχετίζεται με αυξημένο βάρος ή παχυσαρκία, η επιτυχής απώλεια βάρους είναι η πιο αποτελεσματική μέθοδος αποκατάστασης της κανονικής ωορρηξίας / εμμήνου ρύσεως. Οι κατευθυντήριες γραμμές της Αμερικανικής Ένωσης Κλινικών Ενδοκρινολόγων προτείνουν στόχο επίτευξης απώλειας βάρους 5 έως 15% ή περισσότερο, το οποίο βελτιώνει την αντίσταση στην ινσουλίνη και όλες τις ορμονικές διαταραχές.[63] Ωστόσο, πολλές γυναίκες δυσκολεύονται να επιτύχουν και να διατηρήσουν σημαντική απώλεια βάρους. Μια επιστημονική ανασκόπηση το 2013 διαπίστωσε παρόμοιες μειώσεις στο βάρος και τη σύνθεση του σώματος και βελτιώσεις στο ποσοστό εγκυμοσύνης, την κανονικότητα της εμμήνου ρύσεως, την ωορρηξία, τον υπερανδρογονισμό, την αντίσταση στην ινσουλίνη, τα λιπίδια και την ποιότητα ζωής, με απώλεια βάρους ανεξάρτητα από τη σύνθεση της διατροφής.[64] Ωστόσο, μια δίαιτα χαμηλού γλυκαιμικού δείκτη, στην οποία σημαντικό μέρος των συνολικών υδατανθράκων λαμβάνονται από φρούτα, λαχανικά και πηγές ολικής αλέσεως, έχει οδηγήσει σε μεγαλύτερη κανονικότητα της εμμήνου ρύσεως από μια υγιεινή διατροφή που αντιστοιχεί σε μακροθρεπτικά συστατικά.
Η ανεπάρκεια βιταμίνης D μπορεί να διαδραματίσει κάποιο ρόλο στην ανάπτυξη μεταβολικού συνδρόμου, επομένως ενδείκνυται η θεραπεία αυτής της ανεπάρκειας.[65][66] Ωστόσο, μια συστηματική ανασκόπηση του 2015 δεν βρήκε στοιχεία που να αποδεικνύουν ότι τα συμπληρώματα βιταμίνης D μείωσαν τις μεταβολικές και ορμονικές δυσλειτουργίες στο PCOS.[67] Όσον αφορά το 2012, οι παρεμβάσεις που χρησιμοποιούν συμπληρώματα διατροφής για τη διόρθωση των μεταβολικών ελλείψεων σε άτομα με PCOS είχαν δοκιμαστεί σε μικρές, μη ελεγμένες και μη τυχαιοποιημένες κλινικές δοκιμές. Τα προκύπτοντα δεδομένα δεν επαρκούν για να προτείνουν τη χρήση τους.[68]
Φάρμακα[Επεξεργασία | επεξεργασία κώδικα]
Τα φάρμακα για PCOS περιλαμβάνουν αντισυλληπτικά από το στόμα και μετφορμίνη. Τα από του στόματος αντισυλληπτικά αυξάνουν την παραγωγή σφαιρίνης που δεσμεύει τις ορμόνες του φύλου, γεγονός που αυξάνει τη σύνδεση της ελεύθερης τεστοστερόνης. Αυτό μειώνει τα συμπτώματα της υπερτρίχωσης που προκαλείται από την υψηλή τεστοστερόνη και ρυθμίζει την επιστροφή σε κανονικές εμμηνορροϊκές περιόδους. Η μετφορμίνη είναι φάρμακο που χρησιμοποιείται συνήθως στον σακχαρώδη διαβήτη τύπου 2 για τη μείωση της αντίστασης στην ινσουλίνη και χρησιμοποιείται εκτός ετικέτας (στο Ηνωμένο Βασίλειο, ΗΠΑ, ΑΕ και ΕΕ) για τη θεραπεία της αντίστασης στην ινσουλίνη που εμφανίζεται στο PCOS. Σε πολλές περιπτώσεις, η μετφορμίνη υποστηρίζει επίσης τη λειτουργία των ωοθηκών και επιστρέφει στην κανονική ωορρηξία.[65][69] Η σπιρονολακτόνη μπορεί να χρησιμοποιηθεί για τα αντιανδρογόνα αποτελέσματά της και η τοπική κρέμα εφλορνιθίνη μπορεί να χρησιμοποιηθεί για τη μείωση των μαλλιών του προσώπου. Μια νεότερη κατηγορία φαρμάκων αντίστασης στην ινσουλίνη, οι θειαζολιδινοδιόνες (γλιταζόνες), έχουν δείξει ισοδύναμη αποτελεσματικότητα με τη μετφορμίνη, αλλά η μετφορμίνη έχει πιο ευνοϊκό προφίλ παρενεργειών.[70][71] Το Εθνικό Ινστιτούτο Υγείας και Κλινικής Αριστείας του Ηνωμένου Βασιλείου συνέστησε το 2004 στις γυναίκες με PCOS και δείκτη μάζας σώματος άνω των 25 να λαμβάνουν μετφορμίνη όταν άλλη θεραπεία δεν έχει αποφέρει αποτελέσματα.[72] Η μετφορμίνη μπορεί να μην είναι αποτελεσματική σε κάθε τύπο PCOS, και ως εκ τούτου υπάρχει κάποια διαφωνία σχετικά με το εάν πρέπει να χρησιμοποιηθεί ως γενική θεραπεία πρώτης γραμμής.[73] Εκτός από αυτό, η μετφορμίνη σχετίζεται με πολλές δυσάρεστες παρενέργειες: όπως κοιλιακό άλγος, μεταλλική γεύση στο στόμα, διάρροια και έμετος.[74] Η χρήση στατινών στη διαχείριση του υποκείμενου μεταβολικού συνδρόμου παραμένει ασαφής.[75]
Μπορεί να είναι δύσκολο να μείνει έγκυος μια γυναίκα με PCOS επειδή προκαλεί ακανόνιστη ωορρηξία. Τα φάρμακα που επάγουν τη γονιμότητα κατά τη προσπάθεια σύλληψης περιλαμβάνουν τον επαγωγέα ωορρηξίας κλομιφαίνη ή την παλμική λευπρορελίνη. Η μετφορμίνη βελτιώνει την αποτελεσματικότητα της θεραπείας γονιμότητας όταν χρησιμοποιείται σε συνδυασμό με κλομιφαίνη.[76] Τα στοιχεία από τυχαιοποιημένες ελεγχόμενες δοκιμές υποδηλώνουν ότι όσον αφορά τη ζωντανή γέννηση, η μετφορμίνη μπορεί να είναι καλύτερη από το εικονικό φάρμακο και η μετφορμίνη συν κλομιφαίνη μπορεί να είναι καλύτερη από την κλομιφαίνη μόνο, αλλά και στις δύο περιπτώσεις οι γυναίκες μπορεί να είναι πιο πιθανό να παρουσιάσουν γαστρεντερικές παρενέργειες με μετφορμίνη.[77]
Η μετφορμίνη πιστεύεται ότι είναι ασφαλής για χρήση κατά τη διάρκεια της εγκυμοσύνης ( κατηγορία εγκυμοσύνης Β στις ΗΠΑ).[78] Μια ανασκόπηση το 2014 κατέληξε στο συμπέρασμα ότι η χρήση μετφορμίνης δεν αυξάνει τον κίνδυνο σοβαρών γενετικών ανωμαλιών σε γυναίκες που έλαβαν μετφορμίνη κατά το πρώτο τρίμηνο.[79] Η λιραγλουτίδη μπορεί να μειώσει το βάρος και την περιφέρεια της μέσης περισσότερο από άλλα φάρμακα.[80]
Υπογονιμότητα[Επεξεργασία | επεξεργασία κώδικα]
Δεν έχουν όλες οι γυναίκες με PCOS δυσκολία να μείνουν έγκυες. Για όσες δυσκολεύονται, η ωορρηξία ή η αραιή ωορρηξία είναι μια κοινή αιτία. Άλλοι παράγοντες περιλαμβάνουν αλλαγμένα επίπεδα γοναδοτροπινών, υπερανδρογοναιμίας και υπερινσουλιναιμίας.[81] Όπως οι γυναίκες χωρίς PCOS, οι γυναίκες με PCOS που έχουν ωορρηξία μπορεί να είναι στείρες λόγω άλλων αιτίων, όπως φραγμός των σαλπίγγων λόγω ιστορικού σεξουαλικά μεταδιδόμενων ασθενειών.[82]
Για εκείνες τις γυναίκες που μετά την απώλεια βάρους εξακολουθούν να μην έχουν ωορηξία ή για λεπτές γυναίκες χωρίς ωορηξία, τότε τα φάρμακα λετροζόλη και κιτρική κλομιφαίνη είναι οι κύριες θεραπείες που χρησιμοποιούνται για την προώθηση της ωορρηξίας.[83][84][85] Προηγουμένως, η αντιδιαβητική αγωγή μετφορμίνη συνιστώταν για τη θεραπεία την ανωοθηλακιορηξίας, αλλά φαίνεται λιγότερο αποτελεσματική από τη λετροζόλη ή την κλομιφαίνη.[86]
Κατάθλιψη[Επεξεργασία | επεξεργασία κώδικα]
Αν και οι γυναίκες με PCOS είναι πολύ πιο πιθανό να έχουν κατάθλιψη από τις γυναίκες χωρίς, τα στοιχεία για τη χρήση αντικαταθληπτικών σε γυναίκες με PCOS παραμένουν ασαφή.[87]
Υπερτρίχωση και ακμή[Επεξεργασία | επεξεργασία κώδικα]
Όταν είναι κατάλληλο (π.χ., σε γυναίκες σε αναπαραγωγική ηλικία που χρειάζονται αντισύλληψη), ένα συνηθισμένο αντισυλληπτικό χάπι είναι συχνά αποτελεσματικό στη μείωση της υπερτρίχωσης.[65] Τα προγεστογόνα όπως η νοργεστρέλη και η λεβονοργεστρέλη πρέπει να αποφεύγονται λόγω των ανδρογόνων επιδράσεών τους. Η μετφορμίνη σε συνδυασμό με ένα από του στόματος αντισυλληπτικό μπορεί να είναι πιο αποτελεσματική από τη μετφορμίνη ή το από του στόματος αντισυλληπτικό από μόνο του.[88]
Άλλα φάρμακα με αντι-ανδρογόνα αποτελέσματα περιλαμβάνουν τις φλουταμίδη[89] και σπιρονολακτόνη,[65] οι οποίες μπορούν να βελτιώσουν την υπερτρίχωση. Η μετφορμίνη μπορεί να μειώσει την υπετρίχωσης, ίσως μειώνοντας την αντίσταση στην ινσουλίνη και χρησιμοποιείται συχνά εάν υπάρχουν άλλα χαρακτηριστικά όπως η αντίσταση στην ινσουλίνη, διαβήτης ή παχυσαρκία που θα πρέπει επίσης να ωφεληθούν από τη μετφορμίνη. Η εφλορνιθίνη (Vaniqa) είναι ένα φάρμακο που εφαρμόζεται στο δέρμα σε μορφή κρέμας και δρα απευθείας στα θυλάκια των μαλλιών για να εμποδίσει την ανάπτυξη των μαλλιών. Εφαρμόζεται συνήθως στο πρόσωπο. Μπορούν επίσης να χρησιμοποιηθούν αναστολείς της 5-άλφα αναγωγάσης (όπως η φιναστερίδη και η ντουταστερίδη )[90] Δουλεύουν εμποδίζοντας τη μετατροπή της τεστοστερόνης σε διυδροτεστοστερόνη (η τελευταία εκ των οποίων είναι υπεύθυνη για τις περισσότερες αλλοιώσεις της ανάπτυξης των μαλλιών και την ανδρογόνο ακμή ).
Εμμηνορροϊκή ανωμαλία[Επεξεργασία | επεξεργασία κώδικα]
Εάν η γονιμότητα δεν είναι ο πρωταρχικός στόχος, τότε η εμμηνόρροια μπορεί συνήθως να ρυθμιστεί με ένα αντισυλληπτικό χάπι.[65] Ο σκοπός της ρύθμισης της εμμήνου ρύσεως, στην ουσία, είναι για την ευκολία της γυναίκας και ίσως για την αίσθηση ευεξίας της. Δεν υπάρχει ιατρική απαίτηση για κανονικές περιόδους, αρκεί να εμφανίζονται αρκετά συχνά. [εκκρεμεί παραπομπή] Εάν δεν είναι επιθυμητός ένας κανονικός εμμηνορροϊκός κύκλος, τότε δεν απαιτείται απαραίτητα θεραπεία για έναν ακανόνιστο κύκλο. Οι περισσότεροι ειδικοί λένε ότι, εάν μια εμμηνορροϊκή αιμορραγία εμφανίζεται τουλάχιστον κάθε τρεις μήνες, τότε το ενδομήτριο (επένδυση της μήτρας) φεύγει αρκετά συχνά για να αποτρέψει τον αυξημένο κίνδυνο ανωμαλιών ή καρκίνου του ενδομητρίου.[91] Εάν η εμμηνόρροια εμφανίζεται λιγότερο συχνά ή καθόλου, συνιστάται κάποια μορφή αντικατάστασης προγεστογόνου.[90] Μια εναλλακτική λύση είναι το προγεστογόνο από το στόμα που λαμβάνεται ανά διαστήματα (π.χ. κάθε τρεις μήνες) για να προκαλέσει μια προβλέψιμη εμμηνορροϊκή αιμορραγία.[εκκρεμεί παραπομπή]
Πρόγνωση και συναφείς καταστάσεις[Επεξεργασία | επεξεργασία κώδικα]
Η διάγνωση του PCOS υποδηλώνει αυξημένο κίνδυνο για τα ακόλουθα:
- Η υπερπλασία του ενδομητρίου και ο καρκίνος του ενδομητρίου (καρκίνος της επένδυσης της μήτρας) είναι δυνατοί, λόγω της υπερσυσσώρευσης του επιθηλίου της μήτρας, και επίσης της έλλειψης προγεστερόνης με αποτέλεσμα την παρατεταμένη διέγερση των κυττάρων της μήτρας από τα οιστρογόνα.[44][92] Δεν είναι σαφές εάν αυτός ο κίνδυνος οφείλεται άμεσα στο σύνδρομο ή από τη σχετιζόμενη παχυσαρκία, υπερινσουλιναιμία και υπερανδρογονισμό.[93][94][95]
- Αντίσταση στην ινσουλίνη / διαβήτης τύπου 2. Μια ανασκόπηση που δημοσιεύθηκε το 2010 κατέληξε στο συμπέρασμα ότι οι γυναίκες με PCOS έχουν αυξημένο επιπολασμό της αντίστασης στην ινσουλίνη και του διαβήτη τύπου 2, ακόμη και όταν ελέγχουν τον δείκτη μάζας σώματος (ΔΜΣ).[96] Το PCOS κάνει επίσης μια γυναίκα ως υψηλότερου κινδύνου για διαβήτη.[97]
- Υψηλή αρτηριακή πίεση, ιδιαίτερα σε παχυσαρκία ή κατά τη διάρκεια της εγκυμοσύνης
- Κατάθλιψη και άγχος[16][98]
- Δυσλιπιδαιμία - διαταραχές του μεταβολισμού των λιπιδίων - χοληστερόλη και τριγλυκερίδια. Οι γυναίκες με PCOS εμφανίζουν μειωμένη αφαίρεση υπολειμμάτων που προκαλούν αθηροσκλήρωση, φαινομενικά ανεξάρτητα από την αντίσταση στην ινσουλίνη / διαβήτη τύπου II.
- Καρδιαγγειακές παθήσεις, με μετα-ανάλυση που υπολογίζει διπλάσιο κίνδυνο αρτηριακής νόσου στις γυναίκες με PCOS σε σχέση με γυναίκες χωρίς PCOS, ανεξάρτητα από τον ΔΜΣ.[99]
- Εγκεφαλικά επεισόδια
- Αύξηση βάρους
- Αποβολή[100][101]
- Άπνοια ύπνου, ιδιαίτερα εάν υπάρχει παχυσαρκία
- Μη αλκοολική λιπώδης ηπατική νόσος, και πάλι ιδιαίτερα εάν υπάρχει παχυσαρκία
- Μελανίζουσα ακάνθωση (μπαλώματα σκουρόχρωμου δέρματος κάτω από τα χέρια, στην περιοχή της βουβωνικής χώρας, στο πίσω μέρος του λαιμού)
- Αυτοάνοση θυρεοειδίτιδα [εκκρεμεί παραπομπή]
- Ορισμένες μελέτες αναφέρουν υψηλότερη συχνότητα εμφάνισης PCOS στους τρανς άνδρες (πριν από τη λήψη τεστοστερόνης ),[102][103][104] αν και δεν έχουν βρει όλοι την ίδια σχέση.[105] Τα άτομα με PCOS εν γένει, σύμφωνα με πληροφορίες, είναι πιο πιθανό να βλέπουν τον εαυτό τους ως «σεξουαλικά αδιαφοροποίητο» ή «ανδρόγυνο» και «λιγότερο πιθανό να ταυτιστούν με ένα γυναικείο φύλο»[106]
Ο κίνδυνος καρκίνου ωοθηκών και καρκίνου του μαστού δεν αυξάνεται σημαντικά συνολικά.[92]
Επιδημιολογία[Επεξεργασία | επεξεργασία κώδικα]
Ο επιπολασμός του PCOS εξαρτάται από την επιλογή των διαγνωστικών κριτηρίων. Ο Παγκόσμιος Οργανισμός Υγείας εκτιμά ότι επηρεάζει 116 εκατομμύρια γυναίκες παγκοσμίως από το 2010 (3,4% των γυναικών).[107] Μια άλλη εκτίμηση δείχνει ότι το 7% των γυναικών αναπαραγωγικής ηλικίας επηρεάζεται.[108] Μια άλλη μελέτη που χρησιμοποίησε τα κριτήρια του Ρότερνταμ διαπίστωσε ότι περίπου το 18% των γυναικών είχαν PCOS και ότι το 70% από αυτές ήταν προηγουμένως αδιάγνωστες.[16]
Τα υπερηχογραφικά ευρήματα των πολυκυστικών ωοθηκών βρίσκονται στο 8-25% των γυναικών που δεν έχουν προσβληθεί από το σύνδρομο.[109][110][111][112] 14% των γυναικών υπό από του στόματος αντισυλληπτικά βρέθηκαν να έχουν πολυκυστικές ωοθήκες. Οι κύστεις των ωοθηκών είναι επίσης μια κοινή παρενέργεια των ενδομήτριων συσκευών που απελευθερώνουν λεβονοργεστρέλη (IUDs).[113]
Ιστορία[Επεξεργασία | επεξεργασία κώδικα]
Η κατάσταση περιγράφηκε για πρώτη φορά το 1935 από τους Αμερικανούς γυναικολόγους Άιρβινγκ Στάιν και Μίκαελ Λέβενταλ, από τους οποίους προέρχεται το αρχικό του όνομα του συνδρόμου Stein – Leventhal.[43][44]
Η πρώτη δημοσιευμένη περιγραφή ενός ατόμου με αυτό που τώρα αναγνωρίζεται ως PCOS ήταν το 1721 στην Ιταλία.[18] Οι σχετικές με κύστεις αλλαγές στις ωοθήκες περιγράφονται το 1844.
Παραπομπές[Επεξεργασία | επεξεργασία κώδικα]
- ↑ 1,0 1,1 www
.nhs .uk /conditions /polycystic-ovary-syndrome-pcos /. - ↑ www
.ncbi .nlm .nih .gov /pmc /articles /PMC3816269 /. - ↑ 3,0 3,1 3,2 «Polycystic Ovary Syndrome (PCOS): Condition Information». National Institute of Child Health and Human Development. 31 Ιανουαρίου 2017. Ανακτήθηκε στις 19 Νοεμβρίου 2018.
- ↑ «Polycystic ovary syndrome (PCOS) fact sheet». Women's Health. 23 Δεκεμβρίου 2014. Αρχειοθετήθηκε από το πρωτότυπο στις 12 Αυγούστου 2016. Ανακτήθηκε στις 11 Αυγούστου 2016.
- ↑ «What are the symptoms of PCOS?». National Institute of Child Health and Human Development (NICHD). Αρχειοθετήθηκε από το πρωτότυπο (05/23/2013) στις 3 Μαρτίου 2015. Ανακτήθηκε στις 13 Μαρτίου 2015.
- ↑ «Genetic, hormonal and metabolic aspects of PCOS: an update». Reproductive Biology and Endocrinology 14 (1): 38. 2016. doi:. PMID 27423183.
- ↑ 7,0 7,1 7,2 «The role of genes and environment in the etiology of PCOS». Endocrine 30 (1): 19–26. 2006. doi:. PMID 17185788.
- ↑ «Scientific Statement on the Diagnostic Criteria, Epidemiology, Pathophysiology, and Molecular Genetics of Polycystic Ovary Syndrome». Endocrine Reviews 36 (5): 487–525. 2015. doi:. PMID 26426951.
- ↑ 9,0 9,1 «How many people are affected or at risk for PCOS?». Eunice Kennedy Shriver National Institute of Child Health and Human Development. 23 Μαΐου 2013. Αρχειοθετήθηκε από το πρωτότυπο στις 4 Μαρτίου 2015. Ανακτήθηκε στις 13 Μαρτίου 2015.
- ↑ «How do health care providers diagnose PCOS?». Eunice Kennedy Shriver National Institute of Child Health and Human Development. 23 Μαΐου 2013. Αρχειοθετήθηκε από το πρωτότυπο στις 2 Απριλίου 2015. Ανακτήθηκε στις 13 Μαρτίου 2015.
- ↑ «Is there a cure for PCOS?». US Department of Health and Human Services, National Institutes of Health. 23 Μαΐου 2013. Αρχειοθετήθηκε από το πρωτότυπο στις 5 Απριλίου 2015. Ανακτήθηκε στις 13 Μαρτίου 2015.
- ↑ 12,0 12,1 12,2 «Metabolic Syndrome: Polycystic Ovary Syndrome». FP Essentials 435: 30–42. 2015. PMID 26280343.
- ↑ «Androgens in polycystic ovary syndrome: the role of exercise and a diet». Seminars in Reproductive Medicine 27 (4): 306–15. 2009. doi:. PMID 19530064.
- ↑ National Institutes of Health (NIH) (14 Ιουλίου 2014). «Treatments to Relieve Symptoms of PCOS». Αρχειοθετήθηκε από το πρωτότυπο στις 2 Απριλίου 2015. Ανακτήθηκε στις 13 Μαρτίου 2015.
- ↑ National Institutes of Health (NIH) (14 Ιουλίου 2014). «Treatments for Infertility Resulting from PCOS». Αρχειοθετήθηκε από το πρωτότυπο στις 2 Απριλίου 2015. Ανακτήθηκε στις 13 Μαρτίου 2015.
- ↑ 16,0 16,1 16,2 16,3 16,4 16,5 16,6 16,7 16,8 «Polycystic ovary syndrome: a complex condition with psychological, reproductive and metabolic manifestations that impacts on health across the lifespan». BMC Med 8 (1): 41. 2010. doi:. PMID 20591140.
- ↑ editor, Lubna Pal (2013). «Diagnostic Criteria and Epidemiology of PCOS». Polycystic Ovary Syndrome Current and Emerging Concepts. Dordrecht: Springer. σελ. 7. ISBN 9781461483946.
- ↑ 18,0 18,1 Kovacs, Gabor T.· Norman, Robert (22 Φεβρουαρίου 2007). Polycystic Ovary Syndrome. Cambridge University Press. σελ. 4. ISBN 9781139462037. Ανακτήθηκε στις 29 Μαρτίου 2013.
- ↑ Christine Cortet-Rudelli· Didier Dewailly (21 Σεπτεμβρίου 2006). «Diagnosis of Hyperandrogenism in Female Adolescents». Hyperandrogenism in Adolescent Girls. Armenian Health Network, Health.am. Αρχειοθετήθηκε από το πρωτότυπο στις 30 Σεπτεμβρίου 2007. Ανακτήθηκε στις 21 Νοεμβρίου 2006.
- ↑ 20,0 20,1 «Prevalence of hyperandrogenemia in the polycystic ovary syndrome diagnosed by the National Institutes of Health 1990 criteria». Fertil. Steril. 93 (6): 1938–41. 2010. doi:. PMID 19249030.
- ↑ 21,0 21,1 «The effect of serum and intrafollicular insulin resistance parameters and homocysteine levels of nonobese, nonhyperandrogenemic polycystic ovary syndrome patients on in vitro fertilization outcome». Fertil. Steril. 93 (6): 1864–9. 2010. doi:. PMID 19171332.
- ↑ «Adiposity and metabolic dysfunction in polycystic ovary syndrome». Horm Mol Biol Clin Investig 21 (2): 107–16. February 2015. doi:. PMID 25781555.
- ↑ «Effects of androgens on insulin action in women: is androgen excess a component of female metabolic syndrome?». Diabetes Metab. Res. Rev. 24 (7): 520–32. October 2008. doi:. PMID 18615851.
- ↑ Goyal, Manu; Dawood, Ayman S. (2017). «Debates Regarding Lean Patients with Polycystic Ovary Syndrome: A Narrative Review». Journal of Human Reproductive Sciences 10 (3): 154–161. doi:. ISSN 0974-1208. PMID 29142442.
- ↑ Sachdeva, Garima; Gainder, Shalini; Suri, Vanita; Sachdeva, Naresh; Chopra, Seema (March 2019). «Obese and Non-obese Polycystic Ovarian Syndrome: Comparison of Clinical, Metabolic, Hormonal Parameters, and their Differential Response to Clomiphene». Indian Journal of Endocrinology and Metabolism 23 (2): 257–262. doi:. ISSN 2230-8210. PMID 31161114.
- ↑ Page 836 (Section:Polycystic ovary syndrome) in: «Contemporary genetic technologies and female reproduction». Hum. Reprod. Update 17 (6): 829–47. 2011. doi:. PMID 21896560.
- ↑ 27,0 27,1 «Molecular progress in infertility: polycystic ovary syndrome». Fertil. Steril. 78 (3): 569–76. 2002. doi:. PMID 12215335.
- ↑ Filippou, P; Homburg, R (1 July 2017). «Is foetal hyperexposure to androgens a cause of PCOS?». Human Reproduction Update 23 (4): 421–432. doi:. PMID 28531286.
- ↑ «Polycystic ovarian disease: heritability and heterogeneity». Hum. Reprod. Update 7 (1): 3–7. 2001. doi:. PMID 11212071.
- ↑ Ada Hamosh (12 Σεπτεμβρίου 2011). «POLYCYSTIC OVARY SYNDROME 1; PCOS1». OMIM. McKusick-Nathans Institute of Genetic Medicine, Johns Hopkins University School of Medicine. Αρχειοθετήθηκε από το πρωτότυπο στις 16 Ιουλίου 2015. Ανακτήθηκε στις 15 Νοεμβρίου 2011.
- ↑ 31,0 31,1 «Some new thoughts on the pathophysiology and genetics of polycystic ovary syndrome». Ann. N. Y. Acad. Sci. 997 (1): 42–8. 2003. doi:. PMID 14644808. Bibcode: 2003NYASA.997...42S.
- ↑ «The genetics of polycystic ovary syndrome». Best Pract Res Clin Obstet Gynaecol 18 (5): 707–18. 2004. doi:. PMID 15380142.
- ↑ Draper (2003). «Mutations in the genes encoding 11β-hydroxysteroid dehydrogenase type 1 and hexose-6-phosphate dehydrogenase interact to cause cortisone reductase deficiency». Nature Genetics 34 (4): 434–439. doi:. PMID 12858176.
- ↑ Ehrmann David A (2005). «Polycystic Ovary Syndrome». N Engl J Med 352 (6039): 1223–1236. doi:. PMID 15788499.
- ↑ «Renaming PCOS—a two-state solution». J. Clin. Endocrinol. Metab. 98 (11): 4325–8. 2013. doi:. PMID 24009134.
- ↑ «What is Luteinizing Hormone?». Hormone.org. Endocrine Society. Ανακτήθηκε στις 7 Ιουνίου 2019.
- ↑ «The utility of the gonadotrophin releasing hormone (GnRH) test in the diagnosis of polycystic ovary syndrome (PCOS)». Endokrynol Pol 62 (2): 120–8. 2011. PMID 21528473.
- ↑ Diamanti-Kandarakis, Evanthia; Dunaif, Andrea (December 2012). «Insulin Resistance and the Polycystic Ovary Syndrome Revisited: An Update on Mechanisms and Implications». Endocrine Reviews 33 (6): 981–1030. doi:. PMID 23065822.
- ↑ «Mediators of inflammation in polycystic ovary syndrome in relation to adiposity». Mediators Inflamm. 2010: 1–5. 2010. doi:. PMID 20396393.
- ↑ «Interactions between interferon gamma, tumour necrosis factor alpha, and interleukin-1 in modulating progesterone and oestradiol production by human luteinized granulosa cells in culture». Hum. Reprod. 7 (10): 1361–4. 1992. doi:. PMID 1291559. https://archive.org/details/sim_human-reproduction_1992-11_7_10/page/1361.
- ↑ «Reactive oxygen species-induced oxidative stress in the development of insulin resistance and hyperandrogenism in polycystic ovary syndrome». J. Clin. Endocrinol. Metab. 91 (1): 336–40. 2006. doi:. PMID 16249279.
- ↑ «Circulating markers of oxidative stress and polycystic ovary syndrome (PCOS): a systematic review and meta-analysis». Hum. Reprod. Update 19 (3): 268–88. 2013. doi:. PMID 23303572.
- ↑ 43,0 43,1 Marrinan, Greg (20 Απριλίου 2011). Lin, Eugene C, επιμ. «Imaging in Polycystic Ovary Disease». eMedicine. eMedicine. Αρχειοθετήθηκε από το πρωτότυπο στις 8 Νοεμβρίου 2011. Ανακτήθηκε στις 19 Νοεμβρίου 2011.
- ↑ 44,0 44,1 44,2 44,3 Richard Scott Lucidi (25 Οκτωβρίου 2011). «Polycystic Ovarian Syndrome». eMedicine. Αρχειοθετήθηκε από το πρωτότυπο στις 10 Νοεμβρίου 2011. Ανακτήθηκε στις 19 Νοεμβρίου 2011.
- ↑ «Controversy in clinical endocrinology: diagnosis of polycystic ovarian syndrome: the Rotterdam criteria are premature». J. Clin. Endocrinol. Metab. 91 (3): 781–5. 2006. doi:. PMID 16418211.
- ↑ 46,0 46,1 Rotterdam ESHRE/ASRM-Sponsored PCOS consensus workshop group (2004). «Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome (PCOS)». Hum. Reprod. 19 (1): 41–7. doi:. PMID 14688154. https://archive.org/details/sim_human-reproduction_2004-01_19_1/page/41.
- ↑ «Diagnosis of polycystic ovary syndrome: from NIH criteria to ESHRE-ASRM guidelines». Minerva Ginecol 56 (1): 1–6. 2004. PMID 14973405.
- ↑ «Definitions, prevalence and symptoms of polycystic ovaries and polycystic ovary syndrome». Best Pract Res Clin Obstet Gynaecol 18 (5): 671–83. 2004. doi:. PMID 15380140.
- ↑ «Polycystic ovary syndrome: validated questionnaire for use in diagnosis». Can Fam Physician 53 (6): 1042–7, 1041. 2007. PMID 17872783. PMC 1949220. http://www.cfp.ca/cgi/pmidlookup?view=long&pmid=17872783.
- ↑ «Definition and significance of polycystic ovarian morphology: a task force report from the Androgen Excess and Polycystic Ovary Syndrome Society». Hum. Reprod. Update 20 (3): 334–52. 2013. doi:. PMID 24345633.
- ↑ O'Brien, William T. (1 Ιανουαρίου 2011). Top 3 Differentials in Radiology. Thieme. σελ. 369. ISBN 978-1-60406-228-1. Ανακτήθηκε στις 30 Αυγούστου 2014.
Ultrasound findings in PCOS include enlarged ovaries with peripheral follicles in a "string of pearls" configuration.
- ↑ «The clinical evaluation of hirsutism». Dermatol Ther 21 (5): 376–91. 2008. doi:. PMID 18844715.
- ↑ 53,0 53,1 53,2 «Polycystic Ovarian Syndrome Workup». eMedicine. 25 Οκτωβρίου 2011. Αρχειοθετήθηκε από το πρωτότυπο στις 17 Νοεμβρίου 2011. Ανακτήθηκε στις 19 Νοεμβρίου 2011.
- ↑ «Free testosterone, luteinizing hormone/follicle stimulating hormone ratio and pelvic sonography in relation to skin manifestations in patients with polycystic ovary syndrome». Saudi Med J 28 (7): 1039–43. 2007. PMID 17603706.
- ↑ «Which hormone tests for the diagnosis of polycystic ovary syndrome?». Br J Obstet Gynaecol 99 (3): 232–8. 1992. doi:. PMID 1296589.
- ↑ «[Clinical features, hormonal profile, and metabolic abnormalities of obese women with obese polycystic ovary syndrome]» (στα Chinese). Zhonghua Yi Xue Za Zhi 85 (46): 3266–71. 2005. PMID 16409817.
- ↑ «Incidence of elevated LH/FSH ratio in polycystic ovary syndrome women with normo- and hyperinsulinemia». Rocz. Akad. Med. Bialymst. 48: 131–4. 2003. PMID 14737959.
- ↑ Macpherson, Gordon (2002). Black's Medical Dictionary (40 έκδοση). Lanham, MD: Scarecrow Press. σελ. 496. ISBN 0810849844.
- ↑ «Role of Anti-Müllerian Hormone in pathophysiology, diagnosis and treatment of Polycystic Ovary Syndrome: a review». Reproductive Biology and Endocrinology 13: 137. 2015. doi:. PMID 26691645.
- ↑ «The physiology and clinical utility of anti-Mullerian hormone in women». Human Reproduction Update 20 (3): 370–85. 2014. doi:. PMID 24430863.
- ↑ «Anti-Müllerian hormone: ovarian reserve testing and its potential clinical implications». Hum. Reprod. Update 20 (5): 688–701. 2014. doi:. PMID 24821925.
- ↑ Legro, Richard S.; Arslanian, Silva A.; Ehrmann, David A.; Hoeger, Kathleen M.; Murad, M. Hassan; Pasquali, Renato; Welt, Corrine K.; Endocrine Society (December 2013). «Diagnosis and treatment of polycystic ovary syndrome: an Endocrine Society clinical practice guideline». The Journal of Clinical Endocrinology and Metabolism 98 (12): 4565–4592. doi:. ISSN 1945-7197. PMID 24151290.
- ↑ Garvey, WT; Mechanick, JI; Brett, EM; Garber, AJ; Hurley, DL; Jastreboff, AM; Nadolsky, K; Pessah-Pollack, R και άλλοι. (July 2016). «American Association of Clinical Endocrinologists and American College of Endocrinology Comprehensive Clinical Practice Guidelines for Medical Care of Patients with Obesity». Endocrine Practice 22 Suppl 3: 1–203. doi:. PMID 27219496.
- ↑ «Dietary composition in the treatment of polycystic ovary syndrome: a systematic review to inform evidence-based guidelines». Hum. Reprod. Update 19 (5): 432. 2013. doi:. PMID 23727939.
- ↑ 65,0 65,1 65,2 65,3 65,4 «Polycystic Ovarian Syndrome Treatment & Management». eMedicine. 25 Οκτωβρίου 2011. Αρχειοθετήθηκε από το πρωτότυπο στις 16 Νοεμβρίου 2011. Ανακτήθηκε στις 19 Νοεμβρίου 2011.
- ↑ «The role of vitamin D in metabolic disturbances in polycystic ovary syndrome: a systematic review». European Journal of Endocrinology 169 (6): 853–65. 2013. doi:. PMID 24044903.
- ↑ «Serum Vitamin D Levels and Polycystic Ovary syndrome: A Systematic Review and Meta-Analysis». Nutrients 7 (6): 4555–77. 2015. doi:. PMID 26061015.
- ↑ Huang, G; Coviello, A (December 2012). «Clinical update on screening, diagnosis and management of metabolic disorders and cardiovascular risk factors associated with polycystic ovary syndrome». Current Opinion in Endocrinology, Diabetes and Obesity 19 (6): 512–9. doi:. PMID 23108199.
- ↑ «Metformin in polycystic ovary syndrome: systematic review and meta-analysis». BMJ 327 (7421): 951–3. 2003. doi:. PMID 14576245.
- ↑ Li, X.-J.; Yu, Y.-X.; Liu, C.-Q.; Zhang, W.; Zhang, H.-J.; Yan, B.; Wang, L.-Y.; Yang, S.-Y. και άλλοι. (March 2011). «Metformin vs thiazolidinediones for treatment of clinical, hormonal and metabolic characteristics of polycystic ovary syndrome: a meta-analysis». Clinical Endocrinology 74 (3): 332–339. doi:. ISSN 1365-2265. PMID 21050251.
- ↑ Grover, Anjali; Yialamas, Maria A. (March 2011). «Metformin or thiazolidinedione therapy in PCOS?». Nature Reviews Endocrinology 7 (3): 128–. doi:. ISSN 1759-5029. PMID 21283123. Αρχειοθετήθηκε από το πρωτότυπο στις 2015-07-22. https://web.archive.org/web/20150722083952/http://go.galegroup.com/ps/i.do?id=GALE%7CA250471047&v=2.1&u=bengurion&it=r&p=AONE&sw=w&asid=0437c3db1d07b3f81e03e5bbc5cb63d2. Ανακτήθηκε στις 2015-05-24.
- ↑ Balen A (Δεκεμβρίου 2008). «Metformin therapy for the management of infertility in women with polycystic ovary syndrome» (PDF). Scientific Advisory Committee Opinion Paper 13. Royal College of Obstetricians and Gynaecologists. Αρχειοθετήθηκε από το πρωτότυπο (PDF) στις 18 Δεκεμβρίου 2009. Ανακτήθηκε στις 13 Δεκεμβρίου 2009.
- ↑ «The use of metformin in the management of polycystic ovary syndrome and associated anovulatory infertility: the current evidence». J Obstet Gynaecol 29 (6): 467–72. 2009. doi:. PMID 19697191.
- ↑ NICE (Δεκεμβρίου 2018). «Metformin Hydrochloride». National Institute for Care Excellence. NICE. Ανακτήθηκε στις 2 Νοεμβρίου 2017.
- ↑ Legro, RS; Arslanian, SA; Ehrmann, DA; Hoeger, KM; Murad, MH; Pasquali, R; Welt, CK; Endocrine, Society (December 2013). «Diagnosis and treatment of polycystic ovary syndrome: an Endocrine Society clinical practice guideline». The Journal of Clinical Endocrinology and Metabolism 98 (12): 4565–92. doi:. PMID 24151290.
- ↑ Nestler, John E.; Jakubowicz, Daniela J.; Evans, William S.; Pasquali, Renato (1998-06-25). «Effects of Metformin on Spontaneous and Clomiphene-Induced Ovulation in the Polycystic Ovary Syndrome». New England Journal of Medicine 338 (26): 1876–1880. doi:. ISSN 0028-4793. PMID 9637806. https://scholarscompass.vcu.edu/cgi/viewcontent.cgi?article=1022&context=obgyn_pubs.
- ↑ Sharpe, A; Morley, LC; Tang, T; Norman, RJ; Balen, AH (17 December 2019). «Metformin for ovulation induction (excluding gonadotrophins) in women with polycystic ovary syndrome.». The Cochrane Database of Systematic Reviews 12: CD013505. doi:. PMID 31845767.
- ↑ Feig, Denice S.; Moses, Robert G. (2011-10-01). «Metformin Therapy During Pregnancy Good for the goose and good for the gosling too?». Diabetes Care 34 (10): 2329–2330. doi:. ISSN 0149-5992. PMID 21949224. PMC 3177745. https://archive.org/details/sim_diabetes-care_2011-10_34_10/page/2329.
- ↑ «First-trimester exposure to metformin and risk of birth defects: a systematic review and meta-analysis». Hum. Reprod. Update 20 (5): 656–69. 2014. doi:. PMID 24861556. https://academic.oup.com/humupd/article-pdf/20/5/656/9981923/dmu022.pdf.
- ↑ Wang, F.-F.; Wu, Y.; Zhu, Y.-H.; Ding, T.; Batterham, R. L.; Qu, F.; Hardiman, P. J. (2018-07-31). «Pharmacologic therapy to induce weight loss in women who have obesity/overweight with polycystic ovary syndrome: a systematic review and network meta-analysis». Obesity Reviews 19 (10): 1424–1445. doi:. ISSN 1467-789X. PMID 30066361. https://discovery.ucl.ac.uk/id/eprint/10050648/.
- ↑ «Extra- and intra-ovarian factors in polycystic ovary syndrome: impact on oocyte maturation and embryo developmental competence». Hum. Reprod. Update 17 (1): 17–33. 2010. doi:. PMID 20639519.
- ↑ «What are some causes of female infertility?». National Institute of Child Health and Human Development, National Institutes of Health.
- ↑ Franik, Sebastian; Eltrop, Stephanie M.; Kremer, Jan Am; Kiesel, Ludwig; Farquhar, Cindy (May 24, 2018). «Aromatase inhibitors (letrozole) for subfertile women with polycystic ovary syndrome». The Cochrane Database of Systematic Reviews 5: CD010287. doi:. ISSN 1469-493X. PMID 29797697.
- ↑ Tanbo, Tom; Mellembakken, Jan; Bjercke, Sverre; Ring, Eva; Åbyholm, Thomas; Fedorcsak, Peter (October 2018). «Ovulation induction in polycystic ovary syndrome». Acta Obstetricia et Gynecologica Scandinavica 97 (10): 1162–1167. doi:. ISSN 1600-0412. PMID 29889977.
- ↑ Hu, Shifu; Yu, Qiong; Wang, Yingying; Wang, Mei; Xia, Wei; Zhu, Changhong (May 2018). «Letrozole versus clomiphene citrate in polycystic ovary syndrome: a meta-analysis of randomized controlled trials». Archives of Gynecology and Obstetrics 297 (5): 1081–1088. doi:. ISSN 1432-0711. PMID 29392438.
- ↑ Practice Committee of the American Society for Reproductive Medicine (September 2017). «Role of metformin for ovulation induction in infertile patients with polycystic ovary syndrome (PCOS): a guideline». Fertility and Sterility 108 (3): 426–441. doi:. ISSN 1556-5653. PMID 28865539.
- ↑ Zhuang, J; Wang, X; Xu, L; Wu, T; Kang, D (31 May 2013). «Antidepressants for polycystic ovary syndrome.». The Cochrane Database of Systematic Reviews (5): CD008575. doi:. PMID 23728677.
- ↑ Fraison, E; Kostova, E; Moran, LJ; Bilal, S; Ee, CC; Venetis, C; Costello, MF (13 August 2020). «Metformin versus the combined oral contraceptive pill for hirsutism, acne, and menstrual pattern in polycystic ovary syndrome.». The Cochrane Database of Systematic Reviews 8: CD005552. doi:. PMID 32794179.
- ↑ «Polycystic ovary syndrome – Treatment». United Kingdom: National Health Service. 17 Οκτωβρίου 2011. Αρχειοθετήθηκε από το πρωτότυπο στις 6 Νοεμβρίου 2011. Ανακτήθηκε στις 19 Νοεμβρίου 2011.
- ↑ 90,0 90,1 Richard Scott Lucidi (25 Οκτωβρίου 2011). «Polycystic Ovarian Syndrome Medication». eMedicine. Αρχειοθετήθηκε από το πρωτότυπο στις 14 Νοεμβρίου 2011. Ανακτήθηκε στις 19 Νοεμβρίου 2011.
- ↑ «What are the health risks of PCOS?». Verity – PCOS Charity. Verity. 2011. Αρχειοθετήθηκε από το πρωτότυπο στις 25 Δεκεμβρίου 2012. Ανακτήθηκε στις 21 Νοεμβρίου 2011.
- ↑ 92,0 92,1 «Risk of endometrial, ovarian and breast cancer in women with polycystic ovary syndrome: a systematic review and meta-analysis». Hum. Reprod. Update 20 (5): 748–758. 2014. doi:. PMID 24688118.
- ↑ «Nonclassical congenital adrenal hyperplasia and the polycystic ovarian syndrome». Ann. N. Y. Acad. Sci. 687 (1): 193–205. 1993. doi:. PMID 8323173. Bibcode: 1993NYASA.687..193N.
- ↑ «Polycystic ovary syndrome and endometrial carcinoma». Lancet 361 (9371): 1810–2. 2003. doi:. PMID 12781553.
- ↑ «Hyperinsulinemia in polycystic ovary syndrome correlates with increased cardiovascular risk independent of obesity». Fertil. Steril. 73 (1): 150–6. 2000. doi:. PMID 10632431.
- ↑ «Impaired glucose tolerance, type 2 diabetes and metabolic syndrome in polycystic ovary syndrome: a systematic review and meta-analysis». Hum. Reprod. Update 16 (4): 347–63. 2010. doi:. PMID 20159883.
- ↑ Falcone, Tommaso· Hurd, William W. (2007). Clinical Reproductive Medicine and Surgery (στα Αγγλικά). Elsevier Health Sciences. σελ. 223. ISBN 978-0-323-03309-1.
- ↑ «Anxiety and depression in polycystic ovary syndrome: a systematic review and meta-analysis». Hum. Reprod. 26 (9): 2442–51. 2011. doi:. PMID 21725075.
- ↑ «PCOS, coronary heart disease, stroke and the influence of obesity: a systematic review and meta-analysis». Hum. Reprod. Update 17 (4): 495–500. 2011. doi:. PMID 21335359. https://zenodo.org/record/895980.
- ↑ «Medical therapy in women with polycystic ovarian syndrome before and during pregnancy and lactation». Minerva Ginecol 60 (1): 63–75. 2008. PMID 18277353.
- ↑ «Pregnancy complications in women with polycystic ovary syndrome». Semin. Reprod. Med. 26 (1): 072–084. 2008. doi:. PMID 18181085.
- ↑ Baba, Tsuyoshi; Endo, Toshiaki; Honnma, Hiroyuki; Kitajima, Yoshimitsu; Hayashi, Takuhiro; Ikeda, Hiroshi; Masumori, Naoya; Kamiya, Hirofumi και άλλοι. (1 April 2007). «Association between polycystic ovary syndrome and female-to-male transsexuality». Human Reproduction 22 (4): 1011–1016. doi:. PMID 17166864. https://archive.org/details/sim_human-reproduction_2007-04_22_4/page/1011.
- ↑ Becerra-Fernández, Antonio; Pérez-López, Gilberto; Román, Miriam Menacho; Martín-Lazaro, Juan F.; Lucio Pérez, María Jesús; Asenjo Araque, Nuria; Rodríguez-Molina, José Miguel; Berrocal Sertucha, María Carmen και άλλοι. (1 August 2014). «Prevalencia de hiperandrogenismo y síndrome de ovario poliquístico en transexuales de mujer a hombre». Endocrinología y Nutrición 61 (7): 351–358. doi:. PMID 24680383.
- ↑ Balen, Adam H.; Schachter, Morey E.; Montgomery, Don; Reid, Russell W.; Jacobs, Howard S. (1993). «Polycystic ovaries are a common finding in untreated female to male transsexuals». Clinical Endocrinology 38 (3): 325–329. doi:. PMID 8458105. https://archive.org/details/sim_clinical-endocrinology_1993-03_38_3/page/325.
- ↑ Cesta, Carolyn E.; Månsson, Mattias; Palm, Camilla; Lichtenstein, Paul; Iliadou, Anastasia N.; Landén, Mikael (1 November 2016). «Polycystic ovary syndrome and psychiatric disorders: Co-morbidity and heritability in a nationwide Swedish cohort» (στα αγγλικά). Psychoneuroendocrinology 73: 196–203. doi:. ISSN 0306-4530. PMID 27513883. https://www.sciencedirect.com/science/article/pii/S0306453016305212.
- ↑ Kowalczyk, Robert; Skrzypulec, Violetta; Lew–Starowicz, Zbigniew; Nowosielski, Krzysztof; Grabski, Bartosz; Merk, Wojciech (2012). «Psychological gender of patients with polycystic ovary syndrome». Acta Obstetricia et Gynecologica Scandinavica 91 (6): 710–714. doi:. PMID 22443151. https://obgyn.onlinelibrary.wiley.com/doi/pdf/10.1111/j.1600-0412.2012.01408.x.[νεκρός σύνδεσμος]
- ↑ «Years lived with disability (YLDs) for 1160 sequelae of 289 diseases and injuries 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010». Lancet 380 (9859): 2163–96. 2012. doi:. PMID 23245607.
- ↑ McLuskie, Isabel; Newth, Aisha (12 January 2017). «New diagnosis of polycystic ovary syndrome». BMJ 356: i6456. doi:. PMID 28082338.
- ↑ «Polycystic ovaries—a common finding in normal women». Lancet 1 (8590): 870–2. 1988. doi:. PMID 2895373.
- ↑ «How common are polycystic ovaries in normal women and what is their significance for the fertility of the population?». Clin. Endocrinol. 37 (2): 127–34. 1992. doi:. PMID 1395063.
- ↑ «The prevalence of polycystic ovaries on ultrasound scanning in a population of randomly selected women». Aust N Z J Obstet Gynaecol 34 (1): 67–72. 1994. doi:. PMID 8053879.
- ↑ «Classification of normogonadotropic infertility: polycystic ovaries diagnosed by ultrasound versus endocrine characteristics of polycystic ovary syndrome». Fertil. Steril. 67 (3): 452–8. 1997. doi:. PMID 9091329.
- ↑ «Intrauterine devices: an update». Am Fam Physician 89 (6): 445–50. 2014. PMID 24695563.
|


