Πάγκρεας
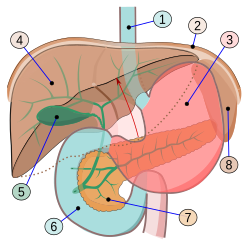
Το πάγκρεας είναι αδένας του πεπτικού συστήματος των σπονδυλωτών. Χαρακτηρίζεται ως μικτός αδένας με ενδοκρινή και εξωκρινή μοίρα, ο οποίος παράγει σημαντικές ορμόνες με κυριότερες την ινσουλίνη, την γλυκαγόνη, την σωματοστατίνη και το παγκρεατικό πολυπεπτίδιο. Ο ρόλος του στο πεπτικό σύστημα είναι η έκκριση του παγκρεατικού υγρού το οποίο περιέχει ένζυμα που συμμετέχουν στην απορρόφηση των θρεπτικών συστατικών από το λεπτό έντερο. Αυτά τα ένζυμα βοηθούν στην περαιτέρω διάσπαση των υδατανθράκων, των πρωτεϊνών και των λιπιδίων [α].
Το πάγκρεας βρίσκεται στο πίσω μέρος της κοιλιάς και συγκεκριμένα στην "αγκαλιά" του δωδεκαδακτύλου, στο σημείο όπου τελειώνει το στομάχι και αρχίζει το λεπτό έντερο. Έχει μήκος περίπου 15 cm και σχήμα αποπλατυσμένου αχλαδιού. Διακρίνονται 4 τμήματα: το διογκωμένο τμήμα του ονομάζεται κεφαλή, το ενδιάμεσο αυχένας, το μεσαίο τμήμα ονομάζεται σώμα και το στενότερο ουρά. Εντός του οργάνου βρίσκονται δύο «σωλήνες», ο κύριος παγκρεατικός πόρος και ο εφεδρικός ή δευτερεύων ή πόρος του Σαντορίνι.
Στο πάγκρεας καταλήγουν κλάδοι νεύρων με προσαγωγούς αισθητικούς κλάδους του νευρικού συστήματος οι οποίοι είναι ευαίσθητοι στον πόνο. Αυτό εξηγεί τον έντονο πόνο που συνοδεύει παθήσεις του οργάνου, όπως η χρόνια παγκρεατίτιδα και ο καρκίνος του παγκρέατος.
Ιστορικά στοιχεία
[Επεξεργασία | επεξεργασία κώδικα]Η πρώτη περιγραφή του παγκρέατος έγινε περίπου το 300 π.Χ. από τον Ηρόφιλο εκ Χαλκηδώνος. Η πρώτη παρέμβαση στο όργανο έγινε, πολλούς αιώνες αργότερα, το 1862 από τον ΛεΝτεντύ, ο οποίος προέβη σε παρακέντηση "μιας μάζας του παγκρέατος".
Ανατομία
[Επεξεργασία | επεξεργασία κώδικα]Είναι μικτός αδένας, ενδοκρινής και εξωκρινής, μήκους 12–15 εκατοστών που βρίσκεται στο οπίσθιο κοιλιακό τοίχωμα, στο ύψος των Ο1 και Ο2 σπονδύλων.
Αποτελείται από:
- Την κεφαλή, που βρίσκεται μέσα στην αγκύλη του δωδεκαδακτύλου και είναι το διευρυμένο άκρο του παγκρέατος. Ένα μικρό μέρος της εκτείνεται προς τα αριστερά, πίσω από την άνω μεσεντέρια αρτηρία και σχηματίζει την αγκιστροειδή απόφυση.
- Τον αυχένα, μήκους περίπου, 2 cm.
- Το σώμα, τριγωνικού - πρισματικού σχήματος.
- Την ουρά, η οποία βρίσκεται μέσα στον σπληνονεφρικό σύνδεσμο και συνδέεται με τον σπλήνα μέσω του παγκρεατοσπληνικού συνδέσμου.
Αυτός ο διαχωρισμός χρησιμοποιείται για περιγραφικούς λόγους.[1]
Η εξωκρινής μοίρα του παγκρέατος παράγει το παγκρεατικό υγρό το οποίο, στη συνέχεια, αποχετεύεται στο δωδεκαδάκτυλο μέσω δύο εκφορητικών πόρων:
- Του ελάσσονος (Σαντορίνι) ο οποίος εκβάλλει στην ελάσσονα θηλή του δωδεκαδακτύλου και,
- Του μείζονος (Βίρζουνγκ) ο οποίος εκβάλλει, ομού μετά του χοληδόχου πόρου, στη μείζονα θηλή του δωδεκαδακτύλου. Η εκβολή αυτή γίνεται σε ένα έπαρμα του δωδεκαδακτυλικού βλεννογόνου που ονομάζεται φύμα του Φάτερ. Η κοινή αυτή εκβολή φέρει κυκλικά το σφιγκτήρα του Όντι ο οποίος και ρυθμίζει τη λειτουργία της.
Είναι όργανο παρεγχυματώδες και βρίσκεται πίσω από το στομάχι και το δωδεκαδάκτυλο. Εκτός από την πρόσθια επιφάνεια, όλο το υπόλοιπο πάγκρεας βρίσκεται οπισθοπεριτοναϊκά.[2]
Φυσιολογία
[Επεξεργασία | επεξεργασία κώδικα]Το πάγκρεας είναι ένα όργανο με διπλή λειτουργία που επιτελείται από δύο τελείως ξεχωριστά τμήματα.
Ο πεπτικός (εξωκρινής) αδένας παράγει το παγκρεατικό υγρό, το οποίο παρέχει ένζυμα που διασπούν τις πρωτεΐνες, τα λίπη και τους υδατάνθρακες. Το παγκρεατικό υγρό αποχετεύεται μέσω του παγκρεατικού πόρου στη δεύτερη μοίρα του δωδεκαδάκτυλου, με ρυθμό 6 - 36 mL/h σε τρεις (3) φάσεις έκκρισης: α) κεφαλική φάση (10-15%), β) γαστρική φάση (10-15%) και γ) εντερική φάση (70-75%) δια της εκκριταμίνης και χολοκυστοκινήνης. Τα συστατικά του παγκρεατικού υγρού είναι: νερό (98,7%), ανόργανα ιόντα (χλώριο, κάλιο, νάτριο, ασβέστιο κ.ά.), γλυκόζη και βλεννοπρωτεΐνη.
Ο ενδοκρινής αδένας είναι τα διασπαρμένα νησίδια του Λάνγκερχανς, στα οποία βρίσκονται τα β-κύτταρα που διεγείρονται και εκκρίνουν ινσουλίνη, η οποία είναι απαραίτητη για τη χρησιμοποίηση της γλυκόζης του αίματος από τους ιστούς και άλλες δράσεις, καθώς και τα α-κύτταρα που διεγείρονται και εκκρίνουν την ορμόνη γλυκαγόνη η οποία είναι απαραίτητη για την υδρόλυση του γλυκογόνου σε γλυκόζη και προώθηση της στο αίμα.
Δομή και λειτουργία των νησίδων του παγκρέατος
[Επεξεργασία | επεξεργασία κώδικα]Η ενδοκρινής μοίρα του παγκρέατος αποτελείται από συναθροίσεις κυττάρων που ονομάζονται νησίδια του Λάνγκερχανς και είναι διεσπαρμένα εντός της εξωκρινούς μοίρας του αδένα. Στο πάγκρεας του ανθρώπου υπάρχουν πάνω από ένα εκατομμύριο νησίδια, πολλά από τα οποία περιέχουν αρκετές εκατοντάδες κυττάρων. Η ενδοκρινής μοίρα του παγκρέατος έχει σημαντική εκκριτική εφεδρεία. Έτσι, η δυσλειτουργία του παγκρέατος γίνεται κλινικά έκδηλη μόνο όταν καταστραφεί ποσοστό μεγαλύτερο του 70% των β-κυττάρων. Τα νησίδια αποτελούνται από τέσσερις τύπους κυττάρων, καθένας από τους οποίους παράγει ένα διαφορετικό κύριο εκκριτικό προϊόν. Τα β-κύτταρα που εκκρίνουν την ινσουλίνη, βρίσκονται στην κεντρική περιοχή των νησιδίων. Τα α-κύτταρα που εκκρίνουν τη γλυκαγόνη, αποτελούν το 20% των νησιδιακών κυττάρων, βρίσκονται δε κυρίως στην περιφέρεια των νησιδίων. Τα δ-κύτταρα που εκκρίνουν τη σωματοστατίνη, βρίσκονται ανάμεσα στους δύο άλλους τύπους κυττάρων και είναι λίγα σε αριθμό. Τα F κύτταρα που εκκρίνουν το παγκρεατικό πολυπεπτίδιο, βρίσκονται κυρίως στα νησίδια του οπίσθιου λοβού της κεφαλής του παγκρέατος. Ο λοβός αυτός εμβρυολογικά προέρχεται από τη κοιλιακή μάλλον, παρά από τη ραχιαία παγκρεατική καταβολή και, για το λόγο αυτό, η αιμάτωση του είναι ανεξάρτητη του υπόλοιπου παγκρέατος.
Τα νησίδια έχουν πολύ πλουσιότερη αγγείωση σε σχέση με την εξωκρινή μοίρα του παγκρέατος. Η αιματική ροή πιθανότατα φέρεται από το κέντρο του νησιδίου προς την περιφέρεια. Επομένως, η ινσουλίνη που παράγεται από τα β-κύτταρα της κεντρικής περιοχής των νησιδίων, μπορεί να αναστέλλει την έκκριση της γλυκαγόνης από τα α-κύτταρα που βρίσκονται στην περιφέρεια. Το αίμα των νησιδίων αποχετεύεται μέσω της πυλαίας φλέβας στο ήπαρ. Έτσι πριν εισέλθουν στη συστηματική κυκλοφορία, τα εκκριτικά προϊόντα των νησιδίων περνούν πρώτα από το ήπαρ, που αποτελεί άλλωστε την κύρια θέση δράσης της γλυκαγόνης και της ινσουλίνης.
Τα νησίδια έχουν επίσης πλούσια νεύρωση. Οι συμπαθητικές και παρασυμπαθητικές ίνες φέρονται στα νησίδια και είτε έρχονται σε άμεση επαφή με τα κύτταρα είτε, απολήγουν στο διάμεσο χώρο μεταξύ των κυττάρων. Ο νευρογενής έλεγχος έκκρισης των ορμονών από τα κύτταρα των νησιδίων είτε άμεσα μέσω των συμπαθητικών ινών, είτε έμμεσα δια της απελευθέρωσης κατεχολαμινών από το μυελό των επινεφριδίων, παίζει σημαντικό ρόλο στην ομοιόσταση της γλυκόζης σε καταστάσεις άγχους.[3]
Συλλογή και έλεγχος παγκρεατικού υγρού
[Επεξεργασία | επεξεργασία κώδικα]Τα χημικά συστατικά του παγκρεατικού υγρού καθώς και οι ορμόνες της ενδοκρινούς μοίρας του παγκρέατος ανιχνεύονται και προσδιορίζονται ποσοτικά στο αίμα ή ακόμα και στα ούρα. Κατά συνέπεια η συλλογή του παγκρεατικού υγρού γίνεται κυρίως για τη μικροσκόπηση του και τον προσδιορισμό των κυττάρων της εξωκρινούς και ενδοκρινούς μοίρας του. Επίσης, παγκρεατικό υγρό συλλέγεται για θεραπευτικούς λόγους κατά τη διάρκεια της παγκρεατίτιδας, κατά την οποία παρατηρείται μεγάλη αύξηση του. Συλλογή παγκρεατικού υγρού παρατηρείται επιπλέον σε ψευδοκύστες, νεκρώσεις και αποστήματα του παγκρέατος. Η βιοχημική ανάλυση του (αμυλάση, λιπάση, LDH, πρωτεΐνη, αλβουμίνη, γλυκόζη, ειδικό βάρος) βοηθά στην ανίχνευση της παγκρεατικής λοίμωξης. Τη λήψη παγκρεατικού υγρού επιτελεί ειδικός γαστρεντερολόγος - ενδοσκόπος σε εξεταστική κλίνη ιατρείου ή νοσοκομείου με ενδοσκόπιο που διαθέτει δυνατότητα λήψης υλικού βιοψίας με λεπτή βελόνα (μέθοδος FNA).[4]
Το παγκρεατικό υγρό αποτελείται από Διττανθρακικό Νάτριο (NaHCO3), το οποίο χρησιμεύει στην εξουδετέρωση pH του γαστρικού υγρού και σταθεροποίηση του pΗ του πεπτικού υγρού γύρω στο 8, και ένζυμα. Η παγκρεατική αμυλάση υδρολύει το άμυλο σε μαλτόζη και γλυκόζη. Εργαστηριακά ανιχνεύεται σε τυχαίο δείγμα ούρων. Η παγκρεατική λιπάση υδρολύει τα λίπη που προσλαμβάνονται με την τροφή σε λιπαρά οξέα και μονογλυκερίδια. Τα πρωτεολυτικά ένζυμα, για το μεταβολισμό των πρωτεϊνών, που βρίσκονται στο υγρό είναι οι θρυψίνη, χυμοθρυψίνη, ελαστάση και καρβοξυπεπτιδάση. Τέλος νουκλεάσες υδρολύουν τα νουκλεϊκά οξέα σε νουκλεοτίδια.
Παγκρεατίτιδα
[Επεξεργασία | επεξεργασία κώδικα]Είναι η σηπτική ή άσηπτη φλεγμονή του παγκρέατος και διακρίνεται σε οξεία και χρόνια.
Οξεία Παγκρεατίτιδα
[Επεξεργασία | επεξεργασία κώδικα]Πρόκειται για μια οξεία φλεγμονώδη παθολογική κατάσταση μέρους ή όλου του παγκρέατος, που οδηγεί τάχιστα στη νέκρωσή του. Συνήθως είναι άσηπτη, δηλαδή απουσιάζει ο μικροβιακός παράγοντας, εκτός από την οξεία σηπτική παγκρεατίτιδα. Προκαλείται ενεργοποίηση του ανενεργού παγκρεατικού θρυψιγόνου και μετατροπή του σε δραστική θρυψίνη που πέπτει στην αρχή το ίδιο του το παρέγχυμα και στη συνέχεια τους γύρω ιστούς. Η πρόγνωση είναι εξαιρετικά βαριά.
Η παχυσαρκία, η λιθίαση των χοληφόρων, ο χρόνιος αλκοολισμός και η υπερλιπιδαιμία θεωρούνται από τους βασικούς αιτιολογικούς ή προδιαθεσικούς παράγοντες της νόσου, που μπορεί να εξελιχθεί σε νεκρωτική μορφή ανεξάρτητα από την αιτιολογία της. Ένα σημαντικό ποσοστό των περιπτώσεων οξείας παγκρεατίτιδας θα εξελιχθεί σε αιμορραγική μορφή. Η βλάβη είναι δυνατόν να είναι διάχυτη, παρεγχυματική, επιφανειακή ή περιπαγκρεατική.
Συμπτώματα της οξείας παγκρεατίτιδας
[Επεξεργασία | επεξεργασία κώδικα]Συνήθως μετά από ένα πλούσιο γεύμα αρχίζει η δραματική συμπτωματολογία της οξείας παγκρεατίτιδας.
- Πόνος: οξύτατος στο επιγάστριο και στο αριστερό υποχόνδριο με αντανάκλαση στον αριστερό ώμο. Στη συνέχεια εντοπίζεται και στην περιοχή της οσφύος (μέσης).
- Εμετοί: τροφώδεις και στη συνέχεια χολώδεις.
- Μετεωρισμός
- Ειλεός παραλυτικός
- Καταπληξία
- Βαρύτατη γενική κατάσταση
- Δύσπνοια
- Μικρός και ταχύς σφυγμός
- Αύξηση διάτασης ούρων
- Αύξηση σακχάρου αίματος
- Ελάττωση ασβεστίου αίματος
Επιπλοκές της οξείας παγκρεατίτιδας
[Επεξεργασία | επεξεργασία κώδικα]Δημιουργία ψευδοκύστεων του παγκρέατος Δημιουργία αποστήματος μέσα στο πάγκρεας ή στα γύρω όργανα
- Αιμορραγική νέκρωση
- Σήψη
- Θεραπεία της οξείας παγκρεατίτιδας
Στην αρχή η θεραπεία είναι συντηρητική, με ενυδάτωση του αρρώστου, ρύθμιση του νερού και των ηλεκτρολυτών και του επιπέδου του σακχάρου και ινσουλίνης σε συνδυασμό με φαρμακευτική αγωγή, υπεθερμιδική σίτιση και εντατική υποστήριξη του αρρώστου σε Μονάδα Εντατικής Θεραπείας.
Οι ενδείξεις, ο χρόνος και το είδος της χειρουργικής αντιμετώπισης αποτελεί το βασικό προβληματισμό του χειρουργού που καταπιάνεται με τη θεραπεία της οξείας παγκρεατίτιδας και οφείλεται στην ασφάλεια των κλινικών κριτηρίων.
Χειρουργούνται συνήθως οι επιπλοκές ή η αρχική γενεσιουργός αιτία, παροχετεύοντας ή αφαιρώντας τις ψευδοκύστεις, αφαιρώντας τα νευροκλύματα του παγκρέατος και των περισπλαχνικών ιστών ή χειρουργώντας τη γενεσιουργή πάθηση των χοληφόρων.
Οι περιγραφόμενες επεμβάσεις πάνω στο πάγκρεας σε οξεία παγκρεατίτιδα είναι η ολική ή μερική παγκρεατεκτομή, η νεκροσεκτομή και παροχέτευση η περιτοναϊκή πλύση, η τοποθέτηση “φερμουάρ” στο κοιλιακό τοίχωμα και ο ανοικτός πωματισμός. Όλες αποτελούν εγχειρήσεις πολύ υψηλής θνητότητας.
Χρόνια παγκρεατίτιδα
[Επεξεργασία | επεξεργασία κώδικα]Πρόκειται για μια φλεγμονή της κεφαλής κυρίως του παγκρέατος με χρόνια διαδρομή. Συνήθης αιτία είναι η λιθίαση των χοληφόρων, διατιτραίνοντα έλκη του δωδεκαδακτύλου προς το πάγκρεας, αλκοολισμός κ.ά. Η συμπτωματολογία είναι παρόμοια με αυτή του γαστροδωδεκαδακτυλικού έλκους ή της χολολιθίασης. Επικρατούντα συμπτώματα είναι ο πόνος και ο ίκτερος ενώ ακόμα εμφανίζονται δυσπεπτικές διαταραχές, ανορεξία, απίσχνανση, μέτριος πυρετός, αύξηση της διάστασης στο αίμα, ελάττωση του ασβεστίου στο αίμα, ακτινολογική παραμόρφωση του δωδεκαδακτύλου και υπερηχογραφικά παθογνωμικά ευρήματα [β].
Θεραπεία της χρόνιας παγκρεατίτιδας
[Επεξεργασία | επεξεργασία κώδικα]Η χειρουργική θεραπεία αποσκοπεί στην άρση του αιτίου που προκάλεσε την παγκρεατική νόσο. Πολλές είναι οι εγχειρήσεις που γίνονται με το αρχικό γενεσιουργό αίτιο. Χολοκυστεκτομή, χολοκυστοστομία, έρευνα χοληφόρων, χολοπεπτικές αναστομώσεις, γαστρεντεραναστόμωση, διάφορες παγκρεατεκτομές κ.ά.
Νεοπλάσματα του παγκρέατος
[Επεξεργασία | επεξεργασία κώδικα]Τα νεοπλάσματα του παγκρέατος κατατάσσονται σε αυτά της ενδοκρινούς και σε αυτά της εξωκρινούς μοίρας.
Ενδοκρινής μοίρα
[Επεξεργασία | επεξεργασία κώδικα]Αδένωμα και αδενοκαρκίνωμα, στον πόρο όπου διακρίνουμε καλοήθη και κακοήθη με συγγενές αδένωμα και κυσταδένωμα τα πρώτα και με συμπαγές καρκίνωμα, αδενοκαρκίνωμα, αναπλαστικό καρκίνωμα και squamous cell, κυσταδενοκαρκίνωμα, σάρκωμα και μεταστατικά τα δεύτερα.
Εξωκρινής μοίρα
[Επεξεργασία | επεξεργασία κώδικα]Ορθοενδοκρινικά απουδώματα: ινσουλίνωμα, γλυκαγόνωμα, σωματοστατίνωμα και παραενδοκρινικά: γαστρίνωμα. Ο καρκίνος του παγκρέατος και του φύματος του Φάτερ παρουσιάζει σταθερά αυξημένη συχνότητα εμφάνισης τα τελευταία χρόνια. Αναφέρεται ότι ο καρκίνος του παγκρέατος αποτελεί την τέταρτη κατά σειρά αιτία θανάτου στις ΗΠΑ μετά από τον καρκίνο των πνευμόνων, του παχέος εντέρου και του μαστού [γ].
Ο όγκος εντοπίζεται συνήθως στην κεφαλή του παγκρέατος (60%), στο σώμα και την ουρά (12%) ή και σε ολόκληρο το πάγκρεας (10%) αλλά και στο φύμα του Φάτερ (5,5%) και προσβάλλει συχνότερα τους άνδρες από τις γυναίκες. Η βιολογική συμπεριφορά του όγκου χαρακτηρίζεται από ταχεία επέκταση και διήθηση των παρακείμενων ιστών και οργάνων.
Η έγκαιρη διάγνωση είναι δύσκολη, επειδή η νόσος είναι ασυμπτωματική και τα αρχικά συμπτώματα ασαφή. Η κύρια συμπτωματολογία εμφανίζεται καθυστερημένα όταν οι άρρωστοι έχουν προχωρημένη νόσο. Τα συμπτώματα στον καρκίνο του παγκρέατος μοιάζουν με εκείνα της χρόνιας παγκρεατίτιδας, μόνο που η εξέλιξή τους είναι πιο γρήγορη. Επικρατούν ο ίκτερος, ο πόνος, η απώλεια σωματικού βάρους, οι εμετοί και η ψηλαφητή μάζα. Αποφασιστική διαγνωστική αξία έχει το υπερηχογράφημα, η ολόσωμη αξονική τομογραφία, το σπινθηρογράφημα, η διαδερμική διηπατική χολαγγειογραφία και η ενδοσκοπική αναστροφή χολαγγειοπαγκρεατογραφία (ERCP). Η χειρουργική αντιμετώπιση του καρκίνου του παγκρέατος, ριζική ή παρηγορητική, εξαρτάται από την εξαιρεσιμότητα του όγκου και την εντόπισή του. Οι πραγματοποιούμενες εγχειρήσεις είναι διάφοροι τύποι παγκρεατοδωδεκαδακτυλεκτομής, ολική παγκρεατεκτομή ή και εκπυρήνιση του όγκου καθώς επίσης και παρακαμπτήριες εγχειρήσεις στα χοληφόρα. Η πενταετής επιβίωση μετά του ριζικού τύπου εγχείρησης είναι γύρω στο 7%. Οι μετεγχειρητικές επιπλοκές είναι πολύ συχνές (φθάνουν σχεδόν το 70%), με συνηθέστερες, ανάλογα με τη συχνότητα που παρουσιάζονται, το παγκρεατικό συρίγγιο, την ενδοκοιλιακή συλλογή, την ατελεκτασία ή πνευμονία, τη μετεγχειρητική παγκρεατίτιδα, την αιμορραγία και τη διαφυγή από χολοπεπτική ή γαστρονηστιδική αναστόμωση. Η νοσηρότητα παρουσιάζεται παρατεταμένη (μπορεί να φθάσει και τους 3 μήνες) ενώ η άμεση μετεγχειρητική θνητότητα αγγίζει το 10%.[5]
Ινσουλινοεξαρτώμενος Σακχαρώδης Διαβήτης
[Επεξεργασία | επεξεργασία κώδικα]Ο ινσουλινοεξαρτώμενος σακχαρώδης διαβήτης IDDM (ενίοτε αποκαλείται διαβήτης τύπου Ι) προκαλείται συνήθως από αυτοάνοση καταστροφή των κυττάρων β των νησιδίων του παγκρέατος. Αυτή η αυτοάνοση αντίδραση πυροδοτείται από έναν άγνωστο μηχανισμό. Η καταστροφή των κυττάρων β των νησιδίων προκαλεί ανεπάρκεια της ινσουλίνης και κατ' επέκταση απορρύθμιση του αναβολισμού και του καταβολισμού, με αποτέλεσμα την εμφάνιση μεταβολικών διαταραχών αναλόγων με εκείνες που προκαλούνται από την ασιτία. Στους λευκούς Βόρειο -Αμερικάνους, ο IDDM αποτελεί τη δεύτερη σε συχνότητα νόσο της παιδικής ηλικίας, η οποία αυξάνει σε συχνότητα από 1 ανά 2.500 στην ηλικία των 5 ετών σε 1 ανά 300 στην ηλικία των 18 ετών.[6]
Παραπομπές
[Επεξεργασία | επεξεργασία κώδικα]- ↑ Κέιθ Μουρ (2013). Κλινική Ανατομία. Broken Hill - Π.Χ. Πασχαλίδης. σελίδες 309–311. ISBN 9789963716074.
- ↑ Καμμάς Α. Μαθήματα Ανατομικής. Εκδόσεις Βήτα 2006, ISBN 978-960-452-107-4
- ↑ Χανιώτης Φ, Χανιώτης Δ. Φυσιολογία. Ιατρικές Εκδόσεις Λίτσας 2009, ISBN 978-960-372-123-9
- ↑ Κριεμπάρδης Α, Τεχνικές λήψης βιολογικών υλικών. Εκδόσεις Λαγός Δημήτριος 2011, ISBN 978-960-7875-60-0
- ↑ Πετρίδης Π. Εγχειρίδιο χειρουργικής. εκδόσεις Έλλην 1998, ISBN 960-286-853-8
- ↑ Thompson and Thompson. Ιατρική γενετική. Εκδόσεις Π.Χ. Πασχαλίδης 2011, ISBN 978-960-489-062-0
Χρήσιμοι σύνδεσμοι
[Επεξεργασία | επεξεργασία κώδικα]- http://en.wikipedia.org/wiki/Pancreas
- http://www.diabetes.org
- http://www.american-pancreatic-association.org


