Κήλη
| Αυτό το λήμμα χρειάζεται μορφοποίηση ώστε να ανταποκρίνεται στις προδιαγραφές μορφοποίησης της Βικιπαίδειας. |
| Το λήμμα παραθέτει τις πηγές του αόριστα, χωρίς παραπομπές. |
| Κήλη | |
|---|---|
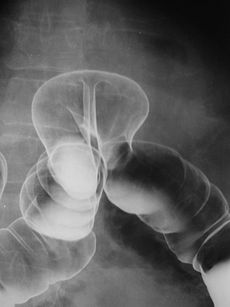 Ακτινογραφία ασθενούς με κήλη στην οποία διακρίνεται το παχύ έντερο. | |
| Ειδικότητα | γενική χειρουργική |
| Ταξινόμηση | |
| ICD-10 | K40-K46 |
| ICD-9 | 550-553 |
| MedlinePlus | 000960 |
| eMedicine | emerg/251 ped/2559 |
| MeSH | D006547 |
Η κήλη είναι η προβολή ενός οργάνου μέσα από το τοίχωμα της κοιλότητας που το περικλείει και το περιορίζει. Συμβαίνει σε ευάλωτα σημεία του τοιχώματος και αποτελεί σταδιακά επερχόμενη «ρήξη» των μυϊκών στρωμάτων και περιτοναίων του σημείου εκείνου, με αποτέλεσμα την προς τα έξω προβολή του σπλάχνου.[1] Η προβολή γίνεται εύκολα αντιληπτή από τον ασθενή σαν διόγκωση, που στην αρχή εύκολα ανατάσσεται. Στις περιπτώσεις που το περιεχόμενο της κήλης δεν ανατάσσεται μιλάμε για περιεσφιγμένη κήλη.
Η προβολή προς τα έξω των ενδοκοιλιακών οργάνων οφείλεται στην αυξημένη ενδοκοιλιακή πίεση που υπάρχει κατά την καθημερινή δραστηριότητα του σώματος που προκαλείται από: αναπνοή, βήχα, άρση βάρους, βαριά χειρωνακτική εργασία αλλά και άλλους παράγοντες όπως:
• Η συγγενής προδιάθεση (πολλές φορές κατά τη γέννηση).
• Η διαταραχή στην ισορροπία σύνθεσης – αποδόμησης του κολλαγόνου (προχωρημένη ηλικία, υποσιτισμός ή κακή διατροφή).
• Τα τραύματα ή/και οι εγχειρητικές τομές (λόγω της εξασθένησης που προκαλούν στα τοιχωμάτων κατά μήκος των ουλών και της διαταραχής της νευρώσεως σε γειτονική με το τραύμα περιοχή).
Τα ιδιαίτερα ευάλωτα σημεία στο σώμα είναι κυρίως η βουβωνική χώρα (στον άνδρα κυρίως), ο ομφαλός και ο μηριαίος δακτύλιος (στις γυναίκες κυρίως), αλλά και σε οιαδήποτε μετεγχειρητική ουλή.
Τα προς τα έξω προβάλλοντα ενδοκοιλιακά σπλάχνα, καθορίζονται κυρίως από την θέση της κήλης και συνήθως είναι λεπτό έντερο, επίπλουν και παχύ έντερο (κυρίως σιγμοειδές), με σπανιότερη εμφάνιση την ουροδόχο κύστη, τις ωοθήκες και την σκωληκοειδή απόφυση.
Είδη Κήλης
[Επεξεργασία | επεξεργασία κώδικα]Οι συνήθεις περιοχές, στις οποίες εμφανίζονται κήλες είναι στους βουβώνες (βουβωνοκήλη), στον ομφαλό (ομφαλοκήλη) και στην περιοχή προηγούμενης χειρουργικής επέμβασης (μετεγχειρητική κοιλιοκήλη).
Κατά σειρά συχνότητας έχουμε:
- Βουβωνοκήλη
- Μηροκήλη
- Ομφαλοκήλη
- Επιγαστρική κήλη
- Κοιλιοκήλη
- Μετεγχειρητική κήλη
- Κιρσοκήλη
Σπανιότερα είδη κήλης είναι:
- Οσφυοκήλη
- Κήλη Θυροειδούς τρήματος
- Κήλη Richter
- Κήλη του Littre
- Κήλη του Spigel
- Κήλη του ισχιακού τρήματος.
- Κήλη του Velpeau
Μια από τις πλέον συχνές επεμβάσεις που διενεργούνται παγκοσμίως είναι η αποκατάσταση κήλης κοιλιακού τοιχώματος.
Συμπτώματα
[Επεξεργασία | επεξεργασία κώδικα]Τα συμπτώματα είναι κυρίως πόνος, καυσαλγία στην αρχή της δημιουργίας της κήλης και ακολουθεί από την αιφνίδια παρουσία ενός «μαλακού» όγκου στο σημείο εκείνο, το οποίο μεταβάλλεται με την κίνηση, την κατάκλιση, τον βήχα κλπ., ή και ενίοτε επανεισάγεται στο σώμα (ανατάσσεται).
Η φυσική εξέλιξη της κήλης είναι η σταδιακή αύξηση του μεγέθους της, αποτέλεσμα της αύξησης του μυϊκού ανοίγματος, με επακόλουθη μεγαλύτερη προβολή προς τα έξω ενδοκοιλιακού σπλάχνου.
Επιπλοκές
[Επεξεργασία | επεξεργασία κώδικα]Η επιπλοκή μίας κήλης είναι η περίσφιγξη αυτής, η οποία συμβαίνει όταν το μυϊκό άνοιγμα, εγκλωβίσει και στραγγαλίσει το προς τα έξω προβάλλον σπλάχνο με επακόλουθη απόφραξη αυτού. Τις περισσότερες φορές η απόφραξη περιλαμβάνει έντερο, πράγμα το οποίο δημιουργεί αποφρακτικό ειλεό, με συμπτωματολογία εμετούς, μεγάλο κοιλιακό πόνο, διάταση κοιλιάς κλπ. Η επιπλοκή αυτή αν δεν αντιμετωπιστεί μπορεί να οδηγήσει σε λίγες ώρες σε παράλληλη ισχαιμία του οργάνου με νέκρωση αυτού, με επακόλουθο να τεθεί σε κίνδυνο και η ζωή του ασθενούς.
Θεραπεία
[Επεξεργασία | επεξεργασία κώδικα]Η θεραπεία της κήλης είναι αποκλειστικά χειρουργική, μια και είναι θέμα αποκατάστασης του κοιλιακού τοιχώματος, με παράλληλη την ασφαλή επανατοποθέτηση του ενδοκοιλιακού σπλάχνου στην θέση του.
Οι χειρουργικές τεχνικές που έχουν αναπτυχθεί τα τελευταία χρόνια παγκοσμίως είναι πολλές. Σε αυτές ανήκουν οι τεχνικές «τάσεως» που αποσκοπούν στην πρωτογενή σύγκλειση του μυϊκού ελλείμματος με ειδικές ραφές (αποκαλούμενες «πλαστικές» όπως Bassini, Souldice, Darn, Turner κλπ).
Τα αποτελέσματα τους είναι ικανοποιητικά αλλά λόγω της τάσεως που παρουσιάζεται μετεγχειρητικά στα μυϊκά στρώματα, ενοχοποιήθηκαν για πολλές υποτροπές (επανεμφανίσεις) της κήλης στο σημείο της επέμβασης.
Την τελευταία 20ετία, παρουσιάστηκαν οι «tension free» τεχνικές (χωρίς τάση), με την εφαρμογή πλέγματος στο σημείο της κήλης, το οποίο καθηλώνεται με ραφές ή clips, με αποτέλεσμα την θεαματική μείωση των υποτροπών παγκοσμίως.
Χειρουργική της κήλης
[Επεξεργασία | επεξεργασία κώδικα]Η χειρουργική της κήλης με πλέγμα, παράλληλα με την ανάπτυξη της τεχνολογίας, αναπτύχθηκε παγκόσμια το 1980, και επίσης εξελίχθηκε σε σημαντικό βαθμό κυρίως ως προς το είδος και το μέγεθος των πλεγμάτων που μπορούν να χρησιμοποιηθούν.
Η κλασική πλέον μέθοδος επιδιόρθωσης της κήλης (ανοικτή επέμβαση), γίνεται με μία τομή στην βουβωνική χώρα, διάνοιξη και διατομή των μυϊκών στρωμάτων, διάνοιξη του περιτοναϊκού σάκου, επανατοποθέτηση των σπλάχνων ενδοκοιλιακά, και συρραφή του πλέγματος στα μυϊκά και απονευρωτικά πέταλα.
Την τελευταία 20ετία, η ανάπτυξη της λαπαροσκόπησης και της λαπαροσκοπικής χειρουργικής συνέτεινε στην επινόηση και δημιουργία τεχνικών πρόσβασης στην ανατομική περιοχή των κηλών, με αποτέλεσμα σήμερα παγκοσμίως αλλά και στην Ελλάδα, να έχει καθιερωθεί η ελάχιστα επεμβατική (λαπαροσκοπική, ρομποτική) αποκατάσταση κήλης με τοποθέτηση πλέγματος σαν μια εξαιρετικά ασφαλής επέμβαση και ιδανική για την θεραπεία αυτής.Η λαπαροσκοπική αποκατάσταση μπορεί να γίνει τόσο ενδοπεριτοναϊκά όσο και εξωπεριτοναϊκά ανάλογα με το μέγεθος της κήλης και την προτίμηση του χειρουργού.
Βουβωνοκήλη
[Επεξεργασία | επεξεργασία κώδικα]Γενικά στοιχεία
[Επεξεργασία | επεξεργασία κώδικα]Η βουβωνοκήλη αποτελεί τη συχνότερη μορφή κήλης τόσο στους άνδρες όσο και στις γυναίκες, ενώ είναι σαφώς συχνότερη μεταξύ των ανδρών. Οποιοδήποτε αίτιο προκαλεί αύξηση της ενδοκοιλιακής πίεσης (άρση βάρους, βήχας, φτάρνισμα, παχυσαρκία, εγκυμοσύνη, δυσκοιλιότητα κ.α.) και δη τα επαναλαμβανόμενα και τα μακράς διαρκείας (βήχας σε καπνιστές, συστηματική άρση βάρους λόγω βαριάς σωματικής εργασίας ή αθλητικής δραστηριότητας) μπορεί να ξεπεράσει το όριο αντοχής των ιστών του βουβωνικού πόρου (άρα να προκαλέσει εμφάνιση βουβωνοκήλης) ή να επιδεινώσει μία ήδη υπάρχουσα βουβωνοκήλη (άρα να αυξήσει το χάσμα του πόρου και το μέγεθος της κήλης). Έτσι, αν και κανένα από τα αίτια που αυξάνουν την ενδοκοιλιακή πίεση δεν προκαλεί αφ' εαυτού βουβωνοκήλη (αφού αυτή προκαλείται από χαμηλή αντοχή / πτωχή ποιότητα των ιστών), καθένα από αυτά μπορεί να οδηγήσει στο να γίνει μία βουβωνοκήλη αντιληπτή ή να επιδεινωθεί.
Τα συνηθέστερα συμπτώματα που οδηγούν έναν ασθενή με βουβωνοκήλη στο γιατρό είναι η συνεχής παρουσία, ή η διαλείπουσα εμφάνιση διογκώσεως ή/και άλγους στην περιοχή. Σπανιότερα μπορεί τα κύρια συμπτώματα να μην μπορούν εύκολα να συσχετιστούν άμεσα με την ύπαρξη κήλης και να οφείλονται στην παγίδευση κάποιου ενδοκοιλιακού οργάνου στον κηλικό σάκο (π.χ. δυσκοιλιότητα - έντερο, δυσουρικά ενοχλήματα - ουροδόχος κύστη).
Εφόσον η βουβωνοκήλη παρουσιάσει κάποια επιπλοκή δηλαδή γίνει μη ανατασσομένη, περιεσφιγμένη ή στραγγαλισθείσα, τα συμπτώματα γίνονται έντονα και ο ασθενής αναζητά επειγόντως ιατρική βοήθεια. Απότομη αύξηση του μεγέθους της κήλης ή/και του πόνου από αυτήν, πυρετός, ναυτία ή και εμετός και έντονη δυσκοιλιότητα αποτελούν τα συμπτώματα που ουσιαστικά κρούουν τον κώδωνα του κινδύνου για την εγκατάσταση μίας σοβαρής και δυνητικά επικίνδυνης επιπλοκής για τη ζωή του πάσχοντος.
Αντιμετώπιση βουβωνοκήλης
[Επεξεργασία | επεξεργασία κώδικα]Η αντιμετώπιση της βουβωνοκήλης εξαρτάται από την ύπαρξη συμπτωμάτων, τη βαρύτητά της, την ηλικία του ασθενούς, τη συνύπαρξη άλλων παθήσεων, τη λήψη φαρμάκων (ιδίως αντιπηκτικών) και εξατομικεύεται με βάση και την προτίμηση του ασθενούς μετά από ενδελεχή ενημέρωσή του για τους σχετικούς κινδύνους και τις επιπλοκές της συντηρητικής και της χειρουργικής θεραπείας. Ασθενείς μεγάλης ηλικίας και υψηλού χειρουργικού κινδύνου, λόγω κακής γενικής κατάστασης και μεγάλης βαρύτητας συνοδών νοσημάτων, είναι δυνατόν να υποβάλλονται σε μεγαλύτερο κίνδυνο από την επέμβαση αποκατάστασης μίας ασυμπτωματικής βουβωνοκήλης, σε σχέση με το αν απλώς παρακολουθούντο για την πάθησή τους, ακολουθώντας τη σχετική συντηρητική αγωγή. Ομοίως ασυμπτωματικοί ασθενείς μπορούν να παρακολουθούνται με ασφάλεια, εφόσον παραμένουν έτσι ή εμφανίζουν πολύ ήπια συμπτώματα.[2]
Από την άλλη πλευρά είναι γεγονός πως ο βαθμός δυσκολίας της χειρουργικής επέμβασης μεγαλώνει όσο μεγαλύτερη και παλαιότερη είναι μία βουβωνοκήλη και αντίστοιχα τα αποτελέσματα είναι χειρότερα. Επίσης, εφόσον επισυμβεί κατά τη διάρκεια της παρακολούθησης μία σοβαρή επιπλοκή και πραγματοποιηθεί επείγουσα χειρουργική επέμβαση, η θνητότητα είναι δεκαπλάσια από αυτή που θα είχε η ίδια αποκατάσταση, εάν γινόταν σε εκλεκτική / προγραμματισμένη βάση. Προφανώς, ο υψηλός χειρουργικός κίνδυνος, ο οποίος οδήγησε εξ αρχής στη συντηρητική αντιμετώπιση, δεν είναι μικρότερος όταν ο ίδιος ασθενής προσέρχεται οξέως πάσχων με επιβαρυμένη γενική κατάσταση για να υποβληθεί επειγόντως στην ίδια (αποκατάσταση βουβωνοκήλης) ή και σε μία ακόμα βαρύτερη επέμβαση (π.χ. εντερεκτομή λόγω μη βιωσιμότητας του λεπτού εντέρου που εμπεριέχεται σε μία στραγγαλισθείσα βουβωνοκήλη). Σε ασυμπτωματικους ασθενείς μπορεί κανείς να πει πως είναι δυνατόν να παρακολουθούνται με ασφάλεια για την πάθησή τους, εφόσον όμως ενημερωθούν πως κατά πάσα πιθανότητα σε κάποια στιγμή της ζωής τους κατά πάσα πιθανότητα θα χειρουργηθούν.[3] Πάντως αυτό που θεωρείται πλέον ως η σύγχρονη θεώρηση για την αντιμετώπιση της βουβωνοκήλης είναι πως η χειρουργική αντιμετώπιση δεν θεωρείται πλέον μονόδρομος[4].
Α. Συντηρητική αντιμετώπιση
[Επεξεργασία | επεξεργασία κώδικα]Εφόσον για οποιοδήποτε λόγο αποφασισθεί η συντηρητική αντιμετώπιση ενός ασθενούς με βουβωνοκήλη, ο βασικότερος παράγοντας επιτυχίας είναι η πλήρης ενημέρωση, η κατανόηση και η συμμόρφωση από πλευράς ασθενούς με τις σχετικές οδηγίες που θα λάβει από το χειρουργό του. Αυτές αφορούν σε γενικές γραμμές την αποφυγή / πρόληψη καταστάσεων που οδηγούν σε αύξηση της ενδοκοιλιακής πίεσης, παροδική ή μόνιμη και τη συχνότητα επανεξέτασης. Έτσι σε γενικές γραμμές ο ασθενής πρέπει να αποφεύγει την άρση βάρους, την έντονη σωματική δραστηριότητα, τον έντονο βήχα / φτάρνισμα, τη δυσκοιλιότητα, το κάπνισμα κ.α.
Β. Χειρουργική θεραπεία
[Επεξεργασία | επεξεργασία κώδικα]Η ύπαρξη συμπτωμάτων και δη όταν αυτά επηρεάζουν την καθημερινότητα (ικανότητα για εργασία, ποιότητα σεξουαλικής ζωής, μόνιμο άλγος) οδηγεί συνήθως τον ασθενή στο χειρουργείο. Σε ειδικές περιπτώσεις (π.χ. ναυτικοί, αθλητές, κάτοικοι απομακρυσμένων περιοχών) η χειρουργική αντιμετώπιση εφαρμόζεται στη συντριπτική πλειοψηφία των πασχόντων, ανεξαρτήτως συμπτωμάτων. Ομοίως, όταν υπάρχουν σοβαρά συνοδά νοσήματα ή/και όταν ο ασθενής λαμβάνει συστηματικά φάρμακα (κυρίως αντιπηκτικά) τα οποία πρέπει να διακοπούν για να πραγματοποιηθεί με ασφάλεια η οποιαδήποτε επέμβαση (άρα και η αποκατάσταση της βουβωνοκήλης), προτιμάται η εν ψυχρώ, προγραμματισμένη και υπό ελεγχόμενες συνθήκες χειρουργική επέμβαση, προκειμένου να εκμηδενισθεί η έστω και ελάχιστη πιθανότητα μίας εν θερμώ, επείγουσας αποκατάστασης. Εφόσον εμφανιστούν επιπλοκές η χειρουργική επέμβαση είναι αναπόφευκτη[4].
Σε κάθε περίπτωση σκοπός της χειρουργικής επέμβασης είναι η αποκατάσταση της ακεραιότητας και στην ενίσχυση του κοιλιακού τοιχώματος και του βουβωνικού πόρου. Παλαιότερα, η μοναδική προσπέλαση ήταν αυτή της ανοικτής χειρουργικής (από έξω), ενώ εδώ και αρκετά χρόνια η επέμβαση πραγματοποιείται και με τις ελάχιστα επεμβατικές (εκ των έσω). Τα οφέλη της λαπαροσκοπικής και της ρομποτικής προσέγγισης στην περίπτωση της αποκατάστασης της βουβωνοκήλης, είναι σημαντικά και περιλαμβάνουν την ελαχιστοποίηση των επιπλοκών της χειρουργικής τομής, της απώλειας αίματος και του μετεγχειρητικού πόνου, όπως επίσης και την ταχύτατη ανάρρωση και επάνοδο στην εργασία.[5] Επίσης η λαπαροσκοπική και η ρομποτική αποκατάσταση, δίνουν στο χειρουργό τη δυνατότητα να αντιμετωπίσει με ευκολία καταστάσεις, που στην εποχή της ανοικτής αποκατάστασης της βουβωνοκήλης θεωρούνταν ιδιαίτερα δύσκολες και συνοδεύονταν από υψηλά ποσοστά αποτυχίας και επιπλοκών. Τέτοιες είναι: η ταυτόχρονη αντιμετώπιση αμφοτερόπλευρης βουβωνοκήλης (δηλ. όταν συνυπάρχουν βουβωνοκήλη δεξιά και αριστερά) σε μία επέμβαση και η επανεπέμβαση για υποτροπή βουβωνοκήλης, όταν η πρώτη επέμβαση είχε πραγματοποιηθεί ανοικτά. Το χειρουργείο γίνεται με δύο τομές δύο χιλιοστών, οι οποίες μετά από 10 ημέρες δεν αφήνουν σημάδι ή ουλές. Η είσοδος του λαπαροσκοπίου γίνεται από τον ομφαλό με τομή μόλις ενός εκατοστού. Η προσφερόμενη μεγέθυνση έχει σαν αποτέλεσμα οι ανατομικές δομές να φαίνονται με εξαιρετική ευκρίνεια, η απώλεια αίματος να είναι μηδαμινή και οι πιθανότητες υποτροπής κάτω από 1%. Δεν σημειώνεται καμία βλάβη στους μυς, διότι δεν διατέμνονται όπως στο ανοικτό χειρουργείο. Η τοποθέτηση πλέγματος γίνεται πάντα μετά την ανάταξη της κήλης και την πλαστική αποκατάσταση των ανατομικών δομών. Την ίδια φιλοσοφία ακολουθούμε και στην αποκατάσταση του συνδρόμου των κοιλιακών προσαγωγών στους αθλητές. Ο ασθενής τρεις ώρες μετά το χειρουργείο περπατά κανονικά και σε λίγες ώρες επιστρέφει σπίτι του, ενώ την επομένη ημέρα ακολουθεί τις καθημερινές του δραστηριότητες. Ο μετεγχειρητικός πόνος είναι ελάχιστος. Η λαπαροσκοπική αποκατάσταση παρουσιάζει σαν μέθοδος και αυτή σημαντικές επιπλοκές αλλά είναι σπάνιες.
α. Ανοικτή αποκατάσταση βουβωνοκήλης
[Επεξεργασία | επεξεργασία κώδικα]
Η συχνότερα πραγματοποιούμενη επέμβαση για αποκατάσταση ετερόπλευρης βουβωνοκήλης (δηλ. από τη μία πλευρά ΔΕΞΙΑ ή ΑΡΙΣΤΕΡΑ) είναι η ανοικτή αποκατάσταση, με τοποθέτηση πλέγματος. Η επέμβαση έχει άριστα αποτελέσματα ως προς την αποκατάσταση της βουβωνοκήλης και πολύ μικρή πιθανότητα υποτροπής όπως και η αντίστοιχη λαπαροσκοπική. Βασικό πλεονέκτημα της μεθόδου είναι το χαμηλό κόστος. Λόγω της δερματικής τομής και της υποχρεωτικής διατομής μυϊκών περιτονιών είναι γεγονός πως μετά την επέμβαση το μετεγχειρητικό άλγος είναι έντονο για λίγες μέρες και σίγουρα περισσότερο σε σχέση με τις ελάχιστα επεμβατικές τεχνικές[4]. Για τον ίδιο λόγο η πιθανότητα μετεγχειρητικής φλεγμονής είναι κατά τι μεγαλύτερη, ενώ το τελικό αποτέλεσμα είναι μία ευμεγέθης μετεγχειρητική δερματική ουλή.
Σκοπός της επέμβασης: Ο σκοπός της επέμβασης είναι η επιστροφή του περιεχομένου της κήλης στην ανατομική του θέση και η υπερκάλυψη του χάσματος του κοιλιακού τοιχώματος της βουβωνικής περιοχής με ένα πλέγμα, το οποίο τοποθετείται εν μέρει πάνω από το κοιλιακό τοίχωμα. Συχνά τοποθετείται μία παροχέτευση αρνητικής πίεσης η οποία αφαιρείται την 1η μετεγχειρητική ημέρα, προ του εξιτηρίου.
Πώς γίνεται: Η επέμβαση γίνεται δια μέσου μίας δερματικής τομής μήκους 5 έως 10 εκατοστών. Αφού διανοιχθεί ο υποδόριος ιστός και η επιπολής (επιφανειακή) περιτονία της περιοχής (Scarpa), διατέμνεται ο επιφανειακότερος μυς του κοιλιακού τοιχώματος της περιοχής (έξω λοξός) προκειμένου να αναγνωρισθεί το είδος της κήλης (ευθεία ή λοξή ή πανταλονοειδής). Στη συνέχεια αναγνωρίζονται και διαφυλάσσονται τα στοιχεία του σπερματικού τόνου (στους άνδρες) ή ο στρογγύλος σύνδεσμος της μήτρας (στις γυναίκες), αποκολλάται ο σάκος της κήλης από τους γύρω ιστούς και επαναφέρεται εντός της κοιλιάς ή αφαιρείται. Στη συνέχεια τοποθετείται το ειδικό πλέγμα, το οποίο και καθηλώνεται στερεά στο ηβικό οστό (συγκεκριμένα στο ηβικό φύμα) και στο έδαφος της περιοχής. Ακολούθως τοποθετείται ή όχι μία παροχέτευση και γίνεται η σύγκλειση της τομής κατά στρώματα.
Συνήθης μετεγχειρητική πορεία: Στην πλειονότητά τους οι ασθενείς κινητοποιούνται και σιτίζονται το βράδυ της επέμβασης. Οι ασθενείς εξέρχονται την επομένη το πρωί και ακολουθούν συγκεκριμένες οδηγίες για τρείς έως έξι εβδομάδες.
β. Ελάχιστα επεμβατική (λαπαροσκοπική/ρομποτική) αποκατάσταση βουβωνοκήλης
[Επεξεργασία | επεξεργασία κώδικα]1. Πλήρως εξωπεριτοναϊκή αποκατάσταση βουβωνοκήλης (μέθοδος TEP)
[Επεξεργασία | επεξεργασία κώδικα]Η μέθοδος TEP (Total Extra Peritoneal Repair), που σημαίνει Ολικά Εξωπεριτοναϊκή αποκατάσταση της κήλης, σημαίνει την επιδιόρθωση της κήλης έξω από τον ενδοκοιλιακό χώρο, κάτω από τα μυϊκά στρώματα, στο σημείο ακριβώς που συμβαίνει η κήλη στην βουβωνική χώρα. Η εξωπεριτοναϊκή αποκατάσταση βουβωνοκήλης είναι μία επέμβαση που συνδυάζει όλα τα πλεονεκτήματα των λαπαροσκοπικών / ρομποτικών επεμβάσεων με αυτά της μη εισόδου στην κοιλιά. Αυτό συμβαίνει καθώς ο χώρος εργασίας είναι εκτός της κοιλιακής κοιλότητας (εξωπεριτοναϊκός χώρος). Η επέμβαση αυτή αναφέρεται συχνά και ως «λαπαροσκοπική», όρος εσφαλμένος και παραπλανητικός, διότι υπάρχει και η αληθώς λαπαροσκοπική αποκατάσταση που γίνεται δια της κοιλιάς (TAPP).
Αποτελεί μία εξαιρετική μέθοδο, ανώδυνη, ατραυματική και αναίμακτη, που μπορεί να εφαρμοστεί σε όλα τα είδη των κηλών της βουβωνικής χώρας (βουβωνοκήλη, μηροκήλη), αλλά επίσης στην αμφοτερόπλευρη βουβωνοκήλη και στην υποτροπή μίας κήλης μετά από ανοικτή επέμβαση.
Η επέμβαση γίνεται υπό γενική αναισθησία, με την δημιουργία μίας μικρής τομής ενός εκατοστού κάτω από τον ομφαλό και έτερες δυο των 5 χιλιοστών, χωρίς να γίνει διατομή μυών και τοιχωμάτων.
Τοποθετείται εξαιρετικά ευμέγεθες πλέγμα 10επι15 εκατοστών, το οποίο και καλύπτει όλα τα ευενδοτα σημεία του βουβωνικού χώρου, και καθηλώνεται με clips (είτε απορροφήσιμα ή τιτανίου).
Η μετεγχειρητική πορεία είναι εξαιρετική. Ο ασθενής σηκώνεται σε λίγες ώρες, σιτίζεται αμέσως, εξέρχεται από την κλινική την επομένη το πρωί, και μπορεί να μεταβεί στην εργασία του σε λίγα 24ωρα.
Το βασικότερο μειονέκτημα της TEP είναι το κόστος, το οποίο είναι σαφώς μεγαλύτερο από αυτό της ανοικτής αποκατάστασης, διότι πέραν του πλέγματος που είναι παρόμοιο και στις δύο επεμβάσεις, υπάρχει και το κόστος του λαπαροσκοπικού εξοπλισμού.
2. Διακοιλιακή προπεριτοναϊκή αποκατάσταση βουβωνοκήλης (μέθοδος TAPP)
[Επεξεργασία | επεξεργασία κώδικα]Η μέθοδος TAPP προϋποθέτει την είσοδο του λαπαροσκοπικού εντός της κοιλιάς και τη δημιουργία πνευμοπεριτοναίου, πρόκειται δηλαδή για μία πλήρως επέμβαση λαπαροσκοπικής χειρουργικής σε αντίθεση με την εξωπεριτοναϊκή TEP. Παρά ταύτα ο σκοπός και η προσπέλαση της επέμβασης δεν αλλάζουν καθώς η αποκατάσταση της κήλης γίνεται με τον ίδιο τρόπο αφού όμως απογυμνωθεί από το περιτόναιο το οπίσθιο κοιλιακό τοίχωμα μέχρι την ηβική σύμφυση και αποκαλυφθεί πλήρως ο προπεριτοναϊκός χώρος. Ακριβώς επειδή παραβιάζεται το περιτόναιο και γίνεται είσοδος στην κοιλιά για μία επέμβαση που λαμβάνει χώρα εξωκοιλιακά (στον προπεριτοναϊκό χώρο) η μέθοδος αυτή δεν προτιμάται σε σχέση με την TEP[4].
Μηροκήλη
[Επεξεργασία | επεξεργασία κώδικα]Οι μηροκήλες αποτελούν το 5%-7% του συνόλου των κηλών. Απαντώνται πολύ συχνότερα στις γυναίκες και η συχνότητα εμφανίσεώς τους είναι μικρότερη από την αντίστοιχη των βουβωνοκηλών. Εμφανίζεται συχνότερα σε ηλικιωμένες, παχύσαρκες και πολύτοκες γυναίκες. Οι μηροκήλες παρουσιάζουν πολύ μεγάλο κίνδυνο περίσφιξης, γεγονός που συνεπάγεται κίνδυνο νέκρωσης του εντέρου. Συνήθως εμφανίζονται σαν μια διόγκωση, με ελάχιστα συμπτώματα, κοντά στη μηροβουβωνική πτυχή. Δυστυχώς πολλές φορές έχουν υποστεί περίσφιξη και εμφανίζονται με έντονο πόνο και διόγκωση στην περιοχή, οπότε ο κίνδυνος περιτονίτιδας είναι ορατός. Η θεραπεία τους είναι πάντα χειρουργική. Σχεδόν πάντα χρησιμοποιούμε πλέγμα.Ο ασθενής λαμβάνει εξιτήριο την επόμενη ημέρα. Αν η επέμβαση γίνει με τοπική νάρκωση ο ασθενής φεύγει από το νοσοκομείο δύο ώρες μετά το χειρουργείο.
Ομφαλοκήλη
[Επεξεργασία | επεξεργασία κώδικα]Οι μετεγχειρητικές κοιλιοκήλες και η ομφαλοκήλη (ορθότερα παραομφαλοκήλη) αποτελούν μαζί με τις μηροκήλες (κήλες στην περιοχή ένωσης του μηρού με τον κορμό, χαμηλότερα από την περιοχή εμφάνισης βουβωνοκήλης) τη δεύτερη μεγάλη κατηγορία κηλών, μετά τη βουβωνοκήλη.
Εδώ τα πράγματα είναι απλούστερα, καθώς η κήλη ουσιαστικά σχηματίζεται πέριξ του ομφαλού (ομφαλοκήλη / παραομφαλοκήλη). Οι κήλες αυτές πέραν της ενοχλητικής διόγκωσης και των όποιων τοπικών συμπτωμάτων, εάν αφεθούν να μεγαλώσουν πάρα πολύ μπορούν να προκαλέσουν απώλεια ζωτικού χώρου από την κοιλιά, έτσι ώστε ικανό ποσοστό ενδοκοιλιακών σπλάγχνων να βρίσκονται εκτός κοιλιάς! Σε κάθε περίπτωση μία ομφαλοκήλη μπορεί να εμφανίσει επιπλοκές (αδυναμία ανάταξης, περίσφιγξη, στραγγαλισμός) και να απειλήσει τη βιωσιμότητα του περιεχομένου της κήλης (το οποίο είναι συνήθως λεπτό έντερο). Με την έλευση των ελάχιστα επεμβατικών τεχνικών (λαπαροσκοπική / ρομποτική) αποκατάστασης, έχει λυθεί ένα βασικό μειονέκτημα της χειρουργικής αποκατάστασης των κηλών αυτών, το οποίο δεν ήταν άλλο από την εκ νέου ανάγκη διενέργειας ευμεγέθους τομής στο δέρμα, στη θέση της κήλης. Οι επιπλοκές από την τομή και τις αποκολλήσεις ιστών, προκειμένου να τοποθετηθεί το πλέγμα, ήταν συνήθεις και περιόριζαν το τελικό αποτέλεσμα και από πλευράς διάρκειας νοσηλείας / ανάρρωσης και από πλευράς κοσμητικού αποτελέσματος.
Συμπτώματα
- Διόγκωση της περιοχής πέριξ του ομφαλού (παραομφαλοκήλη) ή πάνω από αυτόν (επιγαστρική κήλη), η οποία μπορεί να είναι μόνιμη ή να εμφανίζεται περιστασιακά
- Αίσθημα βάρους ή/και πόνος
- Εναλλαγές περιόδων δυσκοιλιότητας με ευκοιλιότητα
| ΠΡΟΣΟΧΗ Εφόσον εμφανιστεί πολύ έντονος πόνος και διόγκωση γύρω από τον ομφαλό, που δεν υποχωρούν ή/και συνοδεύονται από πυρετό, ναυτία, εμετό ή τάση για εμετό,υπάρχει σημαντική πιθανότητα να έχει γίνει κάποια επιπλοκή και η κήλη να είναι πλέον μη ανατασσομένη, περιεσφιγμένη ή στραγγαλισθείσα. Αυτό αποτελεί επείγουσα χειρουργική πάθηση που χρήζει άμεσης διάγνωσης και αντιμετώπισης. |
Διάγνωση
Η καταρχήν διάγνωση της μετεγχειρητικής κήλης και της ομφαλοκήλης γίνεται με την κλινική εξέταση. Διάφορες απεικονιστικές εξετάσεις (π.χ. υπερηχογράφημα, υπολογιστική / αξονική τομογραφία) μπορούν να διενεργηθούν για την επιβεβαίωση της διάγνωσης, αν και συνήθως δεν χρειάζονται, καθότι η διάγνωση είναι προφανής και ο ασθενής τη γνωρίζει, προτού καν προσέλθει στο χειρουργό.
Αντιμετώπιση
Η θεραπεία της μετεγχειρητικής κήλης και της ομφαλοκήλης είναι στη συντριπτική πλειοψηφία των περιπτώσεων χειρουργικήκαι αποσκοπεί στην αποκατάσταση της ακεραιότητας και στην ενίσχυση του κοιλιακού τοιχώματος, στην περιοχή της κήλης. Η συντηρητική αντιμετώπιση εφαρμόζεται πρακτικά μόνο σε περιπτώσεις ασθενών που δεν δύνανται να υποβληθούν σε καμμία χειρουργική επέμβαση μέσης βαρύτητας. Εφόσον ο ασθενής μπορεί να χειρουργηθεί, δεν υπάρχει κανένας λόγος καθυστέρησης της χειρουργικής αποκατάστασης, διότι η αναμονή μπορεί να οδηγήσει μόνο σε διόγκωση της κήλης,επιπλοκές και αύξηση του βαθμού δυσκολίας της χειρουργικής πράξης, όταν τελικώς ο ασθενής οδηγηθεί στο χειρουργείο.
Παλαιότερα η μοναδική προσπέλαση ήταν αυτή της ανοικτής χειρουργικής (από έξω), ενώ εδώ και αρκετά χρόνια η επέμβαση πραγματοποιείται και με τις ελάχιστα επεμβατικές τεχνικές της λαπαροσκοπικής / ρομποτικής χειρουργικής (εκ των έσω). Τα οφέλη με τις ελάχιστα επεμβατικές τεχνικές για τον ασθενή είναι τεράστια από πλευράς ανάρρωσης και τοπικών επιπλοκών (εφόσον δεν υπάρχει τομή), ενώ με τις σύγχρονες χειρουργικές τεχνικές, ουσιαστικά οποιαδήποτε κήλη ανεξαρτήτως πολυπλοκότητας και προηγούμενου αριθμού επεμβάσεων, μπορεί να αποκατασταθεί λαπαροσκοπικά / ρομποτικά.
Επιγαστρική Κήλη
[Επεξεργασία | επεξεργασία κώδικα]Εμφανίζεται σχετικά σπάνια (2%-3% του πληθυσμού) και είναι συχνότερες στους άνδρες. Εμφανίζονται κατά μήκος της γραμμής που ενώνει το στέρνο με τον ομφαλό, και η οποία ονομάζεται «λευκή γραμμή». Γι’ αυτό και πολλές φορές οι κήλες αυτής της κατηγορίας ονομάζονται «κήλες της λευκής γραμμής». Ως ιδιαίτερος τύπος κήλης της λευκής γραμμής θεωρείται η διάσταση των ορθών κοιλιακών μυών. Μόνο ο χειρουργός μπορεί να ξεχωρίσει αυτά τα δύο είδη κηλών και αυτό είναι ιδιαίτερα σημαντικό, διότι οι κήλες της λευκής γραμμής χειρουργούνται λαπαροσκοπικά, ενώ αντίθετα η διάσταση των ορθών κοιλιακών μυών δεν απαιτεί χειρουργική αντιμετώπιση παρά μόνο σε εξαιρετικές περιπτώσεις. Κυρίως προκαλούν συμπτώματα που ποικίλλουν, από τοπική ευαισθησία και πόνο έως ναυτία και τάση για έμετο. Η επιγαστρική κηλη είναι επικίνδυνος τύπος κήλης, διότι συχνά αναπτύσσει περίσφιξη. Η κατεξοχήν ενδεδειγμένη θεραπεία είναι η λαπαροσκοπική αποκατάσταση με χρήση πλέγματος.
Μετεγχειρητική κοιλιοκήλη
[Επεξεργασία | επεξεργασία κώδικα]Οι μετεγχειρητικές κοιλιοκήλες έρχονται δεύτερες σε συχνότητα εμφανίσεως, μετά από τις βουβωνοκήλες (10%-16%). Εδώ, το κοιλιακό περιεχόμενο προπίπτει μέσω της ουλής που σχηματίστηκε από προηγούμενη εγχειρητική τομή, επομένως οι κήλες αυτές προκύπτουν έπειτα από χειρουργική επέμβαση στην περιοχή της κοιλιάς. Αναπτύσσονται στο 0,5% – 15% των ασθενών που υποβάλλονται σε ανοιχτές κοιλιακές εγχειρήσεις. Οι μετεγχειρητικές κοιλιοκήλες υποτροπιάζουν σε μεγάλο ποσοστό, εάν δεν γίνει η σωστή επέμβαση, και ειδικά εάν δεν χρησιμοποιηθεί πλέγμα. Η πλέον ενδεδειγμένη και αποτελεσματική θεραπευτική παρέμβαση είναι σήμερα η λαπαροσκοπική αποκατάσταση με χρήση πλέγματος.
Χειρουργική αντιμετώπιση Ομφαλοκήλης, Μετεγχειρητικής Κήλης και Επιγαστρικής κήλης
[Επεξεργασία | επεξεργασία κώδικα]Ανοικτή αποκατάσταση
[Επεξεργασία | επεξεργασία κώδικα]Η ανοικτή αποκατάσταση των κηλών έχει μακρά ιστορία, ωστόσο, μόλις την τελευταία 30ετία καθιερώθηκαν και τελειοποιήθηκαν οι βασικές αρχές που διέπουν αυτές τις χειρουργικές επεμβάσεις, συγκεκριμένα, η χωρίς τάση αποκατάσταση και η χρήση πλέγματος. Το είδος του πλέγματος (πολυπροπυλένιο, τεφλόν, βιολογικό κ.α.) καθώς και η τελική του θέση σε σχέση με το κοιλιακό τοίχωμα (πάνω: onlay, ισοϋψώς: inlay, κάτω: underlay), συνεχίζουν ακόμη και σήμερα να αποτελούν αντικείμενο έρευνας, με επικρατέστερη την τοποθέτηση συνθετικού πλέγματος πολυπροπυλενίου ή πολυεστέρα (λόγω χαμηλότερου κόστους), κάτω (underlay) από το κοιλιακό τοίχωμα και έξω από το περιτόναιο (λόγω χαμηλότερης πιθανότητας υποτροπής). Η μέθοδος πλεονεκτεί ως προς το κόστος σε σχέση με τις ελάχιστα επεμβατικές τεχνικές, δεν προτιμάται όμως όταν το αισθητικό αποτέλεσμα και η ταχεία αποκατάσταση αποτελούν προτεραιότητα.

Ελάχιστα επεμβατική (λαπαροσκοπική/ρομποτική) αποκατάσταση
[Επεξεργασία | επεξεργασία κώδικα]Η αντιμετώπιση της ομφαλοκήλης, της επιγαστρικής κήλης και της μετεγχειρητικής κοιλιοκήλης γίνεται σήμερα επίσης με λαπαροσκοπική προσπέλαση, εξαλείφοντας πλήρως την δημιουργία τομής στο πρόσθιο κοιλιακό τοίχωμα. Οι ενδείξεις της εφαρμογής της λαπαροσκόπησης στις κοιλιοκήλες είναι οι ίδιες για την τοποθέτηση πλέγματος με ανοικτή επέμβαση.[6]
Η λαπαροσκοπική εφαρμογή πλέγματος προσφέρει:
- την απουσία τομής και ουλής και των επιπλοκών που συνοδεύουν το ανοικτό τραύμα (φλεγμονή, ορώδης συλλογή, διαπύηση, υποτροπή).
- Την ελαχιστοποίηση του μετεγχειρητικού πόνου και την άμεση κινητοποίηση.
- Την τοποθέτηση μεγάλου πλέγματος με απόλυτη ασφάλεια, και παράλληλη λύση όλων των ενδοκοιλιακών συμφύσεων λαπαροσκοπικά που συνοδεύουν ειδικά τις μετεγχειρητικές κήλες.
- Την γρήγορη επάνοδο στην εργασία.
- Την μέγιστη ικανοποίηση του ασθενούς όσον αφορά το αισθητικό αποτέλεσμα.
- Την ελαχιστοποίηση της υποτροπής (ειδικά στις μετεγχειρητικές).[7]
Σκοπός της επέμβασης
[Επεξεργασία | επεξεργασία κώδικα]Η λαπαροσκοπική / ρομποτική αποκατάστασης της μετεγχειρητικής κοιλιοκήλης (ή απλά μετεγχειρητικής κήλης), της επιγαστρικής κήλης, αλλά και της ομφαλοκήλης, αποσκοπεί στην υπερκάλυψη του ελλείμματος του τοιχώματος της κοιλιάς με ένα πλέγμα εκ των έσω, αφού προηγουμένως το περιεχόμενο της κήλης (επίπλουν, λεπτό έντερο ή οποιοδήποτε άλλο ενδοκοιλιακό σπλάγχνο) επανατοποθετηθεί εντός της κοιλιάς. Εφόσον τοποθετηθεί και καθηλωθεί σωστά το πλέγμα, δίνεται η ευκαιρία στον οργανισμό να δημιουργήσει ινώδη ιστό και να καλύψει οριστικά το χάσμα, θεραπεύοντας έτσι την κήλη.
Πώς γίνεται
[Επεξεργασία | επεξεργασία κώδικα]Η επέμβαση γίνεται δια μέσου 3 έως 4 δερματικών τομών, η μεγαλύτερη των οποίων έχει μήκος 12 χιλιοστά και η μικρότερη μόλις 5 χιλιοστά. Αφού αναταχθεί η κήλη, τοποθετείται ειδικό πλέγμα, το οποίο και καθηλώνεται στερεά στο κοιλιακό τοίχωμα, με ελικοειδείς ήλους (καρφιά), έτσι ώστε στην τελική του θέση να είναι κάτω από το κοιλιακό τοίχωμα (εκ των έσω).
Συνήθης μετεγχειρητική πορεία
[Επεξεργασία | επεξεργασία κώδικα]Στην πλειονότητά τους οι ασθενείς κινητοποιούνται και σιτίζονται την ημέρα της επέμβασης, ενώ λαμβάνουν εξιτήριο την επομένη. Στη συντριπτική πλειοψηφία των ασθενών δεν τοποθετείται παροχέτευση. Το μετεγχειρητικό άλγος αντιμετωπίζεται με αναλγητικά και ο ασθενής μπορεί να επιστρέψει στις προ της επέμβασης δραστηριότητές του 1 εβδομάδα αργότερα. Επειδή στην περιοχή του σάκου της κήλης υπάρχει περίπτωση να συσσωρευθεί υγρό, οι ασθενείς ενημερώνονται για αυτό προεγχειρητικά, όπως επίσης και για το γεγονός πως το υγρό αυτό σχεδόν πάντοτε απορροφάται από τον οργανισμό εντός 3 μηνών. Όπως και με κάθε άλλη μέθοδο αποκατάστασης κοιλιοκήλης και εδώ υπάρχει πιθανότητα υποτροπής. Λόγω του τρόπου με τον οποίον γίνεται η λαπαροσκοπική / ρομποτική αποκατάσταση αυτό το ποσοστό είναι το χαμηλότερο σε σχέση με τις υπόλοιπες ανοικτές τεχνικές.
Διαφραγματοκήλη
[Επεξεργασία | επεξεργασία κώδικα]Μία ιδιαίτερη οντότητα αποτελεί η διαφραγματοκήλη, κατά την οποία η κήλη παρουσιάζεται ειδικά στο διάφραγμα στο σημείο εισόδου του οισοφάγου στον στόμαχο, κατά την οποία μέρος του στομάχου εισέρχεται στον θώρακα μέσα από το οισοφαγικό τρήμα. Η συμπτωματολογία της διαφραγματοκήλης έχει σχέση κυρίως με την εμφάνιση παλινδρομικής νοσου, οισοφαγίτιδας, οισοφάγου Barret κλπ, και αντιμετωπίζεται κυρίως από γαστρεντερολογικό τμήμα. Η χειρουργική θεραπεία είναι ειδική, εφαρμόζεται λαπαροσκοπικά, αφορά την επανατοποθέτηση του στομάχου στον ενδοκοιλιακό χώρο, και συμπληρώνεται από αντιπαλινδρομική επέμβαση, την λεγόμενη θολοπλαστική.
Κιρσοκήλη
[Επεξεργασία | επεξεργασία κώδικα]Η κιρσοκήλη αποτελεί την κυριώτερη αιτία υπογονιμότητας, στειρότητας στον άνδρα. Μετά την χειρουργική αποκατάσταση η γονιμότητα αποκαθίσταται. Εμφανίζεται συνήθως στον αριστερό όρχι και πολύ πιο σπάνια στο δεξιό ή και στους δύο. Νέοι άνδρες αλλά και έφηβοι που αισθάνονται ελαφρό πρήξιμο ή αίσθημα βάρους ή και πόνο στο όσχεο ή στους όρχεις πρέπει να εξετάζονται από γιατρό. Σε μεγάλες ηλικίες η ξαφνική εμφάνιση κιρσοκήλης πρέπει να συνοδεύεται από λεπτομερή κλινικό και απεικονιστικό έλεγχο προκειμένου να αποκλειστούν σοβαρότερες παθήσεις που προκάλεσαν την κιρσοκήλη. Εκτός από την κλινική εξέταση από το γιατρό το υπερηχογράφημα της περιοχής θα θέσει τη διάγνωση. Συχνά είναι απαραίτητο το σπερμοδιάγραμμα, που θα περιγράψει τα χαρακτηριστικά του σπέρματος. Η κιρσοκήλη είναι η ύπαρξη κιρσών στο σπερματικό τόνο. Ο σπερματικός τόνος, μπορείτε να τον φανταστείτε σαν ένα σωλήνα, που ξεκινά από την κοιλιά και καταλήγει στον όρχι και περιλαμβάνει το σωληνάκι όπου διέρχεται το σπερματικό υγρό, φλέβες, αρτηρίες και νεύρα. Όταν οι φλέβες του σπερματικού τόνου ανεπαρκούν, δημιουργούνται κιρσοί (κιρσοκήλη), που εμποδίζου την κανονική ροή – επιστροφή του αίματος από τον όρχι στην κυκλοφορία, το αίμα λιμνάζει, ο όρχις ατροφεί και εμφανίζεται υπογονιμότητα.
Βιβλιογραφικές παραπομπές
[Επεξεργασία | επεξεργασία κώδικα]- ↑ Παπαδημητρίου, "Σύγχρονη γενική χειρουργική", εκδόσεις Μ. Παρισιάνου.
- ↑ B. van den Heuvel , B. J. Dwars, D. R. Klassen, H. J. Bonjer (2011). «Is surgical repair of an asymptomatic groin hernia appropriate? A review». Hernia 15 (3): 251-259. doi:. http://link.springer.com/article/10.1007%2Fs10029-011-0796-y.
- ↑ «Long-term Results of a Randomized Controlled Trial of a Nono... : Annals of Surgery». LWW. Ανακτήθηκε στις 25 Απριλίου 2016.
- ↑ 4,0 4,1 4,2 4,3 M. P. Simons, T. Aufenacker, M. Bay-Nielsen, J. L. Bouillot, G. Campanelli, J. Conze, D. de Lange, R. Fortelny, T. Heikkinen, A. Kingsnorth, J. Kukleta, S. Morales-Conde, P. Nordin, V. Schumpelick, S. Smedberg, M. Smietanski, G. Weber, M. Miserez (2009). «European Hernia Society guidelines on the treatment of inguinal hernia in adult patients.». Hernia 13 (4): 343-403. doi:. http://link.springer.com/article/10.1007%2Fs10029-009-0529-7.
- ↑ «Laparoscopic surgery for inguinal hernia repair | Guidance and guidelines | NICE». www.nice.org.uk. Ανακτήθηκε στις 25 Απριλίου 2016.
- ↑ «Patient Information for Laparoscopic Inguinal Hernia Repair from SAGES». sages.org. Αρχειοθετήθηκε από το πρωτότυπο στις 5 Φεβρουαρίου 2014. Ανακτήθηκε στις 23 Ιανουαρίου 2014.
- ↑ «Laparoscopic techniques versus open techniques for inguinal hernia repair». US National Library of Medicine National Institutes of Health.



