Καρκίνος του ενδομητρίου: Διαφορά μεταξύ των αναθεωρήσεων
μΧωρίς σύνοψη επεξεργασίας |
μΧωρίς σύνοψη επεξεργασίας |
||
| Γραμμή 190: | Γραμμή 190: | ||
Ο καρκίνος του ενδομητρίου περιλαμβάνει καρκινώματα, τα οποία χωρίζονται σε τύπου Ι και τύπου ΙΙ καρκίνους και περιλαμβάνει ενδομητριοειδούς αδενοκαρκίνωμα, της μήτρας θηλώδες καρκίνωμα ορώδης, της μήτρας καρκίνωμα σαφής-κυττάρων, καθώς και πολλές άλλες πολύ σπάνιες μορφές. |
Ο καρκίνος του ενδομητρίου περιλαμβάνει καρκινώματα, τα οποία χωρίζονται σε τύπου Ι και τύπου ΙΙ καρκίνους και περιλαμβάνει ενδομητριοειδούς αδενοκαρκίνωμα, της μήτρας θηλώδες καρκίνωμα ορώδης, της μήτρας καρκίνωμα σαφής-κυττάρων, καθώς και πολλές άλλες πολύ σπάνιες μορφές. |
||
=====Endometrioid adenocarcinoma===== |
|||
'''Καρκίνωμα''' |
|||
{{multiple image |
|||
Η συντριπτική πλειοψηφία των καρκίνων του ενδομητρίου είναι καρκινώματα (συνήθως αδενοκαρκινώματα), που σημαίνει ότι προέρχονται από το ενιαίο στρώμα των επιθηλιακών κυττάρων που επενδύουν το ενδομήτριο και το σχηματισμό των ενδομήτριων αδένων. Υπάρχουν πολλές μικροσκοπικές υποτύπων καρκινώματος του ενδομητρίου, αλλά είναι σε γενικές γραμμές οργανώνονται σε δύο κατηγορίες, Τύπου Ι και Τύπου II, με βάση τα κλινικά χαρακτηριστικά και την παθογένεση. Οι δύο υπότυποι είναι γενετικά διακριτές. [1] |
|||
'''Ενδομητριοειακό αδενοκαρκίνωμα'''{{multiple image |
|||
<!-- Essential parameters --> |
<!-- Essential parameters --> |
||
| align = right |
| align = right |
||
| Γραμμή 206: | Γραμμή 211: | ||
| alt2 = Image of the histology of an endometrial adenocarcinoma, showing many abnormal nuclei |
| alt2 = Image of the histology of an endometrial adenocarcinoma, showing many abnormal nuclei |
||
| caption2 = A histologic view of an endometrial adenocarcinoma showing many abnormal nuclei |
| caption2 = A histologic view of an endometrial adenocarcinoma showing many abnormal nuclei |
||
}}Σε ενδομητριοειδές αδενοκαρκίνωμα, τα καρκινικά κύτταρα αναπτύσσονται σε μοτίβα που θυμίζουν κανονικές ενδομητρίου, με πολλά νέα αδένες σχηματίζονται από [επιθήλιο | κυλινδρικό επιθήλιο] με κάποια [ατυπία | ανώμαλους πυρήνες]. Χαμηλής ποιότητας ενδομητριοειδούς αδενοκαρκινώματα έχουν καλά διαφοροποιημένα κύτταρα, δεν έχουν εισβάλλει στο μυομήτριο, και δει μαζί με υπερπλασία του ενδομητρίου. Αδένες του όγκου αποτελούν πολύ κοντά μεταξύ τους, χωρίς την [(ζωικό ιστό) | στρωματικά] ιστό που τους χωρίζει κανονικά. Ανώτερης ποιότητας ενδομητριοειδές αδενοκαρκινώματα έχουν λιγότερο καλά διαφοροποιημένα κύτταρα έχουν περισσότερο στερεά φύλλα των καρκινικών κυττάρων δεν είναι οργανωμένα σε αδένες, και συνδέονται με ένα [] ενδομητρίου. Υπάρχουν διάφοροι υπότυποι της ενδομητριοειδές αδενοκαρκινώματος με παρόμοιες προγνώσεις, συμπεριλαμβανομένης villoglandular, εκκριτικών και κροσσωτό παραλλαγές κυττάρων. Υπάρχει επίσης ένα υπότυπο που χαρακτηρίζεται από [] διαφοροποίηση. Μερικά ενδομητριοειδούς αδενοκαρκινώματα έχουν εστίες βλεννωδών καρκίνωμα. [5] |
|||
| ⚫ | |||
Οι γενετικές μεταλλάξεις συνήθως συνδέονται με ενδομητριοειδές αδενοκαρκίνωμα είναι στα γονίδια ΡΤΕΝ, ένας καταστολέας όγκων? PIK3CA, ένα []? Γονίδιο KRAS, ένα [] που λειτουργεί σε [μεταγωγή | μεταγωγή σήματος]? και CTNNB1, που εμπλέκονται στην προσκόλληση και κυτταρική σηματοδότηση. Το γονίδιο CTNNB1 (βήτα-κατενίνης) συνηθέστερα μεταλλάσσεται στο πλακώδες υπότυπο του ενδομητριοειδές αδενοκαρκινώματος. [6] |
|||
===== Ορώδες καρκίνωμα ===== |
|||
===== Δές επίσης: [[μήτρας ορώδες θηλώδες καρκίνωμα]] ===== |
|||
===== Ορώδης Καρλίνωμα είναι ένα ενδομητρίου όγκου τύπου ΙΙ που αποτελεί το 5-10% των διαγνωσμένων καρκίνου του ενδομητρίου και είναι κοινή σε μετεμμηνοπαυσιακές γυναίκες με ατροφήσει ενδομήτριο και μαύρες γυναίκες. Ορώδες καρκίνωμα του ενδομητρίου είναι επιθετική και συχνά εισβάλλει το μυομήτριο και μετάσταση εντός του περιτοναίου (εμφανίζεται ως [κέικ | επίπλουν συσσωμάτωσης)] ή το λεμφικό σύστημα. Ιστολογικά, εμφανίζεται με πολλές άτυπες πυρήνες, [δομές], και, σε αντίθεση με ενδομητριοειδές αδενοκαρκινώματα, στρογγυλεμένα κύτταρα αντί από κιονοειδή κύτταρα. Περίπου το 30% των κυττάρων του ενδομητρίου ορώδους καρκινώματος έχουν επίσης [όργανα | όργανα psammoma] [1] [7] υδαρής καρκινώματα εξαπλωθεί διαφορετικά από ό, τι οι περισσότερες άλλες μορφές καρκίνου του ενδομητρίου?. μπορεί να εξαπλωθεί έξω από τη μήτρα, χωρίς να εισβάλλουν στο μυομήτριο. [7] ===== |
|||
===== Σαφή καρκίνωμα ===== |
|||
===== Δείτε επίσης: μήτρας καρκίνωμα σαφές κυττάρων ===== |
|||
===== Σαφή καρκίνωμα είναι μια ενδομητρίου όγκου τύπου ΙΙ που αντιστοιχεί σε λιγότερο από το 5% των διαγνωσμένων καρκίνου του ενδομητρίου. Σαν ορώδης καρκίνωμα, είναι συνήθως επιθετική και φέρει μια φτωχή πρόγνωση. Ιστολογικά, χαρακτηρίζεται από τα χαρακτηριστικά που είναι κοινά σε όλες τις σαφείς κύτταρα: την επώνυμη διαφανές κυτταρόπλασμα όταν βάφονται Η & Ε και ορατές, διακριτές κυτταρικές μεμβράνες [1] Το σύστημα p53 κυτταρική σηματοδότηση δεν είναι ενεργός σε ενδομητρίου σαφές καρκίνωμα [2] Αυτή η μορφή.. καρκίνου του ενδομητρίου είναι πιο κοινή σε μετεμμηνοπαυσιακές γυναίκες. [3] ===== |
|||
=====Mucinous carcinoma===== |
|||
===== Βλεννώδες καρκίνωμα είναι μια σπάνια μορφή καρκίνου του ενδομητρίου, που αποτελούν λιγότερο από το 1-2% του συνόλου των διαγνωστεί με καρκίνο του ενδομητρίου. Βλεννώδες καρκίνωμα του ενδομητρίου είναι πιο συχνά στο στάδιο Ι και Α τάξη, δίνοντάς τους μια καλή πρόγνωση. Που κατά κανόνα έχουν καλά διαφοροποιημένα κιονοειδή κύτταρα οργανώνονται σε αδένες με τη χαρακτηριστική βλεννίνη στο κυτταρόπλασμα. Βλεννώδες καρκίνωμα πρέπει να διαφοροποιούνται από καρκίνο του τραχήλου αδενοκαρκίνωμα. [1]<br> |
|||
===== |
|||
=====Mucinous carcinoma===== |
|||
===== |
|||
| ⚫ | [[https://en.wikipedia.org/wiki/Mucinous carcinoma|Mucinous carcinoma]]s are a rare form of endometrial cancer, making up less than 1–2% of all diagnosed endometrial cancer. Mucinous endometrial carcinomas are most often stage I and grade I, giving them a good prognosis. They typically have well-differentiated columnar cells organized into glands with the characteristic [[https://en.wikipedia.org/wiki/Mucin|mucin]] in the cytoplasm. Mucinous carcinomas must be differentiated from [[https://en.wikipedia.org/wiki/Cervical adenocarcinoma|cervical adenocarcinoma]].<ref name="Hoffman">{{cite book |editor-last1=Hoffman |editor-first1=BL |editor-last2=Schorge |editor-first2=JO |editor-last3=Schaffer |editor-first3=JI |editor-last4=Halvorson |editor-first4=LM |editor-last5=Bradshaw |editor-first5=KD |editor-last6=Cunningham |editor-first6=FG |year=2012 |chapter=Endometrial Cancer |url=http://www.accessmedicine.com/content.aspx?aID=56712550 |title=Williams Gynecology |edition=2nd |publisher=[[McGraw-Hill]] |isbn=978-0-07-171672-7}}</ref> |
||
===== |
|||
=====Mixed or undifferentiated carcinoma===== |
|||
===== |
|||
Mixed carcinomas are those that have both Type I and Type II cells, with one making up at least 10% of the tumor.<ref name="Hoffman" /> These include the malignant [[https://en.wikipedia.org/wiki/Mixed Müllerian tumor|mixed Müllerian tumor]], which derives from endometrial epithelium and has a poor prognosis.<ref name="Cochrane 1011">{{cite cochrane |last1=Johnson |first1=N |last2=Bryant |first2=A |last3=Miles |first3=T |last4=Hogberg |first4=T |last5=Cornes |first5=P |group=Gynaecological Cancer |year=2011 |title=Adjuvant chemotherapy for endometrial cancer after hysterectomy |review=CD003175 |version=2 |pmid=21975736}}</ref> Mixed Müllerian tumors tend to occur in postmenopausal women.<ref name="ComprehensiveGyn32">{{cite book |last1=Soliman |first1=PT |last2=Lu |first2=KH |year=2013 |chapter=Neoplastic Diseases of the Uterus |editor-last1=Lentz |editor-first1=GM |editor-last2=Lobo |editor-first2=RA |editor-last3=Gershenson |editor-first3=DM |editor-last4=Katz |editor-first4=VL|displayeditors=4 |title=Comprehensive Gynecology |edition=6th |isbn=978-0-323-06986-1 |publisher=[[Mosby (publisher)|Mosby]]}}</ref> |
|||
Undifferentiated endometrial carcinomas make up less than 1–2% of diagnosed endometrial cancers. They have a worse prognosis than grade III tumors. Histologically, these tumors show sheets of identical epithelial cells with no identifiable pattern.<ref name="Hoffman" /> |
|||
===== |
|||
=====Other carcinomas===== |
|||
===== |
|||
Non-metastatic [[https://en.wikipedia.org/wiki/Squamous cell carcinoma|squamous cell carcinoma]] and [[https://en.wikipedia.org/wiki/Transitional cell carcinoma|transitional cell carcinoma]] are very rare in the endometrium. Squamous cell carcinoma of the endometrium has a poor prognosis.<ref name="Hoffman" /> It has been reported fewer than 100 times in the medical literature since its characterization in 1892. For primary squamous cell carcinoma of the endometrium (PSCCE) to be diagnosed, there must be no other primary cancer in the endometrium or cervix and it must not be connected to the cervical epithelium. Because of the rarity of this cancer, there are no guidelines for how it should be treated, nor any typical treatment. The common genetic causes remain uncharacterized.<ref name="Goodrich">{{cite journal |last1=Goodrich |first1 = S |last2 = Kebria-Moslemi |first2 = M |last3 = Broshears |first3 = J |last4 = Sutton |first4 = GP |last5 = Rose |first5 = P |title=Primary squamous cell carcinoma of the endometrium: two cases and a review of the literature |journal=Diagnostic Cytopathology |volume=41 |issue=9 |pages=817–20 |date=September 2013 |pmid=22241749 |doi=10.1002/dc.22814 |url=}}</ref> Primary transitional cell carcinomas of the endometrium are even more rare; 16 cases had been reported {{as of|2008|lc=on}}. Its pathophysiology and treatments have not been characterized.<ref name="Marino">{{cite journal |last1 =Mariño-Enríquez |first1 = A |last2 = González-Rocha |first2 = T |last3 = Burgos |first3 = E |others = et al. |title=Transitional cell carcinoma of the endometrium and endometrial carcinoma with transitional cell differentiation: a clinicopathologic study of 5 cases and review of the literature |journal=Human Pathology |volume=39 |issue=11 |pages=1606–13 |date=November 2008 |pmid=18620731 |doi=10.1016/j.humpath.2008.03.005 |url=}}</ref> Histologically, TCCE resembles endometrioid carcinoma and is distinct from other transitional cell carcinomas.<ref>{{cite journal |last1 = Ahluwalia |first1 = M |last2 = Light |first2 = AM |last3 = Surampudi |first3 = K |last4 = Finn |first4 = CB |title=Transitional cell carcinoma of the endometrium: a case report and review of the literature |journal= International Journal of Gynecological Pathology |volume=25 |issue=4 |pages=378–82 |date=October 2006 |pmid=16990716 |doi=10.1097/01.pgp.0000215296.53361.4b |url=}}</ref> |
|||
===== |
|||
The genetic mutations most commonly associated with endometrioid adenocarcinoma are in the genes PTEN, a tumor suppressor; PIK3CA, a [[https://en.wikipedia.org/wiki/Kinase|kinase]]; KRAS, a [[https://en.wikipedia.org/wiki/GTPase|GTPase]] that functions in [[https://en.wikipedia.org/wiki/Signal transduction|signal transduction]]; and CTNNB1, involved in adhesion and cell signaling. The CTNNB1 (beta-catenin) gene is most commonly mutated in the squamous subtype of endometrioid adenocarcinoma.<ref name="annonc">{{cite journal |last1=Colombo |first1=N |last2=Preti |first2=E |last3=Landoni |first3=F |last4=Carinelli |first4=S |last5=Colombo |first5=A |last6=Marini |first6=C |last7=Sessa |first7=C |year=2011 |title=Endometrial cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up |journal=Annals of Oncology |volume=22 |issue=Supplement 6 |pages=vi35–vi39 |doi=10.1093/annonc/mdr374 |pmid=21908501}}</ref> |
|||
==== |
====Sarcoma==== |
||
{{see also|Uterine papillary serous carcinoma}}Serous carcinoma is a Type II endometrial tumor that makes up 5–10% of diagnosed endometrial cancer and is common in postmenopausal women with atrophied endometrium and Black women. Serous endometrial carcinoma is aggressive and often invades the myometrium and metastasizes within the peritoneum (seen as [[https://en.wikipedia.org/wiki/Omental cake|omental caking]]) or the lymphatic system. Histologically, it appears with many atypical nuclei, [[https://en.wikipedia.org/wiki/Papilloma|papillary structures]], and, in contrast to endometrioid adenocarcinomas, rounded cells instead of columnar cells. Roughly 30% of endometrial serous carcinomas also have [[https://en.wikipedia.org/wiki/Psammoma bodies|psammoma bodies]].<ref name="Hoffman" /><ref name="ComprehensiveGyn32">{{cite book |last1=Soliman |first1=PT |last2=Lu |first2=KH |year=2013 |chapter=Neoplastic Diseases of the Uterus |editor-last1=Lentz |editor-first1=GM |editor-last2=Lobo |editor-first2=RA |editor-last3=Gershenson |editor-first3=DM |editor-last4=Katz |editor-first4=VL|displayeditors=4 |title=Comprehensive Gynecology |edition=6th |isbn=978-0-323-06986-1 |publisher=[[Mosby (publisher)|Mosby]]}}</ref> Serous carcinomas spread differently than most other endometrial cancers; they can spread outside the uterus without invading the myometrium.<ref name="ComprehensiveGyn32" /> |
|||
===== |
|||
The genetic mutations seen in serous carcinoma are [[https://en.wikipedia.org/wiki/Chromosomal instability|chromosomal instability]] and mutations in [[https://en.wikipedia.org/wiki/TP53|TP53]], an important tumor suppressor gene.<ref name="annonc" /> |
|||
{{main|Endometrial stromal sarcoma}} |
|||
[[File:Endometrioid endometrial adenocarcinoma very high mag.jpg|thumb|alt=Image of the histology of an endometrioid endometrial adenocarcinoma|Endometrioid endometrial adenocarcinoma – very high magnification – H&E stain|link=https://en.wikipedia.org/wiki/File:Endometrioid_endometrial_adenocarcinoma_very_high_mag.jpg]] |
|||
In contrast to endometrial carcinomas, the uncommon endometrial stromal [[https://en.wikipedia.org/wiki/Sarcomas|sarcomas]] are cancers that originate in the non-glandular [[https://en.wikipedia.org/wiki/Connective tissue|connective tissue]] of the endometrium. They are generally non-aggressive and, if they recur, can take decades. Metastases to the lungs and pelvic or peritoneal cavities are the most frequent.<ref name="ComprehensiveGyn32" /> They typically have estrogen and/or progesterone receptors.<ref name="Sylvestre">{{cite journal |last1 = Sylvestre |first1 = VT |last2 = Dunton |first2 = CJ |title=Treatment of recurrent endometrial stromal sarcoma with letrozole: a case report and literature review |journal=Hormones and Cancer |volume=1 |issue=2 |pages=112–5 |date=April 2010 |pmid=21761354 |doi=10.1007/s12672-010-0007-9 |url=}}</ref> The prognosis for low-grade endometrial stromal sarcoma is good, with 60–90% 5-year survival. [[https://en.wikipedia.org/wiki/High-grade undifferentiated endometrial sarcoma|High-grade undifferentiated endometrial sarcoma]] (HGUS) has a worse prognosis, with high rates of recurrence and 25% 5-year survival.<ref name="Hensley">{{cite journal |author=Hensley ML |title=Uterine sarcomas: histology and its implications on therapy |journal=American Society of Clinical Oncology educational book |volume= |issue= |pages=356–61 |year=2012 |pmid=24451763 |doi=10.14694/EdBook_AM.2012.32.356 |url=}}</ref> HGUS prognosis is dictated by whether or not the cancer has invaded the arteries and veins. Without vascular invasion, the 5-year survival is 83%; it drops to 17% when vascular invasion is observed. Stage I ESS has the best prognosis, with 5-year survival of 98% and 10-year survival of 89%. ESS makes up 0.2% of uterine cancers.<ref name="D">{{cite journal |last1 =D'Angelo |first1 = E |last2 = Prat |first2 = J |title=Uterine sarcomas: a review |journal=Gynecologic Oncology |volume=116 |issue=1 |pages=131–9 |date=January 2010 |pmid=19853898 |doi=10.1016/j.ygyno.2009.09.023 |url=}}</ref> |
|||
===== |
|||
=====<nowiki/>===== |
|||
=====<nowiki/>===== |
=====<nowiki/>===== |
||
[[Κατηγορία:Καρκίνος]] |
[[Κατηγορία:Καρκίνος]] |
||
Έκδοση από την 15:50, 6 Δεκεμβρίου 2014
| Καρκίνος του ενδομητρίου | |
|---|---|
 Θέση και εξέλιξη του καρκίνου του ενδομητρίου | |
| Ειδικότητα | ογκολογία |
| Ταξινόμηση | |
| ICD-10 | C54.1 |
| ICD-9 | 182.0 |
| OMIM | 608089 |
| DiseasesDB | 4252 |
| MedlinePlus | 000910 |
| eMedicine | med/674 radio/253 |
| MeSH | D016889 |
Καρκίνος του ενδομητρίου είναι ο καρκίνος που προκύπτει από το ενδομήτριο (η επένδυση της μήτρας)[1]. Είναι το αποτέλεσμα της ανώμαλης αύξησης των κυττάρων που έχουν την ικανότητα να εισβάλουν ή να εξαπλωθούν σε άλλα μέρη του σώματος[2].Το πρώτο σημάδι είναι πιο συχνά κολπική αιμορραγία που δεν σχετίζεται με την περίοδο της γυναίκας. Άλλα πιθανά συμπτώματα περιλαμβάνουν πόνο κατά την ούρηση ή τη σεξουαλική επαφή, ή πυελικό πόνο. [1] Ο καρκίνος του ενδομητρίου εμφανίζεται πιο συχνά στις δεκαετίες μετά την εμμηνόπαυση. [3]
Περίπου το 40% των περιπτώσεων σχετίζονται με την παχυσαρκία. [4] Ο καρκίνος του ενδομητρίου συνδέεται επίσης με την υπερβολική έκθεση σε οιστρογόνα, υψηλή αρτηριακή πίεση και διαβήτη. [1] Ενώ λαμβάνοντας μόνο οιστρογόνα αυξάνεται ο κίνδυνος του καρκίνου του ενδομητρίου, λαμβάνοντας μαζί οιστρογόνα και προγεστερόνη σε συνδυασμό , όπως στα αντισυλληπτικά, μειώνεται ο κίνδυνος. [1] [4] 2-5% των περιπτώσεων σχετίζονται με γονίδια που κληρονομούνται από τους γονείς του ατόμου. [4] Ο καρκίνος του ενδομητρίου μερικές φορές αναφέρεται αόριστα ως "καρκίνος της μήτρας" , αν και υπάρχει διακριτή διαφορά από άλλες μορφές του καρκίνου της μήτρας, όπως ο καρκίνος του τραχήλου της μήτρας, σάρκωμα της μήτρας, και ασθένεια τροφοβλάστης. [5] Ο πιο συχνός τύπος καρκίνου του ενδομητρίου είναι το ενδομητριοειδές καρκίνωμα, το οποίο αντιπροσωπεύει περισσότερο από το 80% όλων των περιπτώσεων. [4 ] Ο καρκίνος του ενδομητρίου συνήθως διαγιγνώσκεται με βιοψία του ενδομητρίου ή με τη λήψη δειγμάτων κατά τη διάρκεια μιας διαδικασίας γνωστής ως διαστολή και απόξεση. Το τεστ Παπανικολάου δεν είναι συνήθως επαρκές. [6] Τακτικός έλεγχος δεν ζητείται από γυναίκες χαμηλής επικινδυνότητας.
Η κορυφαία επιλογή θεραπείας για τον καρκίνο του ενδομητρίου είναι η κοιλιακή υστερεκτομή (η συνολική αφαίρεση της μήτρας χειρουργικά), μαζί με την αφαίρεση των σαλπίγγων και των ωοθηκών και στις δύο πλευρές, που ονομάζεται αμφοτερόπλευρη σαλπιγγοωοθηκεκτομή. Σε πιο προχωρημένες περιπτώσεις, μπορεί επίσης να συνιστάται ακτινοθεραπεία, χημειοθεραπεία ή ορμονική θεραπεία. Εάν ο καρκίνος βρίσκεται σε αρχικό στάδιο, το αποτέλεσμα είναι ευνοϊκό, [1] και το συνολικό ποσοστό πενταετούς επιβίωσης στις Ηνωμένες Πολιτείες είναι μεγαλύτερο από 80% [2]. Το 2012, 320.000 γυναίκες νόσησαν και απέβιωσαν οι 76.000. [1] Αυτή είναι η τρίτη πιο συχνή αιτία θανάτου από τους γυναικείους καρκίνους των πίσω ωοθηκών και του τραχήλου της μήτρας .. Είναι η πιο συχνή στον αναπτυγμένο κόσμο [1] και είναι η πιο κοινή μορφή καρκίνου του γυναικείου αναπαραγωγικού συστήματος στις ανεπτυγμένες χώρες. [2] Τα ποσοστά καρκίνου του ενδομητρίου έχουν αυξηθεί σε ορισμένες χώρες μεταξύ του 1980 και του 2010. [1] Αυτή η αύξηση πιστεύεται ότι οφείλεται στην αύξηση του αριθμού των ηλικιωμένων και την αύξηση των ποσοστών της παχυσαρκίας. [3]
Ταξινόμηση
Υπάρχουν διάφοροι τύποι καρκίνου του ενδομητρίου, συμπεριλαμβανομένων των πιο κοινών ενδομητρίου καρκινώματα, τα οποία χωρίζονται σε Τύπου Ι και Τύπου II υποτύπους. Υπάρχουν επίσης σπανιότερες μορφές, συμπεριλαμβανομένης και ενδομητριοειδούς αδενοκαρκίνωμα, της μήτρας θηλώδες καρκίνωμα ορώδης, και καρκίνωμα της μήτρας σαφής-κυττάρων. [1]
Σημεία και συμπτώματα
Κολπική αιμορραγία ή κηλίδες αίματος στις γυναίκες μετά την εμμηνόπαυση εμφανίζεται στο 90% του καρκίνου του ενδομητρίου. [2] [9] Η αιμορραγία είναι ιδιαίτερα κοινά με αδενοκαρκίνωμα, που συμβαίνουν στο 2/3 του συνόλου των περιπτώσεων. [3] [7] Ανώμαλη της εμμήνου ρύσης ή εξαιρετικά μεγάλη , βαρύ, ή συχνά επεισόδια αιμορραγίας σε γυναίκες πριν από την εμμηνόπαυση μπορεί επίσης να είναι ένα σημάδι του καρκίνου του ενδομητρίου. [7]
Τα συμπτώματα εκτός από αιμορραγία δεν είναι κοινά. Άλλα συμπτώματα περιλαμβάνουν λεπτές άσπρο ή σαφές κολπικό έκκριμα σε μετεμμηνοπαυσιακές γυναίκες. [7] Πιο προχωρημένη νόσο δείχνει πιο εμφανή συμπτώματα ή σημεία που μπορεί να ανιχνευθεί σε μια φυσική εξέταση. Η μήτρα μπορεί να γίνει διευρυμένη ή ο καρκίνος μπορεί να εξαπλωθεί, προκαλώντας κάτω κοιλιακή χώρα ή πυελικό πόνο κράμπες. [7] επώδυνη σεξουαλική επαφή ή επώδυνη ή δύσκολη ούρηση είναι λιγότερο κοινά συμπτώματα του καρκίνου του ενδομητρίου. [4] Η μήτρα μπορεί επίσης να γεμίσει με πύον. [5] Από τις γυναίκες με αυτά τα λιγότερο κοινά συμπτώματα (κολπικό έκκριμα, πυελικό πόνο, και πύον), 10-15% έχουν καρκίνο. [11]
Παράγοντες κινδύνου
Οι παράγοντες κινδύνου για καρκίνο του ενδομητρίου είναι η παχυσαρκία, ο σακχαρώδης διαβήτης, ο καρκίνος του μαστού, η χρήση της ταμοξιφαίνης, αφού ποτέ δεν είχε ένα παιδί, η καθυστερημένη εμμηνόπαυση, τα υψηλά επίπεδα των οιστρογόνων, και την αύξηση της ηλικίας. [10] [11] μελέτες μετανάστευσης (μετανάστευση μελέτες), η οποία να εξετάσει την αλλαγή του κινδύνου του καρκίνου σε πληθυσμούς που διακινούνται μεταξύ των χωρών με διαφορετικά ποσοστά καρκίνου, δείχνουν ότι υπάρχει κάποια περιβαλλοντική συνιστώσα στον καρκίνο του ενδομητρίου. [7] οι παράγοντες κινδύνου για το περιβάλλον δεν είναι καλά χαρακτηρισμένοι. [7]
Ορμόνες
Οι περισσότεροι από τους παράγοντες κινδύνου για καρκίνο του ενδομητρίου περιλαμβάνει υψηλά επίπεδα οιστρογόνων. Μια εκτιμώμενη σε 40% των περιπτώσεων πιστεύεται ότι σχετίζονται με την παχυσαρκία. [8] Στην παχυσαρκία, η περίσσεια λιπώδους ιστού αυξάνει τη μετατροπή της ανδροστενεδιόνης σε οιστρόνη, ένα οιστρογόνο. Υψηλότερα επίπεδα οιστρόνης στο αίμα προκαλεί λιγότερη ή καθόλου ωορρηξία και εκθέτει το ενδομήτριο για τη συνεχή υψηλά επίπεδα οιστρογόνων. [7] [9] Η παχυσαρκία προκαλεί επίσης λιγότερο οιστρογόνου που πρόκειται να απομακρυνθεί από το αίμα. [13] Το σύνδρομο πολυκυστικών ωοθηκών (PCOS) , η οποία προκαλεί επίσης ακανόνιστη ή όχι ωορρηξία, συνδέεται με υψηλότερα ποσοστά καρκίνου του ενδομητρίου για τους ίδιους λόγους όπως η παχυσαρκία. [7] Ειδικότερα, η παχυσαρκία, ο διαβήτης τύπου II, και την αντίσταση στην ινσουλίνη είναι παράγοντες κινδύνου για τον καρκίνο του τύπου Ι του ενδομητρίου. [10] η παχυσαρκία αυξάνει τον κίνδυνο για καρκίνο του ενδομητρίου κατά 300-400%. [11]

Θεραπεία υποκατάστασης οιστρογόνων κατά την εμμηνόπαυση, όταν δεν είναι ισορροπημένο (ή «αντίθετες») με προγεστερόνη είναι ένας άλλος παράγοντας κινδύνου. Υψηλότερες δόσεις ή μεγαλύτερες περιόδους της θεραπείας με οιστρογόνα έχουν υψηλότερο κίνδυνο καρκίνου του ενδομητρίου. [13] Οι γυναίκες του χαμηλότερου βάρους διατρέχουν μεγαλύτερο κίνδυνο από ομόφωνα οιστρογόνα. [4] Μια μεγαλύτερη περίοδος της γονιμότητας, είτε από νωρίς την πρώτη έμμηνο ρύση ή αργά menopause- είναι επίσης ένας παράγοντας κινδύνου. [16] Αχρησιμοποίητος οιστρογόνα αυξάνει τον κίνδυνο ενός ατόμου του καρκίνου του ενδομητρίου με 2-10 φορές, ανάλογα με το βάρος και το μήκος της θεραπείας. [4] σε trans άνδρες που λαμβάνουν τεστοστερόνη και δεν έχουν υποβληθεί σε υστερεκτομή, η μετατροπή της τεστοστερόνης σε οιστρογόνα μέσω ανδροστενεδιόνης μπορεί να οδηγήσει σε υψηλότερο κίνδυνο καρκίνου του ενδομητρίου. [17]
Γενετική
Οι γενετικές διαταραχές μπορούν επίσης να προκαλέσουν καρκίνο του ενδομητρίου. Σε γενικές γραμμές, οι γενετικές αιτίες συμβάλλουν στην 2-10% των περιπτώσεων καρκίνου του ενδομητρίου. [1] [2] σύνδρομο Lynch, μια αυτοσωματική κυρίαρχη γενετική διαταραχή που προκαλεί κυρίως καρκίνο του παχέος εντέρου, προκαλεί επίσης καρκίνο του ενδομητρίου, ειδικά πριν από την εμμηνόπαυση. Οι γυναίκες με σύνδρομο Lynch έχουν τον κίνδυνο 40-60% να αναπτύξουν καρκίνο του ενδομητρίου, υψηλότερα από τον κίνδυνο της ανάπτυξης ορθοκολικού (εντέρου) ή του καρκίνου των ωοθηκών. [3] των ωοθηκών και του καρκίνου του ενδομητρίου αναπτυχθεί ταυτόχρονα σε 20% των ανθρώπων. Καρκίνος του ενδομητρίου αναπτύσσεται σχεδόν πάντοτε πριν από τον καρκίνο του παχέος εντέρου, κατά μέσο όρο, 11 χρόνια πριν από [12] καρκινογένεση στον Lynch σύνδρομο προέρχεται από μια μετάλλαξη στο MLH1 ή / και MLH2:. Τα γονίδια που συμμετέχουν στη διαδικασία της αναντιστοιχίας επισκευή, η οποία επιτρέπει σε ένα κύτταρο για να διορθώσει λάθη στο DNA. [7] Άλλα γονίδια μεταλλαγμένα στο σύνδρομο Lynch περιλαμβάνουν MSH2, MSH6 και PMS2, οι οποίες είναι επίσης αναντιστοιχία γονίδια επισκευής. Οι γυναίκες με το σύνδρομο Lynch αντιπροσωπεύουν το 2-3% των περιπτώσεων καρκίνου του ενδομητρίου? μερικές πηγές τοποθετούν αυτό τόσο υψηλό όπως 5%. [12] [5] Ανάλογα με τη μετάλλαξη γονιδίων, οι γυναίκες με σύνδρομο Lynch έχουν διαφορετικές κίνδυνοι για καρκίνο του ενδομητρίου. Με MLH1 μεταλλάξεις, ο κίνδυνος είναι 54%? με MSH2, 21%? και με MSH6, 16%. [6]
Οι γυναίκες με οικογενειακό ιστορικό καρκίνου του ενδομητρίου είναι σε μεγαλύτερο κίνδυνο. [7] Δύο γονίδια πιο συχνά συνδέονται με ορισμένες άλλες γυναικείες μορφές καρκίνου, το BRCA1 και BRCA2, δεν προκαλούν καρκίνο του ενδομητρίου. Υπάρχει μια εμφανής σχέση με αυτά τα γονίδια, αλλά αυτό οφείλεται στη χρήση της ταμοξιφαίνης, ένα φάρμακο που το ίδιο μπορεί να προκαλέσει καρκίνο του ενδομητρίου, σε καρκίνους μαστού και ωοθήκης. [7] Η κληρονομική σύνδρομο Cowden γενετική κατάσταση μπορεί επίσης να προκαλέσει καρκίνο του ενδομητρίου. Οι γυναίκες με αυτή τη διαταραχή έχουν κίνδυνο ζωής 5-10% της ανάπτυξης του καρκίνου του ενδομητρίου, [4], σε σύγκριση με τον κίνδυνο 2-3% για ανεπηρέαστες γυναίκες. [12]
Άλλα προβλήματα υγείας
Ορισμένες θεραπείες για άλλες μορφές καρκίνου αυξάνουν τον κίνδυνο διάρκειας ζωής του καρκίνου του ενδομητρίου, η οποία είναι μια βασική 2-3%. [1] Tamoxifen, ένα φάρμακο που χρησιμοποιείται για τη θεραπεία οιστρογόνων θετικούς καρκίνους του μαστού, έχει συσχετισθεί με τον καρκίνο του ενδομητρίου σε περίπου 0,1% των χρηστών, ιδίως των ηλικιωμένων γυναικών, αλλά τα οφέλη για την επιβίωση από την ταμοξιφαίνη γενικά αντισταθμίζει τον κίνδυνο καρκίνου του ενδομητρίου. [20] μια πορεία 1-2 έτος ταμοξιφαίνη περίπου διπλασιάζει τον κίνδυνο καρκίνου του ενδομητρίου, και ένα 5-ετή πορεία της θεραπείας τετραπλασιάζει ο κίνδυνος αυτός. [3] η ραλοξιφαίνη, ένα παρόμοιο φάρμακο, δεν αυξάνει τον κίνδυνο καρκίνου του ενδομητρίου. [4] Προηγουμένως έχουν καρκίνο των ωοθηκών είναι ένας παράγοντας κινδύνου για καρκίνο του ενδομητρίου, [22], όπως ότι είχε προηγούμενη ακτινοθεραπεία στην πύελο. Συγκεκριμένα, οι όγκοι των ωοθηκών κοκκιωδών κυττάρων και θηκώματα είναι όγκοι που σχετίζονται με τον καρκίνο του ενδομητρίου. Χαμηλή ανοσολογική λειτουργία έχει επίσης ενοχοποιηθεί στον καρκίνο του ενδομητρίου. [6] Η υψηλή αρτηριακή πίεση είναι επίσης ένας παράγοντας κινδύνου, [7], αλλά αυτό μπορεί να είναι λόγω της σύνδεσής του με την παχυσαρκία. [8]
Προστατευτικοί παράγοντες
Το κάπνισμα και η χρήση της προγεστερόνης είναι τα δύο προστατευτικά έναντι του καρκίνου του ενδομητρίου. Το κάπνισμα παρέχει προστασία αλλάζοντας τον μεταβολισμό των οιστρογόνων και την προώθηση της απώλειας βάρους και πρόωρη εμμηνόπαυση. Αυτό το προστατευτικό αποτέλεσμα διαρκεί μεγάλο χρονικό διάστημα μετά το κάπνισμα έχει διακοπεί. Προγεστίνης είναι παρούσα στο συνδυασμένο από του στόματος αντισυλληπτικό χάπι και το ορμονικό ενδομήτρια συσκευή (IUD) [1] συνδυασμένα από του στόματος αντισυλληπτικά μειώνουν τον κίνδυνο περισσότερο η μακρόχρονη λήψη:. Κατά 56% μετά από 4 χρόνια, το 67% μετά από 8 χρόνια, και το 72% μετά και 12 χρόνια. Αυτή η μείωση του κινδύνου συνεχίζεται για τουλάχιστον 15 έτη μετά τη χρήση αντισυλληπτικών έχει σταματήσει. [21] Οι παχύσαρκες γυναίκες μπορεί να χρειαστούν υψηλότερες δόσεις προγεστερόνης να προστατεύονται. [7] Αφού είχε περισσότερο από 5 βρέφη (ο μεγάλος αριθμός γεννήσεων) είναι επίσης ένας προστατευτικός παράγοντας, [3], και έχει τουλάχιστον ένα παιδί μειώνει τον κίνδυνο κατά 35%. Ο θηλασμός για περισσότερο από 18 μήνες μειώνει τον κίνδυνο κατά 23%. Η αυξημένη σωματική δραστηριότητα μειώνει τον κίνδυνο ενός ατόμου από 38-46%. Υπάρχει μια προκαταρκτική απόδειξη ότι η κατανάλωση της σόγιας είναι προστατευτική. [21]
Παθοφυσιολογία
 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Ενδομητρίου μορφές καρκίνου όταν υπάρχουν σφάλματα στην κανονική ανάπτυξη του ενδομητρίου κυττάρου. Συνήθως, όταν τα κύτταρα γεράσουν ή να καταστραφεί, να πεθάνουν, και νέα κύτταρα παίρνουν τη θέση τους. Καρκίνος ξεκινά όταν τα νέα κύτταρα σχηματίζουν αχρείαστα, και παλιά ή κατεστραμμένα κύτταρα δεν πεθαίνουν, όπως θα έπρεπε. Η συσσώρευση επιπλέον κυττάρων συχνά σχηματίζει μια μάζα ιστού που ονομάζεται μια αύξηση ή όγκου. Αυτά τα ανώμαλα καρκινικά κύτταρα έχουν πολλές γενετικές ανωμαλίες που προκαλούν τους για να αυξηθεί υπερβολικά. [1]
Σε 10-20% των καρκίνων του ενδομητρίου, κυρίως Βαθμού 3 (το υψηλότερο βαθμό ιστολογική), οι μεταλλάξεις βρίσκονται σε ένα γονίδιο καταστολέα όγκου, συνήθως ρ53 ή ΡΤΕΝ. Στο 20% των ενδομήτριων υπερπλασίες και το 50% των καρκίνων ενδομητριοειδές, ΡΤΕΝ υποφέρει μία μετάλλαξη απώλειας λειτουργίας ή μια μηδενική μετάλλαξη, καθιστώντας το λιγότερο αποτελεσματικό ή τελείως αναποτελεσματική. [24] Η απώλεια της λειτουργίας του ΡΤΕΝ οδηγεί σε άνω-ρύθμιση της ΡΙ3Κ / Akt / mTOR μονοπάτι, το οποίο προκαλεί την ανάπτυξη των κυττάρων. [3] Το μονοπάτι ρ53 μπορεί είτε να κατασταλεί ή εξαιρετικά ενεργοποιημένα στον καρκίνο του ενδομητρίου. Όταν μια μεταλλαγμένη εκδοχή του ρ53 υπερεκφράζεται, ο καρκίνος τείνει να είναι ιδιαίτερα επιθετική. [24] Ρ53 μεταλλάξεων και χρωμοσωμικών αστάθεια συνδέονται με ορώδης καρκινώματα, τα οποία τείνουν να μοιάζουν ωοθηκών και ωαγωγών καρκινωμάτων. Οι ορώδες καρκίνωμα φαίνεται να αναπτύξουν από ενδομητρίου ενδοεπιθηλιακή καρκίνωμα. [15]
ΡΤΕΝ και ρ27 μεταλλάξεις απώλειας λειτουργίας συνδέονται με μια καλή πρόγνωση, ιδιαίτερα σε παχύσαρκες γυναίκες. Το HER2 / neu ογκογονιδίου, το οποίο δείχνει μια κακή πρόγνωση, εκφράζεται στο 20% των ενδομητριοειδές και ορώδες καρκίνωμα. CTNNB1 (βήτα-κατενίνης? Ένα γονίδιο μεταγραφής) Οι μεταλλάξεις που βρίσκονται σε 14-44% των καρκίνων του ενδομητρίου και μπορεί να υποδεικνύουν μία καλή πρόγνωση, αλλά τα δεδομένα είναι σαφές είναι [24] Βήτα-κατενίνη μεταλλάξεις που βρίσκονται συνήθως σε καρκίνους ενδομητρίου με πλακώδη κύτταρα. .. οι [15] FGFR2 μεταλλάξεις που βρίσκονται σε περίπου 10% των καρκίνων του ενδομητρίου, και προγνωστική σημασία τους δεν είναι σαφής [24] είναι μια άλλη SPOP ογκοκατασταλτικό γονίδιο βρέθηκε να μεταλλαχθεί σε ορισμένες περιπτώσεις, του καρκίνου του ενδομητρίου: 9% διαυγούς κυττάρου ενδομητρίου καρκινώματα και 8% των ορώδες καρκίνωμα του ενδομητρίου έχουν μεταλλάξεις σε αυτό το γονίδιο. [25]
Τύπου Ι και καρκίνους Τύπου II (εξηγείται παρακάτω) τείνουν να έχουν διαφορετικές μεταλλάξεις που εμπλέκονται. ARID1A, τα οποία συχνά φέρει μία σημειακή μετάλλαξη σε Τύπου Ι καρκίνο του ενδομητρίου, επίσης μεταλλαγμένο στο 26% των σαφών καρκινώματα του ενδομητρίου, και 18% των ορώδους καρκινωμάτων. Οι επιγενετική σίγηση και σημειακές μεταλλάξεις διαφόρων γονιδίων που βρίσκονται συνήθως σε Τύπου Ι καρκίνο του ενδομητρίου. [5] [6] Μεταλλάξεις σε γονίδια καταστολής όγκων είναι κοινά σε Τύπου II καρκίνο του ενδομητρίου. [4] PIK3CA συνήθως μεταλλάσσεται τόσο Τύπου Ι και Τύπου II καρκίνους. [23] Σε γυναίκες με Lynch σύνδρομο που σχετίζεται με καρκίνο του ενδομητρίου, μικροδορυφορική αστάθεια είναι κοινή. [15]
Ανάπτυξη του ενδομητρίου υπερπλασίας (υπερανάπτυξη του ενδομητρίου κύτταρα) είναι ένας σημαντικός παράγοντας κινδύνου, επειδή υπερπλασίες μπορούν και συχνά αναπτύσσουν σε αδενοκαρκίνωμα, αν και ο καρκίνος μπορεί να αναπτυχθεί χωρίς την παρουσία ενός υπερπλασία. [7] Εντός 10 χρόνια, 8-30% των άτυπων ενδομητρίου υπερπλασίες εξελιχθούν σε καρκίνο, ενώ 1-3% των μη άτυπων υπερπλασιών πράξουν. [26] μία άτυπη υπερπλασία είναι μία με ορατές ανωμαλίες στους πυρήνες. Τα προ-καρκινικές ενδομητρίου υπερπλασίες που αναφέρεται επίσης ως ενδομητρίου ενδοεπιθηλιακή νεοπλασία. [9] Μεταλλάξεις στο γονίδιο KRAS μπορεί να προκαλέσει υπερπλασία του ενδομητρίου και επομένως Τύπου Ι καρκίνο του ενδομητρίου. [24] υπερπλασία του ενδομητρίου τυπικά συμβαίνει μετά την ηλικία των 40. [5] του ενδομητρίου αδενική δυσπλασία συμβαίνει με υπερέκφραση της ρ53, και αναπτύσσεται σε ορώδης καρκίνωμα. [10]
Διάγνωση
![An ultrasound image showing an endometrial fluid accumulation (darker area) in a [[1]] woman, a finding that is highly suspicious for endometrial cancer](http://upload.wikimedia.org/wikipedia/commons/thumb/b/bd/Endometrial_fluid_accumulation%2C_postmenopausal.jpg/220px-Endometrial_fluid_accumulation%2C_postmenopausal.jpg)
Διάγνωση του καρκίνου του ενδομητρίου γίνεται για πρώτη φορά από μια φυσική εξέταση και διαστολή και απόξεση (αφαίρεση του ενδομήτριου ιστού). Αυτός ο ιστός στη συνέχεια εξετάζονται ιστολογικά για τα χαρακτηριστικά του καρκίνου. Αν βρεθεί ο καρκίνος, ιατρική απεικόνιση μπορεί να γίνει για να δούμε αν ο καρκίνος έχει εξαπλωθεί ή εισέβαλε ιστού.
Εξέταση
Έλεγχο ρουτίνας του ασυμπτωματικές γυναίκες δεν ενδείκνυται, επειδή η ασθένεια είναι εξαιρετικά ιάσιμη σε πρώιμο, συμπτωματική στάδια. Αντ 'αυτού, οι γυναίκες, ιδιαίτερα γυναίκες στην εμμηνόπαυση, πρέπει να γνωρίζουν τα συμπτώματα και τους παράγοντες κινδύνου καρκίνου του ενδομητρίου. Μια δοκιμασία διαλογής του τραχήλου της μήτρας, όπως ένα τεστ Παπανικολάου, δεν είναι ένα χρήσιμο διαγνωστικό εργαλείο για τον καρκίνο του ενδομητρίου, επειδή το επίχρισμα θα είναι κανονικά το 50% του χρόνου. [1] Ενα τεστ Παπανικολάου μπορεί να ανιχνεύσει ασθένεια που έχει εξαπλωθεί στον τράχηλο. [2 ] τα αποτελέσματα από μια πυελική εξέταση είναι συχνά φυσιολογική, ιδιαίτερα στα πρώτα στάδια της νόσου. Αλλαγές στο μέγεθος, το σχήμα ή τη συνοχή της μήτρας ή / και τον περιβάλλοντα, υποστηρικτικών δομών του μπορεί να υπάρχουν όταν η νόσος είναι πιο προχωρημένη. [1] στένωση του τραχήλου, η στένωση του τραχήλου της μήτρας άνοιγμα, είναι ένα σημάδι του καρκίνου του ενδομητρίου, όταν πύον ή αίμα βρέθηκε συλλέγονται στη μήτρα (πυομήτρας ή hematometra). [3]
Οι γυναίκες με το σύνδρομο Lynch θα πρέπει να αρχίσει να έχει ετήσιος έλεγχος βιοψία στην ηλικία των 35. Μερικές γυναίκες με σύνδρομο Lynch να επιλέξουν την προφυλακτική υστερεκτομή και σαλπιγγοεκτομή να μειώσει σημαντικά τον κίνδυνο καρκίνου του ενδομητρίου και των ωοθηκών. [1]
Υπερηχογράφημα για να εξετάσει το πάχος του ενδομητρίου σε γυναίκες με αιμορραγία μετά την εμμηνόπαυση χρησιμοποιείται όλο και περισσότερο για να βοηθήσει στη διάγνωση του καρκίνου του ενδομητρίου στις Ηνωμένες Πολιτείες. [7] Στο Ηνωμένο Βασίλειο, και μια βιοψία του ενδομητρίου και ένα υπερηχογράφημα που χρησιμοποιείται σε συνδυασμό είναι οι πρότυπο φροντίδας για τη διάγνωση του καρκίνου του ενδομητρίου. [2] η ομοιογένεια του ιστού ορατή σε διακολπικό υπερηχογράφημα μπορεί να βοηθήσει να αναφέρουν αν το πάχος είναι καρκινικές. Υπερηχογραφικά ευρήματα από μόνη της δεν είναι πειστικά σε περιπτώσεις καρκίνου του ενδομητρίου, έτσι μια άλλη μέθοδος διαλογής (π.χ. βιοψία του ενδομητρίου) θα πρέπει να χρησιμοποιούνται σε συνδυασμό. Άλλες μελέτες απεικόνισης έχουν περιορισμένη χρήση. Αξονική τομογραφία που χρησιμοποιούνται για την προεγχειρητική απεικόνιση όγκων που εμφανίζονται προχωρήσει στη φυσική εξέταση ή έχουν μια υποτύπου υψηλού κινδύνου (σε υψηλό κίνδυνο μετάστασης). [7] Μπορούν επίσης να χρησιμοποιηθούν για τη διερεύνηση extrapelvic νόσο. [10] Μία MRI μπορεί να είναι κάποια χρήση στον καθορισμό του αν ο καρκίνος έχει εξαπλωθεί στον τράχηλο ή αν πρόκειται για μια ενδοτραχηλικών αδενοκαρκίνωμα. [7] MRI είναι επίσης χρήσιμο για την εξέταση των κόμβων γύρω από το ξενοδοχείο λεμφαδένες. [10]
Τύποι
Ο καρκίνος του ενδομητρίου περιλαμβάνει καρκινώματα, τα οποία χωρίζονται σε τύπου Ι και τύπου ΙΙ καρκίνους και περιλαμβάνει ενδομητριοειδούς αδενοκαρκίνωμα, της μήτρας θηλώδες καρκίνωμα ορώδης, της μήτρας καρκίνωμα σαφής-κυττάρων, καθώς και πολλές άλλες πολύ σπάνιες μορφές.
Καρκίνωμα
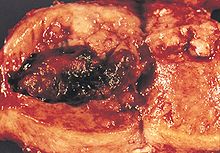
Η συντριπτική πλειοψηφία των καρκίνων του ενδομητρίου είναι καρκινώματα (συνήθως αδενοκαρκινώματα), που σημαίνει ότι προέρχονται από το ενιαίο στρώμα των επιθηλιακών κυττάρων που επενδύουν το ενδομήτριο και το σχηματισμό των ενδομήτριων αδένων. Υπάρχουν πολλές μικροσκοπικές υποτύπων καρκινώματος του ενδομητρίου, αλλά είναι σε γενικές γραμμές οργανώνονται σε δύο κατηγορίες, Τύπου Ι και Τύπου II, με βάση τα κλινικά χαρακτηριστικά και την παθογένεση. Οι δύο υπότυποι είναι γενετικά διακριτές. [1]
Ενδομητριοειακό αδενοκαρκίνωμα
Σε ενδομητριοειδές αδενοκαρκίνωμα, τα καρκινικά κύτταρα αναπτύσσονται σε μοτίβα που θυμίζουν κανονικές ενδομητρίου, με πολλά νέα αδένες σχηματίζονται από [επιθήλιο | κυλινδρικό επιθήλιο] με κάποια [ατυπία | ανώμαλους πυρήνες]. Χαμηλής ποιότητας ενδομητριοειδούς αδενοκαρκινώματα έχουν καλά διαφοροποιημένα κύτταρα, δεν έχουν εισβάλλει στο μυομήτριο, και δει μαζί με υπερπλασία του ενδομητρίου. Αδένες του όγκου αποτελούν πολύ κοντά μεταξύ τους, χωρίς την [(ζωικό ιστό) | στρωματικά] ιστό που τους χωρίζει κανονικά. Ανώτερης ποιότητας ενδομητριοειδές αδενοκαρκινώματα έχουν λιγότερο καλά διαφοροποιημένα κύτταρα έχουν περισσότερο στερεά φύλλα των καρκινικών κυττάρων δεν είναι οργανωμένα σε αδένες, και συνδέονται με ένα [] ενδομητρίου. Υπάρχουν διάφοροι υπότυποι της ενδομητριοειδές αδενοκαρκινώματος με παρόμοιες προγνώσεις, συμπεριλαμβανομένης villoglandular, εκκριτικών και κροσσωτό παραλλαγές κυττάρων. Υπάρχει επίσης ένα υπότυπο που χαρακτηρίζεται από [] διαφοροποίηση. Μερικά ενδομητριοειδούς αδενοκαρκινώματα έχουν εστίες βλεννωδών καρκίνωμα. [5]
Οι γενετικές μεταλλάξεις συνήθως συνδέονται με ενδομητριοειδές αδενοκαρκίνωμα είναι στα γονίδια ΡΤΕΝ, ένας καταστολέας όγκων? PIK3CA, ένα []? Γονίδιο KRAS, ένα [] που λειτουργεί σε [μεταγωγή | μεταγωγή σήματος]? και CTNNB1, που εμπλέκονται στην προσκόλληση και κυτταρική σηματοδότηση. Το γονίδιο CTNNB1 (βήτα-κατενίνης) συνηθέστερα μεταλλάσσεται στο πλακώδες υπότυπο του ενδομητριοειδές αδενοκαρκινώματος. [6]
Ορώδες καρκίνωμα
Δές επίσης: μήτρας ορώδες θηλώδες καρκίνωμα
Ορώδης Καρλίνωμα είναι ένα ενδομητρίου όγκου τύπου ΙΙ που αποτελεί το 5-10% των διαγνωσμένων καρκίνου του ενδομητρίου και είναι κοινή σε μετεμμηνοπαυσιακές γυναίκες με ατροφήσει ενδομήτριο και μαύρες γυναίκες. Ορώδες καρκίνωμα του ενδομητρίου είναι επιθετική και συχνά εισβάλλει το μυομήτριο και μετάσταση εντός του περιτοναίου (εμφανίζεται ως [κέικ | επίπλουν συσσωμάτωσης)] ή το λεμφικό σύστημα. Ιστολογικά, εμφανίζεται με πολλές άτυπες πυρήνες, [δομές], και, σε αντίθεση με ενδομητριοειδές αδενοκαρκινώματα, στρογγυλεμένα κύτταρα αντί από κιονοειδή κύτταρα. Περίπου το 30% των κυττάρων του ενδομητρίου ορώδους καρκινώματος έχουν επίσης [όργανα | όργανα psammoma] [1] [7] υδαρής καρκινώματα εξαπλωθεί διαφορετικά από ό, τι οι περισσότερες άλλες μορφές καρκίνου του ενδομητρίου?. μπορεί να εξαπλωθεί έξω από τη μήτρα, χωρίς να εισβάλλουν στο μυομήτριο. [7]
Σαφή καρκίνωμα
Δείτε επίσης: μήτρας καρκίνωμα σαφές κυττάρων
Σαφή καρκίνωμα είναι μια ενδομητρίου όγκου τύπου ΙΙ που αντιστοιχεί σε λιγότερο από το 5% των διαγνωσμένων καρκίνου του ενδομητρίου. Σαν ορώδης καρκίνωμα, είναι συνήθως επιθετική και φέρει μια φτωχή πρόγνωση. Ιστολογικά, χαρακτηρίζεται από τα χαρακτηριστικά που είναι κοινά σε όλες τις σαφείς κύτταρα: την επώνυμη διαφανές κυτταρόπλασμα όταν βάφονται Η & Ε και ορατές, διακριτές κυτταρικές μεμβράνες [1] Το σύστημα p53 κυτταρική σηματοδότηση δεν είναι ενεργός σε ενδομητρίου σαφές καρκίνωμα [2] Αυτή η μορφή.. καρκίνου του ενδομητρίου είναι πιο κοινή σε μετεμμηνοπαυσιακές γυναίκες. [3]
Mucinous carcinoma
===== Βλεννώδες καρκίνωμα είναι μια σπάνια μορφή καρκίνου του ενδομητρίου, που αποτελούν λιγότερο από το 1-2% του συνόλου των διαγνωστεί με καρκίνο του ενδομητρίου. Βλεννώδες καρκίνωμα του ενδομητρίου είναι πιο συχνά στο στάδιο Ι και Α τάξη, δίνοντάς τους μια καλή πρόγνωση. Που κατά κανόνα έχουν καλά διαφοροποιημένα κιονοειδή κύτταρα οργανώνονται σε αδένες με τη χαρακτηριστική βλεννίνη στο κυτταρόπλασμα. Βλεννώδες καρκίνωμα πρέπει να διαφοροποιούνται από καρκίνο του τραχήλου αδενοκαρκίνωμα. [1]
=====
Mucinous carcinoma
=
[carcinoma|Mucinous carcinoma]s are a rare form of endometrial cancer, making up less than 1–2% of all diagnosed endometrial cancer. Mucinous endometrial carcinomas are most often stage I and grade I, giving them a good prognosis. They typically have well-differentiated columnar cells organized into glands with the characteristic [[19]] in the cytoplasm. Mucinous carcinomas must be differentiated from [adenocarcinoma|cervical adenocarcinoma].[5]
=
Mixed or undifferentiated carcinoma
=
Mixed carcinomas are those that have both Type I and Type II cells, with one making up at least 10% of the tumor.[5] These include the malignant [Müllerian tumor|mixed Müllerian tumor], which derives from endometrial epithelium and has a poor prognosis.[6] Mixed Müllerian tumors tend to occur in postmenopausal women.[7]
Undifferentiated endometrial carcinomas make up less than 1–2% of diagnosed endometrial cancers. They have a worse prognosis than grade III tumors. Histologically, these tumors show sheets of identical epithelial cells with no identifiable pattern.[5]
=
Other carcinomas
=
Non-metastatic [cell carcinoma|squamous cell carcinoma] and [cell carcinoma|transitional cell carcinoma] are very rare in the endometrium. Squamous cell carcinoma of the endometrium has a poor prognosis.[5] It has been reported fewer than 100 times in the medical literature since its characterization in 1892. For primary squamous cell carcinoma of the endometrium (PSCCE) to be diagnosed, there must be no other primary cancer in the endometrium or cervix and it must not be connected to the cervical epithelium. Because of the rarity of this cancer, there are no guidelines for how it should be treated, nor any typical treatment. The common genetic causes remain uncharacterized.[8] Primary transitional cell carcinomas of the endometrium are even more rare; 16 cases had been reported ως τις 2008[update]. Its pathophysiology and treatments have not been characterized.[9] Histologically, TCCE resembles endometrioid carcinoma and is distinct from other transitional cell carcinomas.[10]
=
Sarcoma
=

In contrast to endometrial carcinomas, the uncommon endometrial stromal [[20]] are cancers that originate in the non-glandular [tissue|connective tissue] of the endometrium. They are generally non-aggressive and, if they recur, can take decades. Metastases to the lungs and pelvic or peritoneal cavities are the most frequent.[7] They typically have estrogen and/or progesterone receptors.[11] The prognosis for low-grade endometrial stromal sarcoma is good, with 60–90% 5-year survival. [undifferentiated endometrial sarcoma|High-grade undifferentiated endometrial sarcoma] (HGUS) has a worse prognosis, with high rates of recurrence and 25% 5-year survival.[12] HGUS prognosis is dictated by whether or not the cancer has invaded the arteries and veins. Without vascular invasion, the 5-year survival is 83%; it drops to 17% when vascular invasion is observed. Stage I ESS has the best prognosis, with 5-year survival of 98% and 10-year survival of 89%. ESS makes up 0.2% of uterine cancers.[13]
=====
- ↑ «General Information About Endometrial Cancer».
- ↑ «Defining Cancer».
- ↑ International Agency for Research on Cancer (2014). World Cancer Report 2014. World Health Organization. Chapter 5.12. ISBN 978-92-832-0429-9.
- ↑ Suh, DH; Kim, JW; Kang, S; Kim, HJ; Lee, KH (2014). «Major clinical research advances in gynecologic cancer in 2013». Journal of Gynecologic Oncology 25 (3): 236–248. doi:. PMID 25045437.
- ↑ 5,0 5,1 5,2 5,3 Hoffman, BL· Schorge, JO· Schaffer, JI· Halvorson, LM· Bradshaw, KD· Cunningham, FG, επιμ. (2012). «Endometrial Cancer». Williams Gynecology (2nd έκδοση). McGraw-Hill. ISBN 978-0-07-171672-7.
- ↑ Πρότυπο:Cite cochrane
- ↑ 7,0 7,1 Soliman, PT· Lu, KH (2013). «Neoplastic Diseases of the Uterus». Στο: Lentz, GM· Lobo, RA· Gershenson, DM· Katz, VL. Comprehensive Gynecology (6th έκδοση). Mosby. ISBN 978-0-323-06986-1.
- ↑ Goodrich, S; Kebria-Moslemi, M; Broshears, J; Sutton, GP; Rose, P (September 2013). «Primary squamous cell carcinoma of the endometrium: two cases and a review of the literature». Diagnostic Cytopathology 41 (9): 817–20. doi:. PMID 22241749.
- ↑ Mariño-Enríquez, A; González-Rocha, T; Burgos, E (November 2008). et al.. «Transitional cell carcinoma of the endometrium and endometrial carcinoma with transitional cell differentiation: a clinicopathologic study of 5 cases and review of the literature». Human Pathology 39 (11): 1606–13. doi:. PMID 18620731.
- ↑ Ahluwalia, M; Light, AM; Surampudi, K; Finn, CB (October 2006). «Transitional cell carcinoma of the endometrium: a case report and review of the literature». International Journal of Gynecological Pathology 25 (4): 378–82. doi:. PMID 16990716.
- ↑ Sylvestre, VT; Dunton, CJ (April 2010). «Treatment of recurrent endometrial stromal sarcoma with letrozole: a case report and literature review». Hormones and Cancer 1 (2): 112–5. doi:. PMID 21761354.
- ↑ Hensley ML (2012). «Uterine sarcomas: histology and its implications on therapy». American Society of Clinical Oncology educational book: 356–61. doi:. PMID 24451763.
- ↑ D'Angelo, E; Prat, J (January 2010). «Uterine sarcomas: a review». Gynecologic Oncology 116 (1): 131–9. doi:. PMID 19853898.