Ρήξη προσθίου χιαστού συνδέσμου
| Ρήξη προσθίου χιαστού συνδέσμου | |
|---|---|
 Diagram of the right knee | |
| Ειδικότητα | Ορθοπεδική[1] |
| Ταξινόμηση | |
| ICD-10 | S83.5 |
| ICD-9 | 844.2 |
| eMedicine | pmr/3 |
Η ρήξη του προσθίου χιαστού συνδέσμου αφορά τραύμα του συνδέσμου που βρίσκεται στο γόνατο και συνδέει το κάτω άκρου του μηρού με το άνω άκρο της κνήμης[2]. Ο πρόσθιος χιαστός σύνδέσμος έχει περίπου 33χλ μήκος (εύρος 25-41 mm) και διάμετρο 11χιλ (εύρος 7 έως 12 mm). Αποτελείται από 90% κολλαγόνο τύπου Ι και 10% κολλαγόνο τύπου ΙΙΙ[2][3]. Μικροσκοπικά, ο σύνδεσμος αποτελείται από ινίδια κολλαγόνου διατεταγμένα κατά κύριο λόγο κατά μήκος. Η διάμετρος αυτών των ινιδίων κυμαίνεται 20-170 μm με διάμετρο που είναι μεγαλύτερη στην απομακρυσμένη περιοχή και μειώνεται κατά το εγγύς τμήμα[4]. Ο ΠΧΣ εκφύεται μέσα από το έσω τοίχωμα του έξω μηριαίου κονδύλου κινείται προς τα εμπρός και έσω και καταφύεται μπροστά από το μεσογλήνιο ή μεσοκονδύλιο έπαρμα της κνήμης. Αποτελείται από 2 δέσμες: την πρόσθια-έσω (anteromedial) που είναι σφικτή σε κάμψη και την οπίσθια-έσω (posterolateral) που είναι σφικτή σε έκταση και συνεισφέρει περισσότερο στη στροφική σταθερότητα[5]. Η κύρια λειτουργία του (κατά 85%) είναι να εμποδίζει την πρόσθια μετατόπιση της κνήμης σε σχέση με τον μηρό ενώ κατά δεύτερο λόγο παίζει σταθεροποιητικές δράσεις στη στροφή της κνήμης και σε δυνάμεις ραιβότητας-βλαισότητας στο γόνατο[6][7]. Η αιμάτωση του γίνεται κυρίως από την μέση ιγνυακή αρτηρία (midle genicular artery) και η νεύρωση του από κλάδο του κνημιαίου νεύρου (posterior articular nerve branch of tibial nerve)[8]. Η αντοχή του ανέρχεται στα 2200 Ν (tension load 2160 ± 157 N) και ακαμψία(stiffness) στα 242 ± 28 N/mm[9].
Επιδημιολογία[Επεξεργασία | επεξεργασία κώδικα]
Ο Τραυματισμός του ΠΧΣ αντιπροσωπεύει περίπου το 40% έως 50% του συνόλου των συνδεσμικών κακώσεων του γόνατος[10].Ο τραυματισμός του ΠΧΣ είναι πιο συχνός στους νέους αθλητές. Μεταξύ των δραστηριοτήτων που σχετίζονται με τραυματισμό ΠΧΣ, το σκι και το ποδόσφαιρο κατατάσσονται ως τις δραστηριότητες υψηλότερου κινδύνου για τον τραυματισμό του πρόσθιου χιαστού συνδέσμου. Οι γυναίκες εμφανίζουν υψηλότερη ροπή προς τραυματισμό σε σύγκριση με τους άνδρες (4,5:1) στα περισσότερα αθλήματα ιδιαίτερα αυτά που έχουν ταχεία αλλαγή κατεύθυνσης, όπως μπάσκετ, βόλεϊ, και ποδοσφαίρο[11]. Αυτό οφείλεται κυρίως στο ισχνότερο μυϊκό σύστημα, καθώς και σε ορμονικά[12][13], ανατομικά[14][15], νευρομυικά (πιο αδύναμους οπίσθιους μηριαίους σε σχέση με το τετρακέφαλο), εμβιομηχανικά (χειρότερη τεχνική στην προσγείωση)[16], μειωμένη αντοχή στην κόπωση, και γενετικά αίτια σχετιζόμενα με την παραγωγή κολλαγόνου. Πριν την εξέλιξη της αρθοσκοπικής αποκατάστασης αυτοί οι τραυματισμοί είχαν σαν αποτέλεσμα την εγκατάλειψη των αθλημάτων από τους τραυματίες. Αν και τα αποτελέσματα διαφέρουν, η επιστροφή στην αθλητική δραστηριότητα επιτυγχάνεται μετά από περίπου 6 μήνες, όταν δοθεί η κατάλληλη μετεγχειρητική θεραπεία. Αν παραμείνει χωρίς θεραπεία αυξάνει ή πιθανότητα να εμφανισθούν χόνδρινες βλάβες στο γόνατο, ρήξεις μηνίσκων ενώ η πιθανότητα για ανάπτυξης οστεοαρθρίτιδας αυξάνει στο 60-100% σε σχέση με την ανάπτυξη οστεοαρθρίτιδας μετά από χειρουργική αποκατάσταση που κυμαίνεται στο 14-26%[17].
Μηχανισμός κάκωσης και συμπτώματα[Επεξεργασία | επεξεργασία κώδικα]
Ο μηχανισμός του τραυματισμού μπορεί να είναι ζωτικής σημασίας για την ορθή διάγνωση. Δυστυχώς, τις περισσότερες φορές, οι ασθενείς δεν είναι σε θέση να θυμηθούν ποια ακριβώς γεγονότα ή οι ποιοι μηχανισμοί το προκάλεσαν[18]. Μεταξύ των πιο κοινών μηχανισμών τραυματισμού είναι οι τραυματισμοί χαμηλής ενέργειας που συμβαίνουν κατά τη διάρκεια αθλητικών δραστηριοτήτων. Ο σύνδεσμος ρήγνεται διότι υπερδιατείνεται (Overstretched)[2]. Οι ρήξεις του προσθίου χιαστού συνδέσμου συχνά λαμβάνουν χώρα όταν το γόνατο λαμβάνει μια άμεση πλήξη από το μπροστινό μέρος του μηρού, ενώ το πόδι είναι σε σταθερή θέση, για παράδειγμα, ένας ποδοσφαιριστής που πάει να κινηθεί στο πλάι ενώ το πόδι του είναι σταθερό στο έδαφος[19].
Οι ρήξεις του ΠΧΣ, πιο συχνά συνδέονται με υψηλής επαφής αθλήματα (to high impact sports) ή όταν το γόνατο είναι αναγκασμένο να κάνει απότομες αλλαγές στην κίνηση. Αυτοί οι τύποι τραυματισμών είναι διαδεδομένοι στο ποδόσφαιρο, το αμερικανικό ποδόσφαιρο, το μπάσκετ, το ράγκμπι, την επαγγελματική πάλη, τις πολεμικές τέχνες, και την ενόργανη γυμναστική. Υψηλής ενέργειας τραυματισμοί, όπως τροχαία ατυχήματα λιγότερο συχνά προκαλούν τραυματισμούς χιαστού συνδέσμου. Με μηχανισμούς υψηλής ενέργειας, οι ασθενείς παρουσιάζουν συχνά ταυτόχρονες βλάβες, συμπεριλαμβανομένων της πυέλου, της κοιλιακής χωράς, της σπονδυλικής στήλης, καθώς και τραυματισμούς στο κεφάλι. Τα κύρια συμπτώματα είναι μια αίσθηση "pop" που νιώθει ο ασθενής, έντονο πόνο στο γόνατο και κατά 70% συνοδεύεται από άμεσο οίδημα.
Κλινική εξέταση[Επεξεργασία | επεξεργασία κώδικα]
- Οίδημα
- Αποφυγή βαδίσματος (δεν εκτείνεται ενεργά το γόνατο)

Pivot-shift test - Pivot shift test : ασθενής πρέπει να χαλαρώσει εντελώς (ευκολότερο να αποσπάσει υπό αναισθησία)
- Δοκιμασία Lachman (πιο ευαίσθητη δοκιμή στις εξετάσεις)

Lachman test
Ταξινόμηση[20] *Βαθμός 1: <5 mm, μετακίνηση *Βαθμός 2 > 5-10mm μετακίνηση *Βαθμός 3 > 10 χιλιοστά μετακίνηση
Απεικονιστικός έλεγχος[Επεξεργασία | επεξεργασία κώδικα]
Απλές Ακτινογραφίες[Επεξεργασία | επεξεργασία κώδικα]
Οι άπλες ακτινογραφίες των ασθενών που προσέρχονται για την αξιολόγηση του Πρόσθιου Χιαστού Συνδέσμου(ΠΧΣ-ACL) είναι συχνά συμπληρωματικές . Ένα λεπτομερές ιστορικό και η κλινική εξέταση του γόνατος μπορεί να παρέχουν συνήθως όλες τις πληροφορίες για την ακριβή διάγνωση. Ωστόσο, υπάρχουν οφέλη για την εκτέλεση ακτινογραφιών που μπορεί να επηρεάσουν τη θεραπεία και την αποκατάσταση. Απλή ακτινολογική απεικόνιση παίζει πρωταρχικό ρόλο στον αποκλεισμό συνόδων βλαβών κατά την αξιολόγηση του ΠΧΣ. Αυτές οι σύνοδες βλάβες περιλαμβάνουν απόσπαση θυλάκου (lateral capsular avulsions ) γνωστή ως κατάγματα Segond[21] και κατάγματα απόσπασης της κνημιαίας άκανθας συνήθως εμφανίζονται σε νεότερους ασθενείς ή σε άτομα με οστεοπενία. Απλή ακτινογραφία μπορεί επίσης να δείξει παρουσία ελεύθερων σωμάτων (loose bodies)[22], κατάγματα στο γόνατο, εκφυλιστικές ασθένειες, και σχηματισμό οστεοφύτων[23].
Μαγνητική Τομογραφία[Επεξεργασία | επεξεργασία κώδικα]
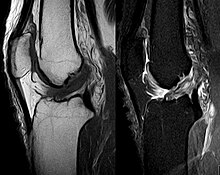
Η Μαγνητική τομογραφία είναι ένα πολύ χρήσιμο εργαλείο για την επιβεβαίωση της διάγνωσης της ρήξης του ΠΧΣ[24]. Είναι εξαιρετικά ειδική και ευαίσθητη και είναι σε θέση να παρέχει πληροφορίες σχετικά με τις άλλες δομές στο γόνατο καθώς και την αξιολόγηση αμφοτέρων των δεσμίδων του φυσιολογικού ΠΧΣ[25]. Η παρουσία χόνδρινων βλαβών και οστικού οιδήματος σε μια μαγνητική τομογραφία είναι ιδιαίτερα ενδεικτική κάκωσης του ΠΧΣ. Περίπου το 80% των κακώσεων των συνδέσμων συνοδεύονται από οστικό οίδημα[26]. Αυτές οι κακώσεις εντοπίζονται πιο συχνά στο έξω κνημιαίο plateau και στον έξω μηριαίο κόνδυλο[27]
Εκτιμήσεις στη θεραπεία[Επεξεργασία | επεξεργασία κώδικα]
Μεγαλύτεροι ασθενείς[Επεξεργασία | επεξεργασία κώδικα]
Τα τελευταία χρόνια παρατηρείται αύξηση της αθλητικής δραστηριότητας σε άτομα ηλικίας > 40 ετών. Συνεπώς τέτοιες αθλητικές κακώσεις, παρατηρούνται πιο συχνά πλέον ακόμα και σε αυτές τις ηλικίες. Παραδοσιακά οι ασθενείς αυτοί αντιμετωπίζονταν με συντηρητικά μέτρα[28], όμως παρατηρήθηκε αύξηση του ποσοστού των εκφυλιστικών παθήσεων και επεισόδια αστάθειας πάρα τη τροποποίηση της δραστηριότητας τους[28][29]. Ξεκάθαρα ασθενής άνω των 35 ετών θα επωφεληθούν από τη χειρουργική αποκατάσταση του[30][31][32]. Η ανεπάρκεια του ΠΧΣ λόγω ρήξης αυτού θα πρέπει να αντιμετωπιστεί στην αρχή, πρώτου εμφανιστούν εκφυλιστικές παθήσεις. Οι ασθενείς άνω των 40 ετών που είναι πρόθυμοι να αλλάξουν τις δραστηριότητές τους μπορεί να αντεπεξέλθουν καλά με μια ανεπάρκεια του ΠΧΣ στο γόνατο, αλλά εμείς προτείνουμε ανακατασκευή του ΠΧΣ για εκείνους τους ασθενείς που επιθυμούν να παραμείνουν ενεργοί, ιδίως εάν επιθυμούν να ασχολούνται με δραστηριότητες υψηλού επιπέδου, καθώς και για εκείνους ασθενείς οι οποίοι είναι "ψυχολογικά" νέοι[2]
Μερική Ρήξη[Επεξεργασία | επεξεργασία κώδικα]
Η διάγνωση της μερικής ρήξης του Προσθίου Χιαστού είναι αμφιλεγόμενη. Μερικοί έχουν επιλέξει να ορίσουν τη μερική ρήξη με βάση τα φυσικά ευρήματα της εξέτασης, ενώ άλλοι θέτουν τη διάγνωση με βάση τα ευρήματα από την αρθροσκόπηση. Η συχνότητα της μερικής ρήξης κυμαίνεται από 10% έως 28% όλων των ρήξεων[33]. Αν και η εξέλιξη της πλήρους ρήξης ΠΧΣ είναι καλά καθορισμένη, οι ασθενείς με μερική ρήξη ΠΧΣ έχουν λιγότερη προβλέψιμη κλινική πορεία.
Η διάγνωση της μερικής ρήξης ΠΧΣ αποτελεί πρόκληση. Τα ευρήματα από την κλινική εξέταση, συμπεριλαμβανομένων των Lachman test και το πρόσθιο συρταροειδές σημείο (anterior drawer test) μπορεί να είναι δυσδιάκριτα. Θεωρούμε ότι η επανεξέταση της μαγνητικής τομογραφίας με έναν έμπειρο ακτινολόγο είναι συχνά χρήσιμη για την ορθή διάγνωση της μερικής ρήξης. Οι κλασικές τομές στη Μαγνητική τομογραφία έχουν μεταβλητή ευαισθησία στη διάγνωση. Η προσθήκη λοξών οβελιαίων και στεφανιαίων τομών στην MRI έχει αποδειχθεί ότι αυξάνει τη διαγνωστική ακρίβεια της μερικής ρήξης ΠΧΣ[34]. Όταν η διάγνωση επιβεβαιωθεί, η θεραπεία της μερικής ρήξης ACL εξακολουθεί να είναι δύσκολη. Η ηλικία, το επίπεδο δραστηριότητας, ο βαθμός χαλαρότητας, οι σύνοδες βλάβες, καθώς και η παρουσία συμπτωματικής αστάθειας είναι σημαντικοί παράγοντες. Οι ασθενείς που συμμορφώνονται με ένα πρωτόκολλο αποκατάστασης με έμφαση στην ενίσχυση του ιγνυακού τένοντα, την τοποθέτηση νάρθηκα και τροποποίηση της δραστηριότητας τους ενδέχεται να ανταποκριθούν θετικά στην συντηρητική θεραπεία. Άλλοι ασθενείς που δεν επιθυμούν ή δεν είναι σε θέση , ψυχικά και σωματικά, να αντιμετωπίσουν ένα τέτοιο πρόγραμμα μπορεί να εξυπηρετηθούν καλύτερα με επανορθωτική χειρουργική.
Σύνοδες κακώσεις[Επεξεργασία | επεξεργασία κώδικα]
Η ρήξη χιαστού μπορεί να συνοδεύεται και από άλλες κακώσεις δομικών στοιχείων του γόνατος, όπως ο έσω πλάγιος ή/και ο μηνίσκος. Ιδιαίτερα όταν έχουμε ρήξη ΠΧΣ, έσω πλαγίου και έσω μηνίσκου η κατάσταση αυτή χαρακτηρίζεται ως η «δυστυχής τριάδα» (“the unhappy triad”)[35][36]. Η συχνότητα συνοδού ρήξης του μηνίσκου ανέρχεται στο 41-81%. Το 56% του έξω μηνίσκου και το 44% του έσω. Η πιθανότητα ρήξης μηνίσκου σε ασθενείς με ασταθές γόνατο λόγω ανεπαρκείας του ΠΧΣ μετά από παραμελημένη ρήξη αυτού ανέρχεται στο 58% έως 100% και το 70% αυτών αφορά των έσω μηνισκο[37]. Επειδή η σημασία του μηνίσκου στο γόνατο όσον άφορα τη σταθερότητα[38][39], τη μετάδοση φορτίου[40][41], και την πρόληψη της μακροπρόθεσμης αρθροπάθειας έχει αποδειχθεί[42][43], η ανάγκη για διατήρηση του μηνίσκου είναι απαραίτητη. Αν η επισκευή του μηνίσκου δεν είναι δυνατή, η μερική μηνισκεκτομή θα πρέπει να επιλεγεί με προσοχή ώστε να αφήσει ένα άθικτο εξωτερικό χείλος του μηνίσκου. Η αποκατάσταση του Μηνίσκου γίνεται σε συνδυασμό με ανακατασκευή του ΠΧΣ στον ίδιο χρόνο[44][45]. Οι τραυματισμοί του έσω πλαγίου συνδέσμου εμφανίζονται συχνά σε συνδυασμό με τραυματισμό του ΠΧΣ. Μεμονωμένοι τραυματισμοί του έσω πλαγίου θεραπεύονται συντηρητικά[46][47].Η θεραπεία, ωστόσο, του υψηλού βαθμού τραυματισμού του έσω πλαγίου και η πλήρης ρήξης του ΠΧΣ είναι αμφιλεγόμενη. Προοπτικές μελέτες έχουν καταγράψει τα καλά αποτελέσματα σε ασθενείς που έλαβαν θεραπεία με ανακατασκευή του ΠΧΣ και συντηρητική στήριξη του έσω πλαγίου συνδέσμου[48][49].
Φυσική εξέλιξη[Επεξεργασία | επεξεργασία κώδικα]
Με τις διαθέσιμες μελέτες που έχουν γίνει προς το παρόν, υπάρχει μια γενική συναίνεση μεταξύ των εν ενεργεία ορθοπεδικούς χειρουργών ότι η χρόνια ανεπάρκεια ΠΧΣ μπορεί να οδηγήσει σε χρόνια λειτουργική αστάθεια, η οποία μπορεί να αυξήσει τον κίνδυνο για τραυματισμό του μηνίσκου ή χόνδρινων δομών[50].
Θεραπεία[Επεξεργασία | επεξεργασία κώδικα]
Όπως αναφέρθηκε στην προηγούμενη ενότητα, η ανακατασκευή του ΠΧΣ συνιστάται σε ασθενείς οι οποίοι είναι νέοι και δραστηριοποιούνται σε υψηλού επιπέδου αθλήματα , ή των οποίων η φυσική εξέταση αποκαλύπτει σημαντικά αυξημένη χαλαρότητα του γόνατος. Ο στόχος της ανακατασκευής του ΠΧΣ είναι να επιστρέψει η λειτουργική σταθερότητα στο γόνατο για να επιστρέψει ο ασθενής στην πλήρη δραστηριότητα, καθώς και να αποφευχθεί κάθε περαιτέρω ζημία του μηνίσκου ή του χόνδρου που μπορεί να οδηγήσουν σε πρώιμη έναρξη οστεοαρθρίτιδας[51][52] . Οι πρόοδοι στη χειρουργική τεχνική, την αναισθησία, τη διαχείριση του πόνου, και τη μετεγχειρητική αποκατάσταση έχουν ως αποτέλεσμα τη μειωμένη νοσηρότητα και τα καλύτερα λειτουργικά αποτελέσματα. Με τις εξελίξεις αυτές, η χρήση της συντηρητικής θεραπείας δεν εφαρμόζεται σε ασθενείς στις προαναφερθείσες ομάδες. Μεγαλύτεροι και πιο λιγότερο δραστήριοι ασθενείς μπορούν να πάνε καλά με συντηρητική θεραπεία που περιλαμβάνει ενδυνάμωση τετρακέφαλου και οπισθίων μηριαίων ( strengthening)[53]. Ωστόσο, ακόμη και σε αυτή την υποομάδα, μερικοί ασθενείς μπορούν να συνεχίσουν να βιώνουν επαναλαμβανόμενα επεισόδια αστάθειας. Έτσι, το πιο σημαντικό μέρος αυτής της διαδικασίας περιλαμβάνει μια διεξοδική συζήτηση με τον ασθενή.
Χειρουργική[Επεξεργασία | επεξεργασία κώδικα]
Ενδείξεις[Επεξεργασία | επεξεργασία κώδικα]
- Νεότεροι, πιο δραστήριοι ασθενείς (μειώνει την συχνότητα εμφάνισης κάκωσης του μηνίσκου ή των χόνδρινων επιφανειών)
- Παιδιά (Ισχυρή ένδειξη , καθώς ο περιορισμός της δραστηριότητας τους δεν είναι ρεαλιστικός)
- Ενεργών ηλικιωμένων ασθενών (ηλικία> 40, δεν είναι αντένδειξη ειδικά σε ασθενείς που ασχολούνται με τον αθλητισμό)
Επιλογή Χρόνου Χειρουργικής αποκατάστασης[Επεξεργασία | επεξεργασία κώδικα]
Είναι αμφιλεγόμενο για το πότε είναι πιο ασφαλές να υποβληθεί ο ασθενής σε επέμβαση. Αρχίζοντας από τις αρχές της δεκαετίας του 1980, οι επεμβάσεις συχνά γίνονταν μέσα στην πρώτη εβδομάδα μετά τον τραυματισμό. Ως αποτέλεσμα υπήρχαν μετεγχειρητικές επιπλοκές, συμπεριλαμβανομένης της αρθροίνωσης (arthrofibrosis). Μια κοινή πεποίθηση ήταν ότι η καθυστέρηση στην χειρουργική επέμβαση θα βοηθήσει στην ελαχιστοποίηση αυτής της επιπλοκής. Η αρθροίνωση είναι η πιο κοινή μετεγχειρητική επιπλοκή[54]. Πιο πρόσφατα, ο προσδιορισμός για το ποτέ είναι ασφαλές να προχωρήσει κανείς με ανακατασκευή του ΠΧΣ στηρίζεται στη έκταση της φλεγμονής και του οιδήματος που υπάρχουν στο γόνατο. Άρθρα τόσο του Shelbourne και colleagues[55] όσο και Mayr και associates[54] έχουν υποστηρίξει την άποψη αυτή, καθώς οι ασθενείς με άριστο προεγχειρητικό εύρος της κίνησης, ελάχιστη διόγκωση, καλό έλεγχο των ποδιών, καθώς και κατάλληλη ψυχική κατάσταση είχαν καλά μετεγχειρητικά αποτελέσματα, ανεξάρτητα από το χρονικό διάστημα μετά τον τραυματισμό.. Για να διευκολυνθεί αυτή η διαδικασία, γίνεται αναρρόφηση του γόνατος σε περίπτωση έντονου οιδήματος και αρθρικής συλλογής, χρήση νάρθηκα, έναρξη φυσικοθεραπείας και ηλεκτρικής διέγερσης του τετρακέφαλου μυός προεγχειρητικά. Η επιθετική μετεγχειρητική αποκατάσταση έχει επίσης αποδειχθεί ότι μειώνει τα ποσοστά της αρθροίνωσης[56][57]
Επιλογή μοσχεύματος[Επεξεργασία | επεξεργασία κώδικα]
Για το πιο είναι Το ιδανικό μόσχευμα παραμένει σημείο διαλόγου μεταξύ των ορθοπεδικών χειρουργών. Το ιδανικό μόσχευμα θα πρέπει να έχει δομικές ιδιότητες παρόμοιες με τον φυσικό ΠΧΣ . Επιπλέον, το μόσχευμα θα πρέπει να επιτρέπει την ασφαλή στερέωση, την καλή βιολογική ενσωμάτωση και την ελάχιστη νοσηρότητα στη θέση από οπού ελήφθει[58]. Οι επιλογές αυτομοσχεύματος περιλαμβάνουν τον επιγονατιδικό τένοντα (BPTB), τον τένοντα του τετρακέφαλου και τους οπίσθιους μηριαίους (hamstrings). Λόγω της σχετικής ευκολίας στη λήψη του, τις ανάλογες ιδιότητες με εκείνες του φυσικού ΠΧΣ[59], την άκαμπτη στερέωση του οστό-προς-οστό[60], και τις ευνοϊκές επιδόσεις[61],[62], το αυτομόσχευμα επιγονατιδικό BPTB ήταν ανέκαθεν το μόσχευμα επιλογής και θεωρείται το χρυσό πρότυπο με το οποίο συγκρίνονται άλλα μοσχεύματα. Δυστυχώς επειδή αφαιρείται οστό από την επιγονατίδα και από την κνήμη στη λήψη μοσχεύματος του επιγονατιδικού τένοντα ένα υψηλό ποσοστό ασθενών παραπονιούνται μακρoχρόνια από πρόσθια γοναλγία (πόνος στο μπροστίνο μέρος του γόνατος) ιδιαίτερα όταν γονατίζουνε. Οι οπίσθιοι μοιριαίοι τένοντες επειδή δεν προκαλούν πρόσθια γοναλγία και έχουν εξίσου καλά αποτελέσματα με τον επιγονατιδικό τένοντα είναι το πιο συνηθισμένο μόσχευμα παγκοσμίος για ανακατασκευή πρόσθιου χιαστού[63].
Συρραφή προσθίου χιαστού[Επεξεργασία | επεξεργασία κώδικα]
Πρόσφατα, γίνονται πολλές προσπάθειες επανασυρραφής του προσθίου χιαστού ή επανακαθήλωσης του υπολείμματος. Σκοπό έχουν να αποκαταστήσουν οι τεχνικές αυτές την ιδεοδεκτικότητα του γόνατος και να πετύχουν καλύτερο λειτουργικό αποτέλεσμα σε ελίτ αθλητές.ύμφωνα με πρόσφατη ανασκόπηση της βιβλιογραφίας που δημοσιεύθηκε τον Δεκέμβριο του 2016 στο Journal Of ISAKOS,[64] δεν υπάρχουν επαρκή δεδομένα που να τεκμηριώνουν ότι η συρραφή ή η επανακαθήλωση του υπολείμματος του προσθίου χιαστού μπορεί να αποκαταστήσει την ιδεοδεκτικότητα του γόνατος.
Αποθεραπεία και αποκατάσταση[Επεξεργασία | επεξεργασία κώδικα]
Ο πόνος και οίδημα[Επεξεργασία | επεξεργασία κώδικα]
Ο πόνος και το οίδημα είναι κοινά μετά από οποιαδήποτε χειρουργική επέμβαση. Η αρχή R.I.C.E. , ανάπαυση(Rest), πάγο (Ice), περίδεση (Compression) και ανύψωση (elevation), παραμένει το πρότυπο της περίθαλψης στη μείωση του πόνου και του οιδήματος. Τα παυσίπονα και τα αντιφλεγμονώδη φάρμακα συνταγογραφούνται συχνά στην οξεία μετεγχειρητική φάση.
Κρυοθεραπεία[Επεξεργασία | επεξεργασία κώδικα]
Η κρυοθεραπεία είναι μια κοινή μορφή θεραπείας, μετά από ορθοπεδική χειρουργική επέμβαση. Οι μορφές της κρυοθεραπείας περιλαμβάνουν παγοκύστεις, λουτρά από πάγο και συσκευές συνεχούς ροής ψύξης. Οι ευεργετικές επιδράσεις της κρυοθεραπείας επιτυγχάνονται μέσω μείωσης της θερμοκρασίας του γόνατος. Η χαμηλή θερμοκρασία μπορεί να βοηθήσει στη μείωση του μεταβολισμού, στη μείωση της φλεγμονής και επάγει την αγγειοσυστολή, η οποία, με τη σειρά της, συμβάλλει στην μείωση του οιδήματος των ιστών , τον πόνο και την ενδαρθρική συλλογή[65],[66].
Κίνηση[Επεξεργασία | επεξεργασία κώδικα]
Απώλεια της κίνησης είναι μία από τις πιο συχνές επιπλοκές μετά από ανακατασκευή του ΠΧΣ. Οι πιο κοινές αιτίες αυτής της επιπλοκής περιλαμβάνουν την αρθροίνωση, το σύνδρομο Κύκλωπος (Cyclops Syndrome) και την ακατάλληλη τοποθέτηση του μοσχεύματος[67]. Αυτό μπορεί να οδηγήσει σε συμπτώματα όπως πόνο μπροστά στο γόνατο, μη φυσιολογικό βάδισμα, μυϊκή ατροφία, και αρχόμενες εκφυλιστικές αλλοιώσεις στην άρθρωση του γόνατος[68]. Με τη βελτίωση της χειρουργικής τεχνικής, τα προβλημάτα κίνησης του γόνατος μετά την ανακατασκευή του ΠΧΣ έχουν ελαχιστοποιηθεί. Ο στόχος των μετεγχειρητικών πρωτοκόλλων είναι να επιτευχθεί η πλήρης έκταση αμέσως μετά το χειρουργείο και να ανακτήσει 10 μοίρες κάμψης ανά ημέρα. Μέσα σε 7 έως 10 ημέρες μετά την επέμβαση, το γόνατο πρέπει να επιτύχει 90 μοίρες κάμψης. Η πρόληψη είναι το κλειδί για την επίτευξη του εύρους κίνησης.
Βάδιση[Επεξεργασία | επεξεργασία κώδικα]
Η βάδιση με φόρτιση του μέλους είχε απαγορευθεί σε προηγούμενα πρωτόκολλα αποκατάστασης λόγω της ανησυχίας για χαλάρωση του μοσχεύματος και την αποτυχία του. Με την ανάπτυξη της χειρουργικής τεχνικής υπάρχει μια τάση προς την άμεση φόρτιση του μέλους κατά την άμεση μετεγχειρητική περίοδο[69]. Επιπλέον, η σύντομη βάδιση μετά το χειρουργείο μπορεί να βοηθήσει στη βελτίωση της διατροφής των χόνδρων, μείωση της οστεοπενίας, περιορισμό του πόνου μπροστά στο γόνατο (anterior knee pain) και να επιταχύνει την αποκατάσταση του τετρακέφαλου. Ταχεία πρωτόκολλα αποκατάστασης συνήθως αρχίζουν με μερική φόρτιση του μέλους αμέσως μετά την επέμβαση ανάλογα με τον ασθενή με στόχο την πλήρη βάδιση χωρίς βακτηρίες μέσα σε 10 έως 14 ημέρες.
Μυϊκές Ασκήσεις και Biofeedback[Επεξεργασία | επεξεργασία κώδικα]
Η πρώιμη έναρξη της άσκησης των μυών είναι πολύ σημαντική για την πρόληψη της μυϊκής ατροφίας και της αδυναμίας. Άσκηση των μυών με στόχο την ενδυνάμωση τους, συμπεριλαμβανομένων των απλών ασκήσεων από τον ασθενή, την ηλεκτρική διέγερση των μυών και το Biofeedback[70], θα πρέπει να αρχίσoυν πριν από τη χειρουργική επέμβαση, καθώς και αμέσως μετά την επέμβαση.
Νάρθηκες[Επεξεργασία | επεξεργασία κώδικα]
Υπάρχουν δύο ειδών: Νάρθηκες αποκατάστασης και λειτουργικοί Νάρθηκες, χρησιμοποιούνται για την προστασία του μοσχεύματος. Νάρθηκες αποκατάστασης χρησιμοποιούνται στην πρώιμη μετεγχειρητική περίοδο, και λειτουργικοί Νάρθηκες χρησιμοποιούνται όταν ο ασθενής επιστρέφει στην έντονη δραστηριότητα. Η χρησιμοποίηση τους εξαρτάται από τον χειρουργό.
Κριτήρια επιστροφής στους αγωνιστικούς χώρους[Επεξεργασία | επεξεργασία κώδικα]
Η απόφαση για το πότε μπορεί να επιτραπεί σε έναν ασθενή να επιστρέψει πλήρως στις αθλητικές δραστηριότητες και τα σπορ , στις περισσότερες περιπτώσεις, είναι εμπειρική επειδή υπάρχει μικρή συσχέτιση των λειτουργικών και κλινικών δοκιμών. Η χρήση πολλαπλών κριτηρίων, συμπεριλαμβανομένης της επιστροφής του εύρους των κινήσεων, τη μυϊκή δύναμη και την ισορροπία, τη στατική και δυναμική σταθερότητα, είναι απαραίτητα για τον προσδιορισμό της κατάλληλης στιγμής για έναν ασθενή να επιστρέψει στην πλήρη δραστηριότητα. Δυστυχώς, πολλοί εν ενεργεία ορθοπεδικοί απλά παίρνουν την απόφασή τους με βάση το χρόνο, αντί των κριτηρίων αυτών. Ιατρικές μελέτες έχουν δείξει ότι η επιστροφή στην αθλητισμό σε ανταγωνιστικό επίπεδο πριν τους εννέα μήνες έχει υψηλό ρίσκο επανατραυματισμού. Για κάθε μήνα που περνάει μεταξύ 6 και 9 μήνες μειώνεται το ρίσκο τραυματισμού του πρόσθιου χιαρστού κατά 10%.[71] Δεν είναι μόνο η ενδυνάμωση που παίρνει χρόνο στην αποκατάσταση αλλά και η βιολογία για να ενσωματωθεί το μόσχευμα και να γίνει ένα με τα κόκκαλα από όπου έχει περαστεί (μηρό οστό από πάνω και κνήμη από κάτω). Ο νευρομυϊκός έλεγχος είναι εξίσου σημαντικός και παίρνει περίπου 12 μήνες. Στους αθλητές υψηλού επιπέδου η επιστροφή είναι συνήθως 9 με 12 μήνες και στους ερασιτέχνες ενθαρρύνεται να περάσει ένας χρόνος συστηματικής αποθεραπείας.
Παραπομπές[Επεξεργασία | επεξεργασία κώδικα]
- ↑ 10875418.
- ↑ 2,0 2,1 2,2 2,3 «Αθλητικές παθήσεις - Κακώσεις γόνατος». Αttica Sports Clinic. Ανακτήθηκε στις 25 Ιανουαρίου 2015.[νεκρός σύνδεσμος]
- ↑ Girgis, F.G; J.L. Marshall, A. Monajem (1975). «The cruciate ligaments of the knee joint: Anatomical, functional and experimental analysis.». Clin Orthop 106: 216-231. http://www.ncbi.nlm.nih.gov/pubmed/1126079.
- ↑ Baek, G.H; G.J. Carlin, T.M. Vogrin (1998). «Quantitative analysis of collagen fibrils of human cruciate and meniscofemoral ligaments.». Clin Orthop 357: 205-211. http://www.ncbi.nlm.nih.gov/pubmed/9917718.
- ↑ Harner, C.D. (1999). Quantitative analysis of human cruciate ligament insertions. Arthroscopy.. 15, σελ. 741-749. PMID 10524822.
- ↑ Fukubayashi, T. (1982). «An in vitro biomechanical evaluation of anterior-posterior motion of the knee: Tibial displacement, rotation, and torque.». J Bone Joint Surg Am 64 (2): 258-264. PMID 7056781. https://archive.org/details/sim_journal-of-bone-and-joint-surgery_1982-02_64-a_2/page/258.
- ↑ Butler, D.L (1980). «Ligamentous restraints to anterior-posterior drawer in the human knee: A biomechanical study.». J Bone Joint Surg Am 62 (2): 259-270. PMID 7358757. https://archive.org/details/sim_journal-of-bone-and-joint-surgery_1980-03_62-a_2/page/259.
- ↑ Kennedy, J.C (1974). «The anatomy and function of the anterior cruciate ligament: As determined by clinical and morphological studies.». J Bone Joint Surg Am 56 (2): 223-235. PMID 4452683.
- ↑ McKernan, D.J; L.E. Paulos (1994). «Graft Selection, Knee Surgery.». Williams & WilkinsBaltimore: 667-678.
- ↑ Hirshman, H.P; D.M. Daniel, K. Miyasaka (1990). «The fate of unoperated knee ligament injuries. In Knee Ligaments: Structure, Function, Injury, and Repair.». Raven PressNew York: 481-503.
- ↑ http://www.orthobullets.com/sports/3008/acl-tear. Missing or empty
|title=(βοήθεια) - ↑ Wojtys, Ε.; L. Huston, M. Boynton (2002). «The effect of the menstrual cycle on anterior cruciate ligament injuries in women as determined by hormone levels.». Am J Sports Med 30 (2): 182-188. PMID 11912085.
- ↑ Slauterbeck, J; S. Fuzie, M. Smith (2002). «The menstrual cycle, sex hormones, and anterior cruciate ligament injury.». J Athl Train 37: 275-278. PMID 12937585. https://archive.org/details/sim_journal-of-athletic-training_2002-09_37_3/page/275.
- ↑ Zelisko, J.A; H.B. Noble, M. Porter (1982). «A comparison of men’s and women’s professional basketball injuries.». Am J Sports Med 10 (5): 297-299. PMID 6814271.
- ↑ Huston, L.J; M.L. Greenfield, E.M. Wojtys (2000). «Anterior cruciate ligament injuries in the female athlete: Potential risk factors.». Clin Orthop 372: 50-63. http://www.ncbi.nlm.nih.gov/pubmed/10738414.
- ↑ «Ρήξη Προσθίου Χιαστού Συνδέσμου (ΠΧΣ) Αποκατάσταση Θεραπεία». www.theodorideskneesurgeon.gr (στα Αγγλικά). Ανακτήθηκε στις 5 Ιανουαρίου 2023.
- ↑ Louboutin, H; Debarge R, Richou J, Selmi TA, Donell ST, Neyret P, Dubrana F (2009). «Osteoarthritis in patients with anterior cruciate ligament rupture: a review of risk factors.». Knee 16 (4): 239-44. doi:. http://www.ncbi.nlm.nih.gov/pubmed/19097796.
- ↑ Hardaker, WT (1990). «Evaluation of acute traumatic hemarthrosis of the knee joint.». South Med J. 83 (6): 640-4.. http://www.ncbi.nlm.nih.gov/pubmed/2356496.
- ↑ Beynnon, BD (1998). «Anterior cruciate ligament strain in-vivo: a review of previous work.». J Biomech. 31 (6): 519-25. http://www.ncbi.nlm.nih.gov/pubmed/9755036.
- ↑ Torg, JS (1976). «Clinical diagnosis of anterior cruciate ligament instability in the athlete.». Am J Sports Med. 4 (2): 84- 93. http://www.ncbi.nlm.nih.gov/pubmed/961972.
- ↑ Woods, GW (1979). «Proplast leader for use in cruciate ligament reconstruction.». Am J Sports Med.: 314-20.. http://www.ncbi.nlm.nih.gov/pubmed/507266.
- ↑ Sherman, M.F (1988). «A clinical and radiographical analysis of 127 anterior cruciate insufficient knees.». Clin Orthop 227: 229-237. http://www.ncbi.nlm.nih.gov/pubmed/3338210.
- ↑ Jacobsen, K. (1977). «Osteoarthrosis following insufficiency of the cruciate ligaments in man: A clinical study.». Acta Orthop Scand. 48 (5): 520-526. PMID 596150.
- ↑ Steckel, H. (2006). «2D and 3D 3-Tesla magnetic resonance imaging of the double bundle structure in anterior cruciate ligament anatomy.». Knee Surg Sports Traumatol Arthrosc. 14 (11): 1151-1158. PMID 16937152.
- ↑ Starman, J.S. (2007). «Assessment of normal ACL double bundle anatomy in standard viewing planes by magnetic resonance imaging.». Knee Surg Sports Traumatol Arthrosc. 15 (5): 493-499. PMID 17225176.
- ↑ Rosen, M.A. (1991). «Occult osseous lesions documented by magnetic resonance imaging associated with anterior cruciate ligament ruptures». Arthroscopy. 7 (1): 45-51. PMID 2009119.
- ↑ Speer, K.P.. «Osseous injury associated with acute tears of the anterior cruciate ligament.». Am J Sports Med. 20 (4): 382-389. PMID 1415878.
- ↑ 28,0 28,1 Ciccotti, M. (1994). «Non-operative treatment of ruptures of the anterior cruciate ligament in middle-aged patients.». J Bone Joint Surg Am 76: 1315-1321. PMID 8077261. https://archive.org/details/sim_journal-of-bone-and-joint-surgery_1994-09_76a_9/page/1315.
- ↑ Kannus, P. (1987). «Conservatively treated tears of the anterior cruciate ligament.». J Bone Joint Surg Am. 69: 1007-1012. PMID 3654691. https://archive.org/details/sim_journal-of-bone-and-joint-surgery_1987-09_69-a_7/page/1007.
- ↑ Barber, F. (1996). «Is an anterior cruciate ligament reconstruction outcome age dependent?.». Arthroscopy. 12: 720-725. PMID 9115562.
- ↑ Brandsson, S. (2000). «A comparison of results in middle-aged and young patients after anterior cruciate ligament reconstruction.». Arthroscopy 16: 178-182. PMID 10705330.
- ↑ Kuechle, D. (2002). «Allograft anterior cruciate ligament reconstruction in patients over 40 years of age.». Arthroscopy 18: 845-853. PMID 12368781.
- ↑ Lamar, D. (2005). «Thermal modification of partial tears of the anterior cruciate ligament.». Arthroscopy 21 (7): 809-814. http://www.ncbi.nlm.nih.gov/pubmed/16012493.
- ↑ Hong, S. (2003). «Grading of anterior cruciate ligament injury.». J Comput Assist Tomogr. 27 (5): 814-819. PMID 14501376.
- ↑ O’Donoghue, D. (1950). «Surgical treatment of fresh injuries to the major ligaments of the knee.». J Bone Joint Surg Am 32: 721-738. PMID 14784482. https://archive.org/details/sim_journal-of-bone-and-joint-surgery_1950-10_32a_4/page/721.
- ↑ O’Donoghue, D. (1955). «An analysis of end results of surgical treatment of major injuries to the ligaments of the knee.». J Bone Joint Surg Am. 37: 1-13. PMID 13233264. https://archive.org/details/sim_journal-of-bone-and-joint-surgery_1955-06_37a_3/page/n2.
- ↑ Bellabarba, C. (1997). «Patterns of meniscal injury in the anterior cruciate–deficient knee: A review of the literature.». Am J Orthop. 26: 18-23. PMID 9021030.
- ↑ Levy, I.M (1989). «The effect of lateral meniscectomy on motion of the knee.». J Bone Joint Surg Am. 71 (3): 401-406. PMID 2925713. https://archive.org/details/sim_journal-of-bone-and-joint-surgery_1989-03_71-a_3/page/401.
- ↑ Levy, I.M (1982). «The effect of medial meniscectomy on anterior-posterior motion of the knee.». J Bone Joint Surg Am. 64 (6): 883-888. PMID 6896333. https://archive.org/details/sim_journal-of-bone-and-joint-surgery_1982-07_64-a_6/page/883.
- ↑ Baratz, M.E (1986). «Meniscal tears: The effect of meniscectomy and of repair on intraarticular contact areas and stress in the human knee. A preliminary report.». Am J Sports Med. 14 (4): 270-275. PMID 3755296.
- ↑ Krause, W. (1976). «Mechanical changes in the knee after meniscectomy.». J Bone Joint Surg Am. 58: 599. PMID 946970. https://archive.org/details/sim_journal-of-bone-and-joint-surgery_1976-07_58_5/page/599.
- ↑ Lee, S.J. (2006). «Tibiofemoral contact mechanics after serial medial meniscectomies in the human cadaveric knee.». Am J Sports Med. 34 (8): 1334-1344. PMID 16636354. https://archive.org/details/sim_american-journal-of-sports-medicine_2006-08_34_8/page/1334.
- ↑ Shoemaker, S.C (1986). «The role of the meniscus in the anterior-posterior stability of the loaded anterior cruciate-deficient knee: Effects of partial versus total excision.». J Bone Joint Surg Am. 68 (1): 71-79. PMID 3753605. https://archive.org/details/sim_journal-of-bone-and-joint-surgery_1986-01_68-a_1/page/71.
- ↑ Barber, F.A. (1997). «Meniscus repair rehabilitation with concurrent anterior cruciate reconstruction.». Arthroscopy 13 (4): 433-437. PMID 9276048.
- ↑ Cannon, W.D (1992). «The incidence of healing in arthroscopic meniscal repairs in anterior cruciate ligament-reconstructed knees versus stable knees.». Am J Sports Med. 20 (2): 176-18. PMID 1558246.
- ↑ Reider, B. (1994). «Treatment of isolated medial collateral ligament injuries in athletes with early functional rehabilitation: A five-year follow-up study.». Am J Sports Med. 22 (4): 470-477. PMID 7943511.
- ↑ Derscheid, G. (1981). «Medial collateral ligament injuries in football: Nonoperative management of grade I and grade II sprains.». Am J Sports Med. 9: 365-368. PMID 7316017.
- ↑ Ballmer, P.M. (1991). «Reconstruction of the anterior cruciate ligament alone in the treatment of a combined instability with complete rupture of the medial collateral ligament: A prospective study.». Arch Orthop Trauma Surg. 110 (3): 139-141. PMID 2059536. https://archive.org/details/sim_archives-of-orthopaedic-and-trauma-surgery_1991-04_110_3/page/139.
- ↑ Noyes, F.R. (1995). «The treatment of acute combined ruptures of the anterior cruciate and medial ligaments of the knee.». Am J Sports Med. 23 (4): 380-389. PMID 7573644.
- ↑ Levy, A.S. (2003). «Approach to cartilage injury in the anterior cruciate ligament-deficient knee.». Orthop Clin North Am. 34 (1): 149-167. PMID 12735207. https://archive.org/details/sim_orthopedic-clinics-of-north-america_2003-01_34_1/page/149.
- ↑ Ciccotti, M. (1994). «Non-operative treatment of ruptures of the anterior cruciate ligament in middle-aged patients.». J Bone Joint Surg Am. 76: 1315-1321. PMID 8077261. https://archive.org/details/sim_journal-of-bone-and-joint-surgery_1994-09_76a_9/page/n82.
- ↑ Kannus, P (1987). «Conservatively treated tears of the anterior cruciate ligament.». J Bone Joint Surg Am. 69: 1007-1012. PMID 3654691. https://archive.org/details/sim_journal-of-bone-and-joint-surgery_1987-09_69-a_7/page/1007.
- ↑ Ciccotti, M. (1994). «Non-operative treatment of ruptures of the anterior cruciate ligament in middle-aged patients.». J Bone Joint Surg Am. 76: 1315-1321. PMID 8077261. https://archive.org/details/sim_journal-of-bone-and-joint-surgery_1994-09_76a_9/page/1315.
- ↑ 54,0 54,1 Mayr, H.O. (2004). «Arthrofibrosis following ACL reconstruction—reasons and outcome.». Arch Orthop Trauma Surg. 124 (8): 518-522. PMID 15480713.
- ↑ Shelbourne, K.D (1995). «Timing of surgery in anterior cruciate ligament-injured knees.». Knee Surg Sports Traumatol Arthrosc. 3 (3): 148-156. PMID 8821270.
- ↑ Mohtadi, N.G (1991). «Limitation of motion following anterior cruciate ligament reconstruction: A case-control study.». Am J Sports Med. 19 (6): 624-625. PMID 1781501.
- ↑ Shelbourne, K.D (1991). «Arthrofibrosis in acute anterior cruciate ligament reconstruction: The effect of timing of reconstruction and rehabilitation.». Am J Sports Med. 19 (4): 332-336. PMID 1897645.
- ↑ Goldblatt, J.P. (2005). «Reconstruction of the anterior cruciate ligament: Meta-analysis of patellar tendon versus hamstring tendon autograft.». Arthroscopy 21 (7): 791-803. PMID 16012491.
- ↑ Fu, F.H. (2000). «Current trends in anterior cruciate ligament reconstruction. Part II. Operative procedures and clinical correlations.». Am J Sports Med. 28 (1): 124-130. PMID 10653557.
- ↑ Hamner, D.L. (1999). «Hamstring tendon grafts for reconstruction of the anterior cruciate ligament: Biomechanical evaluation of the use of multiple strands and tensioning techniques.». J Bone Joint Surg Am. 81 (4): 549-557. PMID 10225801. https://archive.org/details/sim_journal-of-bone-and-joint-surgery_1999-04_81a_4/page/549.
- ↑ Anderson, A.F. (2001). «Anterior cruciate ligament reconstruction: A prospective randomized study of three surgical methods.». . Am J Sports Med. 29 (3): 272-279. PMID 11394593.
- ↑ Muneta, T, (1998). «Effects of aggressive early rehabilitation on the outcome of anterior cruciate ligament reconstruction with multi-strand semitendinosus tendon.». Int Orthop 22 (6): 352-356. PMID 10093800.
- ↑ «Μοσχεύματα Προσθίου Χιαστού Συνδέσμου | Dr Αντώνης Θεοδωρίδης». www.theodorideskneesurgeon.gr (στα Αγγλικά). Ανακτήθηκε στις 5 Ιανουαρίου 2023.
- ↑ Dhillon, Mandeep S.; Prabhakar, Sharad; Bali, Kamal (2016-11-01). «No evidence that remnant-preserving anterior cruciate ligament reconstruction ensures better proprioceptive function than a standard single-bundle reconstruction: a systematic review of randomised controlled trials» (στα αγγλικά). Journal of ISAKOS: Joint Disorders & Orthopaedic Sports Medicine 1 (6): 316–320. doi:. ISSN 2059-7754. http://jisakos.bmj.com/content/1/6/316.
- ↑ Glenn, R.E. (2004). «Cryotherapy decreases intraarticular temperature after ACL reconstruction.». Clin Orthop. 421: 268-272. PMID 15123958. https://archive.org/details/sim_clinical-orthopaedics-and-related-research_2004-04_421/page/268.
- ↑ Cohn, B.T. (1989). «The effects of cold therapy in the postoperative management of pain in patients undergoing anterior cruciate ligament reconstruction.». Am J Sports Med. 17 (3): 344-349. PMID 2729484.
- ↑ Shelbourne, K.D. (1999). «Treatment of limited motion after anterior cruciate ligament reconstruction.». Knee Surg Sports Traumatol Arthrosc. 7 (2): 85-92. PMID 10223529.
- ↑ Nyland, J. (1999). «Rehabilitation complications following knee surgery.». Clin Sports Med. 18 (4): :905-925. PMID 10553242.
- ↑ Shelbourne, KD, (1990). «Accelerated rehabilitation after anterior cruciate ligament reconstruction.». Am J Sports Med 18 (3): 292-299. PMID 2372081.
- ↑ Draper, V. (1991). «Electrical stimulation versus electromyographic biofeedback in the recovery of quadriceps femoris muscle function following anterior cruciate ligament surgery.». Phys Ther. 71 (6): 461-464. PMID 2034708. https://archive.org/details/sim_physical-therapy_1991-06_71_6/page/461.
- ↑ «Ανακατασκευή του Προσθίου Χιαστού Συνδέσμου | Dr Αντώνης Α. Θεοδωρίδης». www.theodorideskneesurgeon.gr (στα Αγγλικά). Ανακτήθηκε στις 5 Ιανουαρίου 2023.