Νόσος Κρόιτσφελντ-Γιάκομπ

Η νόσος Κρόιτσφελντ-Γιάκομπ (Creutzfeldt-Jakob, CJD), επίσης γνωστή ως υποξεία σπογγώδης εγκεφαλοπάθεια ή νευρογνωστική διαταραχή λόγω της πραϊονικής νόσου, είναι μια θανατηφόρα εκφυλιστική εγκεφαλική διαταραχή.[1][2] Τα πρώιμα συμπτώματα περιλαμβάνουν προβλήματα μνήμης, αλλαγές συμπεριφοράς, κακό συντονισμό και διαταραχές της όρασης. Μεταγενέστερα συμπτώματα περιλαμβάνουν άνοια, ακούσιες κινήσεις, τύφλωση, αδυναμία και κώμα. Περίπου το 70% των ανθρώπων πεθαίνουν εντός ενός έτους από τη διάγνωση.
Το CJD προκαλείται από μια πρωτεΐνη γνωστή ως πράιον.[3] Τα μολυσματικά πράιον είναι πρωτεΐνες που έχουν αναδιπλωθεί και μπορούν να προκαλέσουν την αναδίπλωση των κανονικά διπλωμένων πρωτεϊνών.[1] Περίπου το 85% των περιπτώσεων συμβαίνει για άγνωστους λόγους, ενώ περίπου το 7,5% των περιπτώσεων κληρονομείται από τους γονείς ενός ατόμου με αυτοσωμικό κυρίαρχο τρόπο.[4] Η έκθεση σε εγκεφαλικό ή νωτιαίο ιστό από μολυσμένο άτομο μπορεί επίσης να οδηγήσει σε εξάπλωση. Δεν υπάρχουν ενδείξεις ότι μπορεί να εξαπλωθεί μεταξύ ανθρώπων μέσω φυσιολογικής επαφής ή μετάγγισης αίματος. Η διάγνωση περιλαμβάνει τον αποκλεισμό άλλων πιθανών αιτιών. Ένα ηλεκτροεγκεφαλογράφημα, μια οσφυονωτιαία παρακέντηση ή μια απεικόνιση μαγνητικού συντονισμού μπορεί να υποστηρίξει τη διάγνωση.
Δεν υπάρχει ειδική θεραπεία για CJD.[1] Τα οπιοειδή μπορούν να χρησιμοποιηθούν για να βοηθήσουν στον πόνο, ενώ η κλοναζεπάμη ή το βαλπροϊκό νάτριο μπορεί να βοηθήσουν σε ακούσιες κινήσεις. Το CJD επηρεάζει περίπου ένα ανά εκατομμύριο άτομα ετησίως. Η έναρξη είναι συνήθως περίπου 60 ετών. Η κατάσταση περιγράφηκε για πρώτη φορά το 1920. Κατατάσσεται ως ένας τύπος μεταδοτικής σπογγώδους εγκεφαλοπάθειας.[5] Η κληρονομική CJD αντιπροσωπεύει περίπου το 10% των περιπτώσεων νόσου από πράιον.[4] Η σποραδική CJD διαφέρει από τη σπογγώδη εγκεφαλοπάθεια των βοοειδών (νόσος τρελών αγελάδων - BSE) και την παραλλαγή Creutzfeldt – Jakob (vCJD).[6]
Σημάδια και συμπτώματα[Επεξεργασία | επεξεργασία κώδικα]
Το πρώτο σύμπτωμα της CJD είναι συνήθως ταχέως επιδεινούμενη άνοια, που οδηγεί σε απώλεια μνήμης, αλλαγές προσωπικότητας και παραισθήσεις. Ο μυόκλωνος (σπασμωδικές κινήσεις) εμφανίζεται συνήθως στο 90% των περιπτώσεων, αλλά μπορεί να απουσιάζει στην έναρξη της νόσου.[7] Άλλα συχνά εμφανιζόμενα χαρακτηριστικά περιλαμβάνουν άγχος, κατάθλιψη, παράνοια, ιδεοψυχαναγκαστικά συμπτώματα και ψύχωση.[8] Αυτό συνοδεύεται από φυσικά προβλήματα όπως διαταραχή της ομιλίας, δυσλειτουργία ισορροπίας και συντονισμού (αταξία), αλλαγές στη βάδιση και άκαμπτη στάση του σώματος. Στα περισσότερα άτομα με CJD, αυτά τα συμπτώματα συνοδεύονται από ακούσιες κινήσεις. Η διάρκεια της νόσου ποικίλλει σημαντικά, αλλά η σποραδική (μη κληρονομική) CJD μπορεί να είναι θανατηφόρα μέσα σε μήνες ή και εβδομάδες.[9] Τα περισσότερα θύματα πεθαίνουν έξι μήνες μετά την εμφάνιση των αρχικών συμπτωμάτων, συχνά λόγω πνευμονίας εξαιτίας μειωμένων αντανακλαστικών βήχα. Περίπου το 15% των ατόμων με CJD επιβιώνουν για δύο ή περισσότερα χρόνια.[10]
Τα συμπτώματα της CJD προκαλούνται από τον προοδευτικό θάνατο των νευρικών κυττάρων του εγκεφάλου, τα οποία σχετίζονται με τη συσσώρευση μη φυσιολογικών πρωτεϊνών πράιον που σχηματίζονται στον εγκέφαλο. Όταν ο εγκεφαλικός ιστός ενός ατόμου με CJD εξετάζεται με μικροσκόπιο, πολλές μικροσκοπικές τρύπες μπορούν να παρατηρηθούν όπου τα νευρικά κύτταρα έχουν πεθάνει. Μέρη του εγκεφάλου μπορεί να μοιάζουν με σφουγγάρι όπου το πράιον μολύνει τις περιοχές του εγκεφάλου.[11]
Αιτία[Επεξεργασία | επεξεργασία κώδικα]
Το CJD είναι ένας τύπος μεταδοτικής σπογγώδους εγκεφαλοπάθειας (ΜΣΕ), που προκαλείται από πράιον.[3] Τα πράιον είναι αναδιπλωμένες πρωτεΐνες που εμφανίζονται στους νευρώνες του κεντρικού νευρικού συστήματος (ΚΝΣ). Θεωρείται ότι επηρεάζουν τις διαδικασίες σηματοδότησης, καταστρέφουν τους νευρώνες και οδηγούν σε εκφυλισμό που προκαλεί τη σπογγώδη εμφάνιση στον προσβεβλημένο εγκέφαλο.[12]
Το πράιον της CJD είναι επικίνδυνο επειδή προάγει την αναδίπλωση της φυσικής πρωτεΐνης πράιον σε μορφή που σχετίζεται με την ασθένεια.[13] Ο αριθμός των αναδιπλωμένων μορίων πρωτεΐνης θα αυξηθεί εκθετικά και η διαδικασία οδηγεί σε μεγάλη ποσότητα αδιάλυτης πρωτεΐνης στα προσβεβλημένα κύτταρα. Αυτή η μάζα αναδιπλωμένων πρωτεϊνών διαταράσσει τη λειτουργία των νευρωνικών κυττάρων και προκαλεί τον κυτταρικό θάνατο. Οι μεταλλάξεις στο γονίδιο για την πρωτεΐνη πράιον μπορεί να προκαλέσουν εσφαλμένη αναδίπλωση των κυρίαρχων άλφα ελικοειδών περιοχών σε βήτα πτυχωτά φύλλα. Αυτή η αλλαγή στη διαμόρφωση απενεργοποιεί την ικανότητα της πρωτεΐνης να υποστεί πέψη. Μόλις μεταδοθεί το πράιον, οι ελαττωματικές πρωτεΐνες εισβάλλουν στον εγκέφαλο και προκαλούν άλλα μόρια πρωτεΐνης πράιον να αναδιπλωθούν λάθος σε έναν αυτοσυντηρούμενο βρόχο ανατροφοδότησης. Αυτές οι νευροεκφυλιστικές ασθένειες ονομάζονται συνήθως πραϊονικές ασθένειες.
Οι άνθρωποι μπορούν επίσης να αναπτύξουν CJD επειδή φέρουν μια μετάλλαξη του γονιδίου που κωδικοποιεί την πρωτεΐνη πράιον ( PRNP ). Αυτό συμβαίνει μόνο στο 5-10% όλων των περιπτώσεων CJD. Σε σποραδικές περιπτώσεις, η λανθασμένη αναδίπλωση της πρωτεΐνης πράιον είναι μια διαδικασία που υποτίθεται ότι συμβαίνει ως αποτέλεσμα των επιδράσεων της γήρανσης στα κυτταρικά μηχανήματα, εξηγώντας γιατί η ασθένεια εμφανίζεται συχνά αργότερα στη ζωή.[1][14] Μια μελέτη της ΕΕ διαπίστωσε ότι «87% των περιπτώσεων ήταν σποραδικές, 8% γενετικές, 5% ιατρογενείς και λιγότερο από 1% παραλλαγή.»[15]
Μετάδοση[Επεξεργασία | επεξεργασία κώδικα]

Η ελαττωματική πρωτεΐνη μπορεί να μεταδοθεί από μολυσμένα συλλεχθέντα προϊόντα ανθρώπινου εγκεφάλου, μοσχεύματα κερατοειδούς,[16] μοσχεύματα σκληράς μήνιγγας[17] ή εμφύτευμα ηλεκτροδίου[18] και από ανθρώπινη αυξητική ορμόνη.[19]
Μπορεί να είναι οικογενές ή μπορεί να εμφανιστεί χωρίς σαφείς παράγοντες κινδύνου (σποραδική μορφή: sCJD). Στην οικογενή μορφή, μια μετάλλαξη έχει συμβεί στο γονίδιο για PrP, PRNP, σε αυτήν την οικογένεια. Όλοι οι τύποι CJD είναι μεταδοτικοί ανεξάρτητα από το πώς εμφανίζονται στο άτομο.[20]
Πιστεύεται ότι οι άνθρωποι μπορούν να προσβληθούν από την παραλλαγή της νόσου, τρώγοντας τροφή από ζώα που έχουν μολυνθεί με σπογγώδη εγκεφαλοπάθεια των βοοειδών (BSE), τη μορφή βοοειδών της ΜΣΕ γνωστή και ως ασθένεια των τρελών αγελάδων. Ωστόσο, μπορεί επίσης να προκαλέσει sCJD σε ορισμένες περιπτώσεις.[21][22]
Ο κανιβαλισμός έχει επίσης εμπλακεί ως μηχανισμός μετάδοσης για μη φυσιολογικά πράιον, προκαλώντας την ασθένεια γνωστή ως kuru, που βρέθηκε κάποτε κυρίως σε γυναίκες και παιδιά της φυλής Φόρε στην Παπούα Νέα Γουινέα.[23] Ενώ οι άνδρες της φυλής έτρωγαν τον μυϊκό ιστό του αποθανόντος, οι γυναίκες και τα παιδιά κατανάλωναν άλλα μέρη, όπως ο εγκέφαλος, και ήταν πιο πιθανό από τους άνδρες να αποκτήσουν kuru από μολυσμένο ιστό.
Τα πράιον, ο μολυσματικός παράγοντας της CJD, μπορεί να μην απενεργοποιηθούν μέσω συνήθων διαδικασιών αποστείρωσης χειρουργικών οργάνων. Ο Παγκόσμιος Οργανισμός Υγείας και τα Κέντρα Ελέγχου και Πρόληψης Νοσημάτων των ΗΠΑ προτείνουν την καταστροφή των οργάνων που χρησιμοποιούνται σε τέτοιες περιπτώσεις αμέσως μετά τη χρήση. Πριν από την καταστροφή, συνιστάται η χρήση θερμότητας και χημικής απολύμανσης σε συνδυασμό για την επεξεργασία οργάνων που έρχονται σε επαφή με ιστούς υψηλής μολυσματικότητας. Δεν έχουν αναφερθεί περιπτώσεις μετάδοσης CJD που να σχετίζονται με την υγειονομική περίθαλψη μετά την έγκριση των τρεχουσών διαδικασιών αποστείρωσης ή από το 1976.[24][25][26] Το υπεροξείδιο υδρογόνου-χαλκού έχει προταθεί ως εναλλακτική λύση στην τρέχουσα σύσταση χρήσης υδροξειδίου του νατρίου ή υποχλωριώδους νατρίου.[27] Ο θερμικός αποπολυμερισμός καταστρέφει επίσης τα πράιον σε μολυσμένη οργανική και ανόργανη ύλη, καθώς η διαδικασία προσβάλλει χημικά την πρωτεΐνη σε μοριακό επίπεδο, αν και οι πιο αποτελεσματικές και πρακτικές μέθοδοι περιλαμβάνουν καταστροφή με συνδυασμούς απορρυπαντικών και ενζύμων παρόμοιων με τις βιολογικές σκόνες πλύσης.[28]
Διάγνωση[Επεξεργασία | επεξεργασία κώδικα]
Η διάγνωση της CJD υπήρξε ιστορικά προβληματική, λόγω της μη ειδικής φύσης των πρώιμων συμπτωμάτων και της δυσκολίας στην ασφαλή λήψη εγκεφαλικού ιστού για επιβεβαίωση. Η υποψία της διάγνωσης μπορεί αρχικά να τεθεί σε ένα άτομο με άνοια που εξελίσσεται ταχύτατα, ειδικά όταν εντοπίζονται επίσης χαρακτηριστικά ιατρικά σημεία και συμπτώματα όπως ακούσιος μυϊκός σπασμός,[29] δυσκολία συντονισμού / ισορροπίας και περπατήματος και οπτικές διαταραχές.[30] Περαιτέρω εξετάσεις που μπορούν να υποστηρίξουν τη διάγνωση και μπορεί να περιλαμβάνουν:
- Ηλεκτροεγκεφαλογραφία - μπορεί να έχει χαρακτηριστικό γενικευμένο περιοδικό μοτίβο αιχμηρών κυμάτων. Περιοδικά συμπλέγματα αιχμηρών κυμάτων αναπτύσσονται στα μισά άτομα με σποραδικό CJD, ιδιαίτερα στα μεταγενέστερα στάδια.[31]
- Ανάλυση εγκεφαλονωτιαίου υγρού (CSF) για αυξημένα επίπεδα πρωτεΐνης 14-3-3 θα μπορούσε να είναι υποστηρικτική στη διάγνωση του sCJD. Ωστόσο, ένα θετικό αποτέλεσμα δεν πρέπει να θεωρείται επαρκές για τη διάγνωση.[32][33][34] Ο προσδιορισμός σε πραγματικό χρόνο μετατροπής που προκαλείται από ανακίνηση ( RT-QuIC ) έχει διαγνωστική ευαισθησία άνω του 80% και ειδικότητα πλησιάζει το 100%, δοκιμασμένη για την ανίχνευση PrPSc σε δείγματα CSF ατόμων με CJD.[35][36][37] Επομένως προτείνεται ως διαγνωστική μέθοδος υψηλής αξίας για την ασθένεια.
- Μαγνητική τομογραφία του εγκεφάλου - συχνά δείχνει υψηλή ένταση σήματος στον πυρήνα του πτερυγίου και σε τεταρτημόρια διμερώς σε εικόνες με στάθμιση Τ2.
Τα τελευταία χρόνια, μελέτες έχουν δείξει ότι ο καρκινικός δείκτης νευρο-ειδική ενολάση (NSE) είναι συχνά αυξημένος σε περιπτώσεις CJD. Ωστόσο, η διαγνωστική χρησιμότητά της φαίνεται πρωτίστως όταν συνδυάζεται με ένα τεστ για την πρωτεΐνη 14-3-3.[38], δεν υπάρχουν ακόμη διαθέσιμα τεστ ελέγχου για τον εντοπισμό μολυσμένων ασυμπτωματικών ατόμων, όπως αιμοδότες, αν και έχουν προταθεί και αξιολογηθεί μέθοδοι.[39]
Απεικόνιση[Επεξεργασία | επεξεργασία κώδικα]
Η απεικόνιση του εγκεφάλου μπορεί να πραγματοποιηθεί κατά τη διάρκεια ιατρικής αξιολόγησης, τόσο για τον αποκλεισμό άλλων αιτιών όσο και για τη λήψη υποστηρικτικών στοιχείων για τη διάγνωση. Τα απεικονιστικά ευρήματα ποικίλλουν στην εμφάνισή τους και επίσης ποικίλλουν στην ευαισθησία και την ειδικότητα.[40] Ενώ η απεικόνιση παίζει μικρότερο ρόλο στη διάγνωση της CJD,[41] χαρακτηριστικά ευρήματα στην εγκεφαλική μαγνητική τομογραφία σε ορισμένες περιπτώσεις μπορεί να προηγούνται της έναρξης κλινικών εκδηλώσεων.[42]
Η μαγνητική τομογραφία εγκεφάλου είναι ο πιο χρήσιμος τρόπος απεικόνισης για αλλοιώσεις που σχετίζονται με τη CJD. Από τις αλληλουχίες MRI, οι αλληλουχίες απεικόνισης με στάθμιση διάχυσης (DWI) είναι πιο ευαίσθητες. Τα χαρακτηριστικά ευρήματα είναι ως εξής:
- Εστιακός ή διάχυτος περιορισμός διάχυσης που περιλαμβάνει τον εγκεφαλικό φλοιό και / ή τα βασικά γάγγλια. Σε περίπου 24% των περιπτώσεων η DWI εμφανίζει μόνο αυξημένη φλοιική ένταση στο 68%, φλοιώδεις και υποφλοιώδεις ανωμαλίες και στο 5%, μόνο υποφλοιώδεις ανωμαλίες.[43] Η πιο χαρακτηριστική και εντυπωσιακή ανωμαλία του φλοιού έχει ονομαστεί «φλοιώδης κορδέλα» ή «φλοιώδες σημείο κορδέλας» λόγω των αυξημένων εντάσεων που μοιάζουν με κορδέλες που εμφανίζονται στον φλοιό στη μαγνητική τομογραφία.[44] Η εμπλοκή του θαλάμου μπορεί να βρεθεί στη sCJD, είναι ακόμη ισχυρότερη και σταθερή στη vCJD.[45]
- Ποικίλος βαθμός μεταβολών του συμμετρικά αυξημένου σήματος στην Τ2 ακολουθία στα βασικά γάγγλια, και σε μικρότερο βαθμό στην ωχρά σφαίρα και τον ινιακό λοβό.[41]
- Εγκεφαλική ατροφία
Ιστοπαθολογία[Επεξεργασία | επεξεργασία κώδικα]
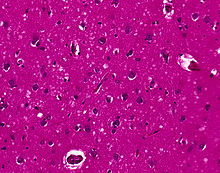
Ο έλεγχος του ιστού παραμένει ο πιο οριστικός τρόπος επιβεβαίωσης της διάγνωσης της CJD, αν και πρέπει να αναγνωριστεί ότι ακόμη και η βιοψία δεν είναι πάντα διαγνωστική.
Στο ένα τρίτο των ατόμων με σποραδική CJD, αποθέσεις πρωτεΐνης πράιον, PrPSc, βρίσκονται στον σκελετικό μυ και / ή στον σπλήνα. Η διάγνωση της vCJD μπορεί να υποστηριχθεί με βιοψία των αμυγδαλών, όπου βρίσκονται σημαντικές ποσότητες PrPSc. Ωστόσο, η βιοψία εγκεφαλικού ιστού είναι η οριστική διαγνωστική δοκιμασία για όλες τις άλλες μορφές νόσου από πράιον. Λόγω της διεισδυτικότητας, η βιοψία δεν θα γίνει εάν η κλινική υποψία είναι αρκετά υψηλή ή χαμηλή. Μια αρνητική βιοψία δεν αποκλείει τη CJD, καθώς μπορεί να κυριαρχεί σε ένα συγκεκριμένο μέρος του εγκεφάλου.[46]
Η κλασική ιστολογική εμφάνιση είναι η σπογγώδης αλλαγή στη φαιά ουσία: η παρουσία πολλών στρογγυλών κενοτόπιων με διάμετρο ένα έως 50 μικρόμετρα στο νευροπίλημα, και στα έξι φλοιώδη στρώματα στον εγκεφαλικό φλοιό ή με διάχυτη εμπλοκή του εγκεφαλικού μοριακού στρώματος.[47] Αυτά τα κενά φαίνονται υαλώδη ή ηωσινοφιλικά και μπορεί να συνενώνονται. Εμφανίζονται επίσης νευρωνική απώλεια και γλοίωση.[48] Πλάκες από υλικό που μοιάζει με αμυλοειδές μπορεί να παρατηρηθεί στο νεοφλοιό σε ορισμένες περιπτώσεις CJD.
Ωστόσο, η εξωνευρωνική κενοποίηση μπορεί επίσης να παρατηρηθεί σε άλλες καταστάσεις ασθένειας. Η διάχυτη φλοιοϊκή κενοποίηση εμφανίζεται στη νόσο του Αλτσχάιμερ και επιφανειακά φλοιώδη κενοτοπία εμφανίζονται σε ισχαιμία και μετωποκροταφική άνοια. Αυτά τα κενοτόπια φαίνονται καθαρά και τρυπημένα. Μεγαλύτερα κενά που περιβάλλουν νευρώνες, αγγεία και γλοία είναι πιθανόν τέχνεργο της επεξεργασίας.[46]
Ταξινόμηση[Επεξεργασία | επεξεργασία κώδικα]
Οι τύποι CJD περιλαμβάνουν:[49]
- Σποραδική (sCJD), που προκαλείται από την αυθόρμητη εσφαλμένη αναδίπλωση της πράιον-πρωτεΐνης σε ένα άτομο.[14] Αυτό αντιπροσωπεύει το 85% των περιπτώσεων CJD.
- Οικογενή (fCJD), που προκαλείται από κληρονομική μετάλλαξη στο γονίδιο της πράιον-πρωτεΐνης.[49] Αυτό αντιπροσωπεύει την πλειονότητα των άλλων 15% των περιπτώσεων CJD.
- Επίκτητη CJD, που προκαλείται από μόλυνση με ιστό από μολυσμένο άτομο, συνήθως ως αποτέλεσμα ιατρικής διαδικασίας (ιατρογενής CJD). Οι ιατρικές διαδικασίες που σχετίζονται με την εξάπλωση αυτής της μορφής CJD περιλαμβάνουν μετάγγιση αίματος από το μολυσμένο άτομο, χρήση ορμονών ανάπτυξης υπόφυσης που προέρχονται από άνθρωπο, ορμονικές θεραπείες γοναδοτροπίνης και μεταμοσχεύσεις κερατοειδούς και μηνίγγων.[50][51] Η ασθένεια παραλλαγή νόσου Creutzfeldt – Jakob (vCJD) είναι ένας τύπος επίκτητης CJD που πιθανώς αποκτάται από τη σπογγώδη εγκεφαλοπάθεια των βοοειδών ή προκαλείται από την κατανάλωση τροφών μολυσμένων με πράιον.[52]
| Χαρακτηριστικό γνώρισμα | Κλασική CJD | Παραλλαγή CJD |
|---|---|---|
| Μέση ηλικία στο θάνατο | 68 χρόνια | 28 χρόνια |
| Διάμεση διάρκεια της ασθένειας | 4–5 μήνες | 13–14 μήνες |
| Κλινικά σημεία και συμπτώματα | Άνοια; πρώιμα νευρολογικά σημεία | Έντονα ψυχιατρικά / συμπεριφορικά συμπτώματα. επώδυνη δυσαισθησία καθυστερημένα νευρολογικά σημεία |
| Περιοδικά αιχμηρά κύματα στο ηλεκτροεγκεφαλογράφημα | Συχνά παρόντα | Συχνά απουσιάζουν |
| Αυξημένη ένταση σήματος στον κερκοφόρο πυρήνα και στο κέλυφος σε σταθμισμένη διάχυση και FLAIR MRI | Συχνά παρούσα | Συχνά απουσιάζει |
| Προσκεφαλικές-διμερείς υψηλές εντάσεις σήματος σε αξονική μαγνητική τομογραφία. Επίσης οπίσθια θαλαμική εμπλοκή σε οβελιαίες Τ2 αλληλουχίες | Δεν αναφέρεται | Παρουσίαση σε > 75% των περιπτώσεων |
| Ανοσοϊστοχημική ανάλυση του εγκεφαλικού ιστού | Μεταβλητή συσσώρευση. | Σημαντική συσσώρευση ανθεκτικής σε πρωτεάση πρωτεΐνης πράιον |
| Παρουσία παράγοντα στον λεμφικό ιστό | Δεν εντοπίζεται εύκολα | Εντοπίζεται εύκολα |
| Αυξημένη αναλογία γλυκομορφών στην ανάλυση ανοσοκηλίδας ανθεκτικής σε πρωτεάση πρωτεΐνης πράιον | Δεν αναφέρεται | Σημαντική συσσώρευση ανθεκτικής σε πρωτεάση πρωτεΐνης πράιον |
| Παρουσία αμυλοειδών πλακών στον εγκεφαλικό ιστό | Μπορεί να είναι παρούσες | Μπορεί να είναι παρούσες |
Θεραπεία[Επεξεργασία | επεξεργασία κώδικα]
Όσον αφορά το 2021, δεν υπάρχει ίαση ή αποτελεσματική θεραπεία για τη CJD. Μερικά από τα συμπτώματα όπως οι μυόκλονοι μπορούν να αντιμετωπιστούν, αλλά διαφορετικά η θεραπεία είναι παρηγορητική.[54] Τα ψυχιατρικά συμπτώματα όπως το άγχος και η κατάθλιψη μπορούν να αντιμετωπιστούν με ηρεμιστικά και αντικαταθλιπτικά. Οι μυόκλονοι μπορούν να αντιμετωπιστούν με κλοναζεπάμη ή βαλπροϊκό οξύ. Τα οπιοειδή μπορούν να βοηθήσουν στον πόνο.[55] Οι επιληπτικές κρίσεις είναι πολύ ασυνήθιστες αλλά μπορούν ωστόσο να αντιμετωπιστούν με αντιεπιληπτικά φάρμακα.[56]
Πρόγνωση[Επεξεργασία | επεξεργασία κώδικα]
Η κατάσταση είναι θανατηφόρα. Όσον αφορά το 1981, οι άνθρωποι δεν είναι γνωστό ότι έχουν επιζήσει περισσότερο από 2,5 χρόνια μετά την εμφάνιση των συμπτωμάτων της CJD.[57]
Επιδημιολογία[Επεξεργασία | επεξεργασία κώδικα]
Το CDC παρακολουθεί την εμφάνιση της CJD στις Ηνωμένες Πολιτείες μέσω περιοδικών ανασκοπήσεων των εθνικών δεδομένων θνησιμότητας. Σύμφωνα με το CDC :
- Το CJD εμφανίζεται παγκοσμίως με συχνότητα περίπου 1 περίπτωσης ανά εκατομμύριο πληθυσμού ετησίως.
- Με βάση την παρακολούθηση της θνησιμότητας από το 1979 έως το 1994, η ετήσια συχνότητα εμφάνισης CJD παρέμεινε σταθερή σε περίπου 1 περίπτωση ανά εκατομμύριο άτομα στις Ηνωμένες Πολιτείες.
- Στις Ηνωμένες Πολιτείες, οι θάνατοι από CJD σε άτομα ηλικίας κάτω των 30 ετών είναι εξαιρετικά σπάνιοι (λιγότεροι από πέντε θάνατοι ανά δισεκατομμύριο ετησίως).[58]
- Η νόσος βρίσκεται συχνότερα σε άτομα ηλικίας 55–65 ετών, αλλά περιπτώσεις μπορεί να εμφανιστούν σε άτομα ηλικίας άνω των 90 ετών και κάτω των 55 ετών.
- Σε περισσότερο από το 85% των περιπτώσεων, η διάρκεια της CJD είναι μικρότερη από 1 έτος (διάμεσος: τέσσερις μήνες) μετά την έναρξη των συμπτωμάτων.[59]
Περισσότερες πληροφορίες από το CDC:
- Ο κίνδυνος ανάπτυξης CJD αυξάνεται με την ηλικία.[60]
- Η επίπτωση CJD ήταν 3,5 περιπτώσεις ανά εκατομμύριο μεταξύ αυτών ηλικίας άνω των 50 ετών μεταξύ 1979-2017.
- Περίπου το 85% των περιπτώσεων CJD είναι σποραδικές και το 10-15% των περιπτώσεων CJD οφείλονται σε κληρονομικές μεταλλάξεις του γονιδίου πρωτεΐνης πράιον.
- Οι θάνατοι από CJD και το ποσοστό θνησιμότητας προσαρμοσμένο στην ηλικία στις Ηνωμένες Πολιτείες δείχνουν αυξητική τάση στον αριθμό των θανάτων μεταξύ 1979-2017[60]
Σύμφωνα με μια συστηματική ανασκόπηση του 2020 σχετικά με τη διεθνή επιδημιολογία της νόσου Κρόιτσφελντ-Γιάκομπ:
- Μελέτες παρακολούθησης από το 2005 και νεότερα δείχνουν ότι η εκτιμώμενη παγκόσμια επίπτωση είναι 1-2 περιπτώσεις ανά εκατομμύριο πληθυσμού ετησίως.[61]
- Τα περιστατικά σποραδικής CJD (sCJD) αυξήθηκαν τα έτη 1990-2018 στο Ηνωμένο Βασίλειο.
- Οι πιθανοί ή οριστικοί θάνατοι από το sCJD αυξήθηκαν επίσης κατά τα έτη 1996-2018 σε δώδεκα επιπλέον χώρες.
- Η συχνότητα εμφάνισης CJD είναι μεγαλύτερη σε άτομα άνω των 55 ετών, με μέσο όρο ηλικίας τα 67 έτη.[61]
Η ένταση της επιτήρησης της CJD αυξάνει τον αριθμό των αναφερόμενων περιπτώσεων, συχνά σε χώρες όπου έχουν εμφανιστεί επιδημίες CJD στο παρελθόν και όπου οι πόροι επιτήρησης είναι μεγαλύτεροι.[61] Η αύξηση της επιτήρησης και της αναφοράς του CJD είναι πιθανότατα σε απάντηση των BSE και vCJD.[62] Πιθανοί παράγοντες που συμβάλλουν στην αύξηση της συχνότητας εμφάνισης CJD οφείλεται σε γήρανση του πληθυσμού, αύξηση του πληθυσμού, ευαισθητοποίηση του ιατρού και ακριβέστερες μεθόδους διάγνωσης. Δεδομένου ότι τα συμπτώματα της CJD είναι παρόμοια με άλλες νευρολογικές καταστάσεις, είναι επίσης πιθανό ότι η CJD μπορεί να διαγνωστεί λανθασμένα ως εγκεφαλικό επεισόδιο, οξεία νεφροπάθεια, γενική άνοια και υπερπαραθυρεοειδισμός.
Ιστορία[Επεξεργασία | επεξεργασία κώδικα]
Η ασθένεια περιγράφηκε για πρώτη φορά από τον Γερμανό νευρολόγο Χανς Γκέραρντ Κρόιτσφελντ το 1920 και λίγο αργότερα από τον Άλφονς Μαρία Γιάκομπ, αποκτώντας έτσι το όνομα Κρόιτσφελντ-Γιάκομπ. Μερικά από τα κλινικά ευρήματα που περιγράφονται στις πρώτες τους εργασίες δεν ταιριάζουν με τα τρέχοντα κριτήρια για τη νόσο Creutzfeldt-Jakob, και εικάζεται ότι τουλάχιστον δύο από τα άτομα στις αρχικές μελέτες υπέφεραν από διαφορετική ασθένεια.[63] Μια πρώιμη περιγραφή της οικογενούς CJD έγινε από τον Γερμανό ψυχίατρο και νευρολόγο Φρίντριχ Μεγκεντόρφερ (1880–1953).[64][65] Μια μελέτη που δημοσιεύθηκε το 1997 απαρίθμησε περισσότερες από 100 περιπτώσεις παγκοσμίως μεταδοτικών CJD και νέες περιπτώσεις συνέχισαν να εμφανίζονται εκείνη τη στιγμή.[66]
Η πρώτη αναφορά ύποπτου ιατρογενούς CJD δημοσιεύθηκε το 1974. Τα πειράματα σε ζώα έδειξαν ότι κερατοειδείς μολυσμένων ζώων θα μπορούσαν να μεταδώσουν CJD και ο αιτιολογικός παράγοντας εξαπλώνεται κατά μήκος οπτικών οδών. Μία δεύτερη περίπτωση CJD που σχετίζεται με μεταμόσχευση κερατοειδούς αναφέρθηκε χωρίς λεπτομέρειες. Το 1977, αναφέρθηκε για πρώτη φορά μετάδοση CJD που προκλήθηκε από ηλεκτρόδια αργύρου στον εγκέφαλο ενός ατόμου με CJD. Η μετάδοση πραγματοποιήθηκε παρά την απολύμανση των ηλεκτροδίων με αιθανόλη και φορμαλδεΰδη. Αναδρομικές μελέτες εντόπισαν τέσσερις άλλες περιπτώσεις πιθανόν παρόμοιας αιτίας. Ο ρυθμός μετάδοσης από ένα μόνο μολυσμένο όργανο είναι άγνωστος, αν και δεν είναι 100%. Σε ορισμένες περιπτώσεις, η έκθεση πραγματοποιήθηκε εβδομάδες μετά τη χρήση των οργάνων σε άτομο με CJD.[66] Στη δεκαετία του 1980 ανακαλύφθηκε ότι το Lyodura, ένα προϊόν μεταμόσχευσης σκληράς μήνιγγας αποδείχθηκε ότι μεταδίδει τη νόσο Κρόιτσφελντι-Γιάκομπ από τον δότη στον παραλήπτη. Αυτό οδήγησε στην απαγόρευση του προϊόντος στον Καναδά, αλλά χρησιμοποιήθηκε σε άλλες χώρες όπως η Ιαπωνία έως το 1993.[67]
Ένα άρθρο ανασκόπησης που δημοσιεύθηκε το 1979 έδειξε ότι υπήρχαν 25 περιπτώσεις μεταμόσχευσης σκληράς μήνιγγας μέχρι εκείνη την ημερομηνία στην Αυστραλία, τον Καναδά, τη Γερμανία, την Ιταλία, την Ιαπωνία, τη Νέα Ζηλανδία, την Ισπανία, το Ηνωμένο Βασίλειο και τις Ηνωμένες Πολιτείες.[66]
Μέχρι το 1985, μια σειρά αναφορών περιπτώσεων στις Ηνωμένες Πολιτείες έδειξαν ότι όταν εγχύεται, ανθρώπινη αυξητική ορμόνη της υπόφυσης που εκχυλίστηκε από πτώμα θα μπορούσε να μεταδώσει CJD στους ανθρώπους.[66]
Το 1992, αναγνωρίστηκε ότι ανθρώπινη γοναδοτροπίνη που χορηγήθηκε με ένεση θα μπορούσε επίσης να μεταδώσει CJD από άτομο σε άτομο.[66]
Ο Στάνλεϋ Προύζινερ του Πανεπιστημίου της Καλιφόρνια στο Σαν Φρανσίσκο (UCSF) παρέλαβε το βραβείο Νόμπελ φυσιολογίας και ιατρικής το 1997 «για την ανακάλυψη των πράιον - μια νέα βιολογική αρχή της μόλυνσης».[68] Ωστόσο, η νευροπαθολόγος του Πανεπιστημίου Γέιλ, Λάουρα Μανουηλίδη, αμφισβήτησε την εξήγηση της πρωτεΐνης πράιον (PrP) για την ασθένεια. Τον Ιανουάριο του 2007, η ίδια και οι συνάδελφοί της ανέφεραν ότι είχαν βρει ένα ιόμορφο σωματίδιο σε φυσικά και πειραματικά μολυσμένα ζώα. «Η υψηλή μολυσματικότητα συγκρίσιμων, απομονωμένων σωματιδίων που μοιάζουν με ιούς που δεν εμφανίζουν εγγενή PrP με επισήμανση αντισωμάτων, σε συνδυασμό με την απώλεια μολυσματικότητας όταν διαταράσσονται τα σύμπλοκα νουκλεϊνικού οξέος-πρωτεΐνης, καθιστούν πιθανό ότι αυτά τα σωματίδια 25-nm είναι τα αιτιακά ιοσωμάτια της σπογγώδους εγκεφαλοπάθειας».[69]
Παραπομπές[Επεξεργασία | επεξεργασία κώδικα]
- ↑ 1,0 1,1 1,2 1,3 «Creutzfeldt–Jakob Disease Fact Sheet | National Institute of Neurological Disorders and Stroke». NINDS. Μαρτίου 2003. Αρχειοθετήθηκε από το πρωτότυπο στις 4 Ιουλίου 2017. Ανακτήθηκε στις 16 Ιουλίου 2017.
- ↑ «Creutzfeldt-Jakob Disease, Classic (CJD)». CDC. 2 Οκτωβρίου 2018. Ανακτήθηκε στις 21 Νοεμβρίου 2018.
- ↑ 3,0 3,1 «Creutzfeldt-Jakob Disease, Classic (CJD) | Prion Diseases | CDC». www.cdc.gov (στα Αγγλικά). 1 Φεβρουαρίου 2019. Ανακτήθηκε στις 17 Ιουνίου 2019.
Classic CJD is a human prion disease
- ↑ 4,0 4,1 Manix, Marc; Kalakoti, Piyush; Henry, Miriam; Thakur, Jai; Menger, Richard; Guthikonda, Bharat; Nanda, Anil (2015-11-01). «Creutzfeldt-Jakob disease: updated diagnostic criteria, treatment algorithm, and the utility of brain biopsy» (στα αγγλικά). Neurosurgical Focus 39 (5): E2. doi:. ISSN 1092-0684. PMID 26646926.
- ↑ «About CJD | Creutzfeldt–Jakob Disease, Classic (CJD) | Prion Disease». CDC. 11 Φεβρουαρίου 2015. Αρχειοθετήθηκε από το πρωτότυπο στις 8 Αυγούστου 2017. Ανακτήθηκε στις 16 Ιουλίου 2017.
- ↑ «Creutzfeldt–Jakob Disease, Classic (CJD) | Prion Diseases». CDC. 6 Φεβρουαρίου 2015. Αρχειοθετήθηκε από το πρωτότυπο στις 18 Ιουλίου 2017. Ανακτήθηκε στις 16 Ιουλίου 2017.
- ↑ «A 49-Year-Old Man With Forgetfulness and Gait Impairment». reference.medscape.com/viewarticle/881806_3. Αρχειοθετήθηκε από το πρωτότυπο στις 6 Ιουλίου 2017. Ανακτήθηκε στις 9 Ιουλίου 2017.
- ↑ Murray ED, Buttner N, Price BH. (2012) Depression and Psychosis in Neurological Practice. In: Neurology in Clinical Practice, 6th Edition. Bradley WG, Daroff RB, Fenichel GM, Jankovic J (eds.) Butterworth Heinemann. April 12, 2012. (ISBN 1437704344 και 978-1437704341)
- ↑ «Creutzfeldt-Jakob disease: clinical analysis of a consecutive series of 230 neuropathologically verified cases». Annals of Neurology 20 (5): 597–602. November 1986. doi:. PMID 3539001. https://archive.org/details/sim_annals-of-neurology_1986-11_20_5/page/597.
- ↑ Gambetti, Pierluigi. «Creutzfeldt–Jakob Disease (CJD)». The Merck Manuals: Online Medical Library. Αρχειοθετήθηκε από το πρωτότυπο στις 4 Ιουνίου 2011. Ανακτήθηκε στις 4 Ιουνίου 2011.
- ↑ Atalay, Fatma Oz; Tolunay, Sahsine; Ozgun, Gonca; Bekar, Ahmet; Zarifoglu, Mehmet (2013). «Creutzfeldt-jakob disease: report of four cases and review of the literature». Turkish Journal of Pathology. doi:. ISSN 1018-5615. PMID 24272930. http://www.turkjpath.org/text.php3?doi=10.5146/tjpath.2013.01195.
- ↑ Sattar, Husain A. (2017). Fundamentals of Pathology. σελ. 189. ISBN 9780983224631.
- ↑ «The molecular biology of prion propagation». Philosophical Transactions of the Royal Society of London. Series B, Biological Sciences 356 (1406): 185–95. February 2001. doi:. PMID 11260799.
- ↑ 14,0 14,1 «Transmissible and non-transmissible neurodegenerative disease: similarities in age of onset and genetics in relation to aetiology». Psychological Medicine 16 (1): 199–207. February 1986. doi:. PMID 3961045. https://archive.org/details/sim_psychological-medicine_1986-02_16_1/page/199.
- ↑ «Descriptive epidemiology of Creutzfeldt-Jakob disease in six European countries, 1993-1995. EU Collaborative Study Group for CJD». Annals of Neurology 43 (6): 763–7. June 1998. doi:. PMID 9629846. https://archive.org/details/sim_annals-of-neurology_1998-06_43_6/page/763.
- ↑ «Risk of Creutzfeldt-Jakob disease transmission by ocular surgery and tissue transplantation». Eye 23 (10): 1926–30. October 2009. doi:. PMID 19136921.
- ↑ «Creutzfeldt-Jakob disease and lyophilised dura mater grafts: report of two cases». Journal of Neurology, Neurosurgery, and Psychiatry 56 (9): 999–1000. September 1993. doi:. PMID 8410042. PMC 489736. https://archive.org/details/sim_journal-of-neurology-neurosurgery-and-psychiatry_1993-09_56_9/page/999.
- ↑ «Danger of accidental person-to-person transmission of Creutzfeldt-Jakob disease by surgery». Lancet 1 (8009): 478–9. February 1977. doi:. PMID 65575.
- ↑ «Iatrogenic Creutzfeldt-Jakob disease, final assessment». Emerging Infectious Diseases 18 (6): 901–7. June 2012. doi:. PMID 22607808.
- ↑ «Human spongiform encephalopathy: the National Institutes of Health series of 300 cases of experimentally transmitted disease». Annals of Neurology 35 (5): 513–29. May 1994. doi:. PMID 8179297.
- ↑ New form of BSE resembles sporadic CJD
- ↑ «Molecular analysis of prion strain variation and the aetiology of 'new variant' CJD». Nature 383 (6602): 685–90. October 1996. doi:. PMID 8878476. Bibcode: 1996Natur.383..685C.
- ↑ «Kuru in the 21st century--an acquired human prion disease with very long incubation periods». Lancet 367 (9528): 2068–74. June 2006. doi:. PMID 16798390.
- ↑ «Questions and Answers: Creutzfeldt–Jakob Disease Infection-Control Practices». Infection Control Practices/CJD (Creutzfeldt–Jakob Disease, Classic). Centers for Disease Control and Prevention. 4 Ιανουαρίου 2007. Αρχειοθετήθηκε από το πρωτότυπο στις 17 Οκτωβρίου 2007. Ανακτήθηκε στις 9 Ιουνίου 2007.
- ↑ «WHO Infection Control Guidelines for Transmissible Spongiform Encephalopathies». World Health Organization: Communicable Disease Surveillance and Control. 26 Μαρτίου 1999. Αρχειοθετήθηκε από το πρωτότυπο στις 18 Μαΐου 2007. Ανακτήθηκε στις 9 Ιουνίου 2007.
- ↑ «The challenge of prion decontamination». Clinical Infectious Diseases 36 (9): 1152–4. May 2003. doi:. PMID 12715310.
- ↑ «A novel copper-hydrogen peroxide formulation for prion decontamination». The Journal of Infectious Diseases 194 (6): 865–9. September 2006. doi:. PMID 16941355.
- ↑ «An enzyme-detergent method for effective prion decontamination of surgical steel». The Journal of General Virology 86 (Pt 3): 869–78. March 2005. doi:. PMID 15722550.
- ↑ Sattar, Hussain A. (2011). Fundamentals of Pathology. Chicago: Pathoma LLC. σελ. 187.
- ↑ «Creutzfeldt–Jakob Disease Fact Sheet | National Institute of Neurological Disorders and Stroke». www.ninds.nih.gov. Ανακτήθηκε στις 13 Ιανουαρίου 2018.
- ↑ «CJD mimics and chameleons». Practical Neurology 17 (2): 113–121. April 2017. doi:. PMID 28153848.
- ↑ «The 14-3-3 protein detectable in the cerebrospinal fluid of patients with prion-unrelated neurological diseases is expressed constitutively in neurons and glial cells in culture». European Neurology 41 (4): 216–25. 1999. doi:. PMID 10343153.
- ↑ «Challenging the clinical utility of the 14-3-3 protein for the diagnosis of sporadic Creutzfeldt-Jakob disease». Archives of Neurology 60 (6): 813–6. June 2003. doi:. PMID 12810484.
- ↑ «Treatable neurological disorders misdiagnosed as Creutzfeldt-Jakob disease». Annals of Neurology 70 (3): 437–44. September 2011. doi:. PMID 21674591. PMC 3170496. https://archive.org/details/sim_annals-of-neurology_2011-09_70_3/page/437.
- ↑ «Early detection of abnormal prion protein in genetic human prion diseases now possible using real-time QUIC assay». PLOS ONE 8 (1): e54915. 2013-01-25. doi:. PMID 23372790. Bibcode: 2013PLoSO...854915S.
- ↑ «Diagnostic and prognostic value of human prion detection in cerebrospinal fluid». Annals of Neurology 81 (1): 79–92. January 2017. doi:. PMID 27893164.
- ↑ «Diagnosis of Human Prion Disease Using Real-Time Quaking-Induced Conversion Testing of Olfactory Mucosa and Cerebrospinal Fluid Samples». JAMA Neurology 74 (2): 155–162. February 2017. doi:. PMID 27942718.
- ↑ «CSF tests in the differential diagnosis of Creutzfeldt-Jakob disease». Neurology 67 (4): 637–43. August 2006. doi:. PMID 16924018.
- ↑ «A highly sensitive immunoassay for the detection of prion-infected material in whole human blood without the use of proteinase K». Transfusion 50 (12): 2619–27. December 2010. doi:. PMID 20561299. http://discovery.ucl.ac.uk/146121/1/Tattum_et_al_A_highly_sensitive_immunoassay_for_the_detection_of_prion_infected_ELISA.pdf.
- ↑ «Imaging of Creutzfeldt-Jakob Disease: Imaging Patterns and Their Differential Diagnosis». Radiographics 37 (1): 234–257. 2017-01-01. doi:. PMID 28076012.
- ↑ 41,0 41,1 «MR imaging of Creutzfeldt-Jakob disease». Radiology 199 (3): 793–8. June 1996. doi:. PMID 8638007. https://archive.org/details/sim_radiology_1996-06_199_3/page/793.
- ↑ «Serial diffusion-weighted MRI of Creutzfeldt-Jakob disease». AJR. American Journal of Roentgenology 184 (2): 560–6. February 2005. doi:. PMID 15671380. https://archive.org/details/sim_ajr-american-journal-of-roentgenology_2005-02_184_2/page/560.
- ↑ «Diffusion-weighted and fluid-attenuated inversion recovery imaging in Creutzfeldt-Jakob disease: high sensitivity and specificity for diagnosis». AJNR. American Journal of Neuroradiology 26 (6): 1551–62. June–July 2005. PMID 15956529. Αρχειοθετήθηκε από το πρωτότυπο στις 2008-09-07. https://web.archive.org/web/20080907152111/http://www.ajnr.org/cgi/content/full/26/6/1551.
- ↑ «An ominous radiographic feature: cortical ribbon sign». Internal and Emergency Medicine 11 (2): 281–3. March 2016. doi:. PMID 26238299.
- ↑ «Thalamic involvement in sporadic Creutzfeldt-Jakob disease: a diffusion-weighted MR imaging study». AJNR. American Journal of Neuroradiology 24 (5): 908–15. May 2003. PMID 12748093. Αρχειοθετήθηκε από το πρωτότυπο στις 10 October 2008. https://web.archive.org/web/20081010214648/http://www.ajnr.org/cgi/content/full/24/5/908.
- ↑ 46,0 46,1 Sternberg's Diagnostic Surgical Pathology, 5th edition.
- ↑ Liberski, P.P. (2004). «Spongiform change – an electron microscopic view.». Folia Neuropathologica 42, suppl B: 59–70. PMID 16903142.
- ↑ «Pathology of Degenerative CNS Diseases». library.med.utah.edu.
- ↑ 49,0 49,1 «The end of the BSE saga: do we still need surveillance for human prion diseases?». Swiss Medical Weekly 145: w14212. 12 November 2015. doi:. PMID 26715203. http://www.zora.uzh.ch/id/eprint/115870/1/smw-2015-14212.pdf.
- ↑ «who.int: "Fact sheets no 180: Variant Creutzfeldt–Jakob disease" Feb 2012 ed». Αρχειοθετήθηκε από το πρωτότυπο στις 4 Φεβρουαρίου 2016.
- ↑ «Human prion diseases: surgical lessons learned from iatrogenic prion transmission». Neurosurgical Focus 41 (1): E10. July 2016. doi:. PMID 27364252.
- ↑ «Creutzfeldt-Jakob Disease Fact Sheet | National Institute of Neurological Disorders and Stroke». NINDS. Ανακτήθηκε στις 21 Νοεμβρίου 2018.
- ↑ «Variant Creutzfeldt-Jakob disease and bovine spongiform encephalopathy». Clinics in Laboratory Medicine 22 (4): 849–62, v-vi. December 2002. doi:. PMID 12489284. https://archive.org/details/sim_clinics-in-laboratory-medicine_2002-12_22_4/page/849.
- ↑ «Creutzfeldt-Jakob disease: updated diagnostic criteria, treatment algorithm, and the utility of brain biopsy». Neurosurgical Focus 39 (5): E2. November 2015. doi:. PMID 26646926.
- ↑ «Treatment». nhs.uk. 23 Οκτωβρίου 2017. Ανακτήθηκε στις 17 Απριλίου 2018.
- ↑ «Treating seizures in Creutzfeldt-Jakob disease». Epilepsy & Behavior Case Reports 2: 75–9. 2014-02-07. doi:. PMID 25667875.
- ↑ «Panencephalopathic type of Creutzfeldt-Jakob disease: primary involvement of the cerebral white matter». Journal of Neurology, Neurosurgery, and Psychiatry 44 (2): 103–15. February 1981. doi:. PMID 7012278. PMC 490840. https://archive.org/details/sim_journal-of-neurology-neurosurgery-and-psychiatry_1981-02_44_2/page/103.
- ↑ «vCJD (Variant Creutzfeldt–Jakob Disease)». Centers for Disease Control and Prevention. 4 Ιανουαρίου 2007. Αρχειοθετήθηκε από το πρωτότυπο στις 7 Μαΐου 2009. Ανακτήθηκε στις 20 Ιουνίου 2009.
- ↑ «CJD (Creutzfeldt–Jakob Disease, Classic)». Centers for Disease Control and Prevention. 26 Φεβρουαρίου 2008. Αρχειοθετήθηκε από το πρωτότυπο στις 6 Μαΐου 2009. Ανακτήθηκε στις 20 Ιουνίου 2009.
- ↑ 60,0 60,1 "Occurrence and Transmission | Creutzfeldt-Jakob Disease, Classic (CJD) | Prion Disease | CDC". www.cdc.gov. 2019-05-08. Retrieved 2020-11-04.
- ↑ 61,0 61,1 61,2 Uttley L, Carroll C, Wong R, Hilton DA, Stevenson M. Creutzfeldt-Jakob disease: a systematic review of global incidence, prevalence, infectivity, and incubation. Lancet Infect Dis. 2020 Jan;20(1):e2-e10. doi: 10.1016/S1473-3099(19)30615-2. PMID: 31876504.
- ↑ Bosque, Patrick· Tyler, Kenneth (2020). Prions and Prion Disease of the Central Nervous System (Transmissible Neurodegenerative Diseases). www.clinicalkey.com: Elsevier, Inc. σελίδες 2288–2300.
- ↑ «Neuropathological diagnosis of human prion disease; morphological studies». Prion Diseases. 3. 1996. σελίδες 35–57. ISBN 978-0-89603-342-9.
- ↑ «Klinische und genealogische Beobachtungen bei einem Fall von spastischer Pseudokosklerose Jakobs». Zeitschrift für die Gesamte Neurologie und Psychiatrie 128 (1–4): 337–41. 1930. doi:.
- ↑ «Sporadic and familial CJD: classification and characterisation». British Medical Bulletin 66: 213–39. 2003. doi:. PMID 14522861. https://archive.org/details/sim_british-medical-bulletin_2003_66/page/213.
- ↑ 66,0 66,1 66,2 66,3 66,4 «Is Creutzfeldt-Jakob disease transmitted in blood?». Emerging Infectious Diseases 3 (2): 155–63. 1997. doi:. PMID 9204296.
- ↑ «Update: Dura Mater Graft-Associated Creutzfeldt-Jakob Disease - Japan, 1975-2017». MMWR. Morbidity and Mortality Weekly Report 67 (9): 274–278. March 2018. doi:. PMID 29518068.
- ↑ «The Nobel Prize in Physiology or Medicine 1997: Stanley B. Prusiner». NobelPrize.org. Αρχειοθετήθηκε από το πρωτότυπο στις 20 Φεβρουαρίου 2011. Ανακτήθηκε στις 21 Φεβρουαρίου 2011.
- ↑ «Cells infected with scrapie and Creutzfeldt-Jakob disease agents produce intracellular 25-nm virus-like particles». Proceedings of the National Academy of Sciences of the United States of America 104 (6): 1965–70. February 2007. doi:. PMID 17267596. Bibcode: 2007PNAS..104.1965M.
